
「
如果去賭一件輸不起的事情,
那從一開始就輸了。
」
26歲的小夥子得了胃癌。
「我應該是病房裏最年輕的了。」小劉(化名)曾自信地以為自己跟生病是絕緣的。他回憶,在部隊裏五公裏負重跑回回都是第一,復員後也是連感冒都沒發生過。
「拼命三郎」錯把胃癌警報訊號當成「水土不服」
時間回到六年前,小劉剛從部隊復員,回到家鄉開始工作。
兩年的部隊生活把他鍛煉得很能吃苦,帶著這種精神,他成了「拼命三郎」。不過,這份新工作要吃的苦是另一種:不斷的出差和應酬,作息時間也完全被打亂。
不到深夜12點不睡,忙起來就到淩晨2點甚至是4點。
而一再被往後推的作息,直接影響了小劉的一日三餐。早起趕車,常常來不及吃早飯,有時要到下午三四點才能吃上第一頓飯,第二頓飯得到晚上七八點。這樣被硬生生壓縮成一日兩餐的情況,差不多三天裏就有一天。
餐數減了,但吃起來時他卻是個「大胃王」,特別是他最愛的燒烤,二十串起步,三十串差不多,四十串才比較滿足,而且是全葷,沒有一丁點素食。

這樣三天兩頭出差,黑白顛倒,大口吃肉……從3年前開始,小劉發現自己有些吃不動了,吃幾口就飽,特別是晚餐,吃完還犯惡心,以致難受得睡不著,常常撐到吐出來才舒服。
小劉以為是「水土不服」,因為非常湊巧,只要他不出差的時候身體就啥事沒有。
但是後來,他所認為的「水土不服」越來越嚴重,他試著控制飲食,出差也吃清淡些,可惜並沒有什麽用,甚至在家時也偶有發生。
直到2020年底,小劉才做了醫生早就建議他做的胃鏡檢查,胃部的巨大潰瘍連醫生都驚嘆。活檢結果更是令人不安—中晚期胃癌。
終於明白健康比什麽都重要。
從來「不把傷痛當回事」的小劉,開始瘋狂搜尋疾病資訊,而看到的都讓他覺得害怕、絕望。
「胃癌中晚期大概還能活五年」
「胃全切了留下一道七針的傷口」
「聽說有人做了手術後腸子脫落」
……
小劉也曾後悔,因為不重視身體發出的警報而延誤了治療。
好在他年前做了手術,手術很順利,腫瘤切得很幹凈,留了1/5的胃,年後復查的各項腫瘤指標全部正常,小夥子也重燃希望。
「這次生病以後我才懂得,健康比什麽都重要。得知我生病後,我們單位的辦公室主任第一時間在工作微信群裏提醒大家,要註意休息,每天利用碎片時間鍛煉身體……我想把我的事說出來,讓其他人引以為戒。」
胃癌到底有多可怕?
近5年來,中國19歲~35歲青年人的胃癌發病率比30年前翻了一番。
而且,胃癌一發現就是晚期比例高達80%以上。
根據國家癌癥中心等機構釋出的【2015年中國分地區惡性腫瘤發病和死亡分析】統計數據:2015年,中國新發胃癌40.3萬例,因胃癌死亡29.1萬例,位居所有惡性腫瘤死亡第三位,僅次於肺癌和肝癌。
哪些是胃癌的高危因素?
1、有胃癌家族史
在兩三代的親屬中,有得過消化系統腫瘤的家屬,其得胃癌的機率就會更高。
2、既往有胃部疾病史
慢性萎縮性胃炎、胃潰瘍、胃息肉、胃部份切除手術者。
3、幽門螺桿菌感染
幽門螺桿菌是慢性胃炎的主要致病因素,早在1994年世界衛生組織已把感染幽門螺旋桿菌列入Ⅰ類致癌危險因子。
國際癌癥研究機構在183個國家進行的關於癌癥與感染因素的相關性分析數據顯示,中國幽門螺旋桿菌感染所致的癌癥占45%,約89%的遠端胃癌(占全部胃癌的78%)與幽門螺旋桿菌感染有關。
4、不良飲食習慣
特別愛吃燙食,喜歡吃腌制、熏制、燒烤、高鹽飲食,常食用黴變食物、少食新鮮蔬菜等。
5、長期酗酒、吸煙
煙草和酒精可使粘膜細胞發生改變,長期酗酒和吸煙更容易引起癌變。

早期胃癌檢查有哪些?
早期胃癌的篩查方式,建議在常規體檢的基礎上,根據自身情況,增加進一步的體檢計畫,細查到底。
目前,早期胃癌篩查方法有以下幾種:
1、血清胃蛋白酶原(PG)檢測
PGⅠ濃度和(或)PGⅠ/PGⅡ比值下降對於萎縮性胃炎具有提示作用。根據血清PG檢測和Hp抗體檢測結果可有效對患者的胃癌患病風險進行分層,並決定進一步檢查策略(見下表)。
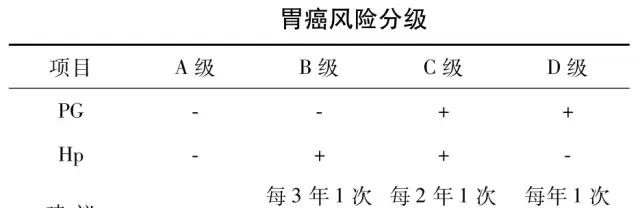
但需註意的是,當萎縮僅局限於胃竇時,PGⅠ濃度和PGⅠ/PGⅡ比值正常。血清PG水平在短時間內較為穩定,可每5年左右重復進行檢測。根據胃癌風險分級,A級患者可不行內鏡檢查,B級患者至少每3年行一次內鏡檢查,C級患者至少每2年行一次內鏡檢查,D級患者應每年行一次內鏡檢查。本部份檢測不針對食管胃交界部癌(賁門癌)。
2、胃泌素17(G-17)
血清G-17檢測可反映胃竇部黏膜萎縮情況。血清G-17水平取決於胃內酸度和胃竇部G細胞數量。因此,高胃酸以及胃竇部萎縮患者的空腹血清G-17濃度較低。與血清PG檢測相結合,血清G-17濃度檢測可診斷胃竇(G-17水平降低)或僅局限於胃體(G-17水平升高)的萎縮性胃炎。因此,建議聯合檢測血清G-17、PGⅠ、PGⅠ/PGⅡ比值和Hp抗體,以增加評估胃黏膜萎縮範圍和程度的準確性。
3、上消化道鋇餐檢查
日本自1960年起套用X線鋇餐檢查行胃癌篩查。最初檢查套用8組小X線片,如有異常再行更詳細的11組X線片檢查。如X線鋇餐檢查發現可疑病變如胃腔直徑減小、狹窄、變形、僵硬、壓跡、龕影、充盈缺損、黏膜褶皺變化等則行進一步內鏡檢查。然而,隨著內鏡技術的快速發展,內鏡檢查已基本取代X線鋇餐檢查,成為最常用的胃癌檢查手段。在中國,結合醫院實際情況,可酌情考慮使用上消化道X線鋇餐檢查進行胃癌篩查。
4、內鏡篩查
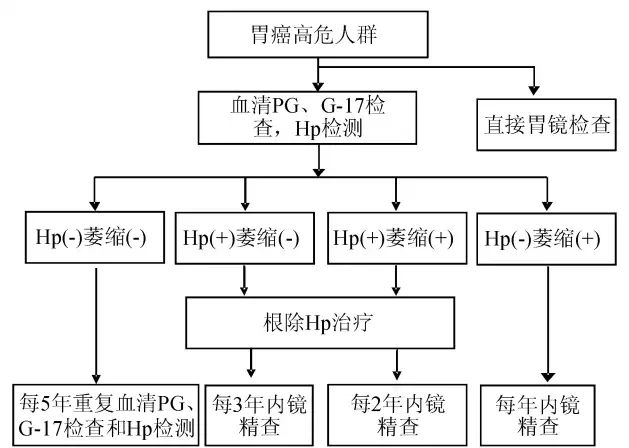
內鏡及其活檢是目前診斷胃癌的金標準,尤其是對平坦型和非潰瘍性胃癌的檢出率高於X線鋇餐等方法。然而內鏡檢查依賴裝置和內鏡醫師資源,且內鏡檢查費用相對較高、具有一定痛苦,患者接受程度較差,即使對於日本等已開發國家而言,尚未采用內鏡行大規模胃癌篩查。因此,采用非侵入性診斷方法篩選出胃癌高風險人群,繼而進行有目的的內鏡下精查是較為可行的診斷策略(見下圖 )。
防範胃癌還需特別註意幽門螺桿菌感染
幽門螺桿菌可以輕易突破腸胃黏膜屏障,引發慢性胃炎、胃十二指腸潰瘍等消化系統疾病,甚至是胃癌、原發性肝癌、功能性消化不良等疾病的主要致病因素之一。由於它可導致胃癌發生,WHO(世界衛生組織)將其列為最高警示級別的I類致癌因子。
目前針對幽門螺桿菌的檢測方法較多,一般常用的有三種:
1、呼氣試驗
這種方法包括【13C】/【14C】呼氣試驗兩種,是一種透過服用試劑,進行同位素標記後做呼氣試驗的檢測方法,準確度較高,操作簡單。甚至受檢者在家中都可以以專業檢測套裝自行簡便地收集樣本,被國際上公認為檢測幽門螺桿菌感染的金標準。
2、糞便抗原檢測
這種方法準確度也比較高,不用口服任何試劑,檢測準確性不受年齡影響,但這種檢測方法取樣不便。
3、胃鏡取樣活檢
這種方法比較痛苦,而且因為幽門螺桿菌感染部位的不同,有漏檢的可能。
在關於生死的問題上,無論在什麽年齡,都不該抱有僥幸心理。
堅持定期體檢,做好健康專項檢查,很有必要。
感謝關註:科學 嚴謹 專業 通俗











