深静脉血栓形成是指血液或血液中某些有形成分在深层静脉血管腔内不正常的凝聚形成固体质块,阻塞血管通道,出现血液回流障碍,并由此引发的一系列症状。
祖国医学将深静脉血栓称为股肿,是指营血滞留凝结于阴脉,痹阻不通,不通则痛,逆回受抑,水液停聚外溢,导致患肢肿胀,肢体增粗,皮色改变。 病理学家维柯氏于100多年前提出的静脉血栓形成的三大治病因素,静脉壁损伤、静脉血流滞缓、血液高凝状态至今仍被各国学者尊崇。 创伤骨科的患者完全暴露于三大致病因素之下。
静脉壁损伤:创伤不仅可以导致骨折,更能对包括血管在内的软组织造成破坏。救治过程中操作不当,骨折断端的刺破、刺激可以对血管壁造成再次伤害。 静脉血流滞缓:骨折后长期卧床、拒动、制动,导致肢体肌肉泵功能下降,造成静脉血流速减慢。
创伤引起软组织肿胀压迫静脉,造成静脉血流速减慢。骨折失血引起血容不足,应急状态下机体周围循环血量减少,造成静脉血流速减慢。 血液高凝状态:创伤、手术均会造成凝血系统的应激性改变,破坏了凝血-纤溶平衡,自受伤起血液高凝状态将贯穿整个围手术期 。随着社会发展,人类预期寿命的增加,我国60岁及以上的老年人口数量近年来呈上升趋势。
老年髋部骨折及下肢深静脉血栓所带来的问题日益严峻。老年患者合并诸多内科疾病,若保守治疗,长期卧床,往往骨折未愈患者已经死于各种并发症。 手术治疗可以明显改善老年患者的生活质量,减少并发症的发生,提高患者寿命。
下肢深静脉血栓的发生是各种因素相互作用的结果,老年人因为脏腑功能的衰退,加之创伤的刺激,危险因素更多,风险更大。 鉴于其高发病率,及所带来的一系列严重并发症,引起国内外学者普遍关注。

在无血栓预防措施下,髋部骨折患者DVT发病率可达50%。采取预防措施后,人工髋膝关节置换和髋部骨折行DHS治疗的患者DVT发病率可以从30.8%下降到11.8%。 与此同时,中医药对DVT的预防治疗作用逐渐被人们重视,相关文献日渐增多,证实中西医结合的疗效要优于单纯西医预防。
由此可见,治未病对减少老年髋部骨折围手术期下肢DVT发病率有重要意义。 但是,患者伤情多种多样,年龄、性别、骨折类型、骨折部位、手术方式、内科疾病(高血压病、冠心病、糖尿病)等各种因素均可能增加DVT的风险。
因此,识别DVT的高危人群、加强DVT危险因素的监控、合理使用抗凝药物、制定个体化治疗方案,做到治未病,是降低老年髋部骨折围手术期下肢DVT发病率的关键。 本研究旨在探究老年髋部骨折围手术期下肢深静脉血栓形成的独立影响因素,识别高危人群,降低围手术期患者DVT风险。
DVT的预防与诊断
下肢深静脉血栓是骨科围手术期最严重的并发症之一,而老年髋部骨折患者围手术期更易发生,轻者影响手术时机选择,重者引起肺栓塞,致患者死亡。 现代研究认为,血栓一般在小腿肌间隙最先形成。
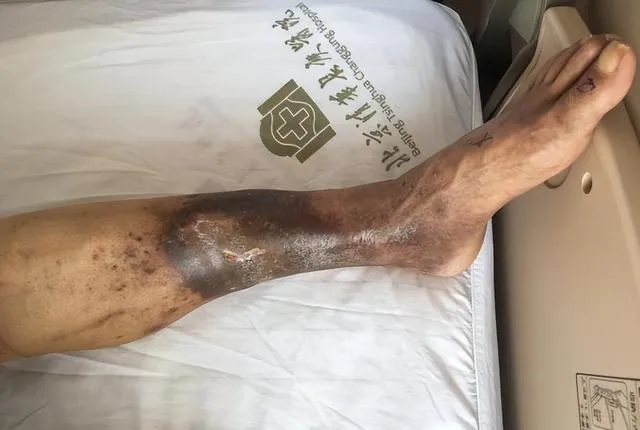
但不会马上完全阻断下肢静脉的回流,大部分血栓可以自行溶解而不引起明显症状,少部分血栓由于创伤、癌症、激素、手术等原因,导致体内凝血系统异常 ,致使血栓沿血管向上发展,进入股静脉或其他近端静脉,并引起相应部位症状。
由此可见,创伤及手术均是诱发DVT发生的重要危险因素,与其它骨科科室相比,创伤骨科的患者自受伤起便暴露于DVT的危险因素之下,创伤骨科的医务人员,将面对更多挑战。 有效预防DVT的发生,不仅可以提高患者的生活质量,降低潜在的DVT治疗费用,更可以提高科室周转率,缓解床位紧张。
DVT的预防
未采取预防措施下,人工髋关节置换的患者DVT发病率可以达48%~70%,而采取预防措施的患者可以减少到12%~23% 。由此可见预防对骨科围手术期减少DVT的发生具有举足轻重的意义。
本研究于围手术期采用了中西医结合的方法预防下肢DVT,包括功能锻炼、活血化瘀消肿针剂、低分子量肝素钙、加味桃红四物汤、冰硝散,结果令人满意, 295例老年髋部骨折围手术期的患者DVT发病率仅为8.5%。

与其它研究结果相比,DVT发病率较低,可能原因如下:1.本研究采用的是症状体征加D-二聚体的初步诊断方式,对于无典型临床症状体征及D-二聚体无明显异常的患者,有可能漏诊。 2.本研究采用静脉彩超作为最后确诊方法,其对无症状、小腿静脉和盆腔静脉的血栓敏感性较低。
功能锻炼的意义
功能锻炼可以促进肌肉泵功能,提高血液流速,减少血液在静脉窦周围停聚,从而预防DVT。国内学者[5]报道骨折围手术期制动会提高下肢DVT的风险。研究发现,连续卧床1周,全身血流速将降到最低点。 文献表明功能锻炼、足底静脉泵、医用弹力袜等均可以降低DVT发病率,是围手术预防DVT的有效方法。

药物的意义
药物预防是骨科围手术期减少DVT的重要措施。但要注意权衡出血与血栓之间的利弊。防止因使用抗凝药物造成骨折患者术中、术后大出血,甚至危及生命。 注射用红花黄色素是通过现代药理学技术,将中药红花的有效成分提纯研成的针剂,具有活血、化淤、通脉等功效。
试验亦表明其可以有效减轻骨折患肢肿胀疼痛、预防血栓。曲克芦丁脑蛋白水解物是复方制剂, 为曲克芦丁与猪脑提取物制成的灭菌水溶液,具有改善血流速、血液高凝状态,降低血管通透性的作用。

低分子肝素是分子量小于4000da的肝素,临床广泛用于预防手术后血栓栓塞、深静脉血栓形成、肺栓塞等,具有使用方便, 无须常规血液监测的特点冰硝散是本院经验方,冰片清热止痛、解毒消肿,芒硝清热消肿,两药合用能够有效祛除湿邪、消肿止痛。
中西医结合的意义
人体是一个完整的生命体,当遭受创伤骨折时,全身的气血、经络、脏腑都将受到影响,治疗骨伤科疾病,绝不能只重视手术治疗,忽略对全身生命活动的调节 。中医讲究整体观,辨证论治,协调机体全身阴阳气血。

外科手术配合中医药内服外用治疗骨折及其并发症可以取长补短,促进软组织消肿、骨折愈合和术后功能恢复,减少围手术期并发症的出现。 中西医结合可以实现局部与整体的统一,两者相辅相成,技术运用得当可以事半功倍。
我国著名科学家钱学森就曾预言:「21世纪医学的主宰者,是中医中药」。这一推论绝非空穴来风,是建立在大量理论和实践研究之上的。 屠呦呦以中医药经验为基础,通过现代药理技术提纯了中药青蒿素以防治疟疾,并获得诺奖便证明这一推论的高瞻远瞩。

彩超对DVT的诊断意义
DVT阴性:静脉血管壁光滑,能压扁,CDFI血流充盈。DVT阳性:静脉血管壁毛糙,部分或不能压扁,管腔内见低实性回声,CDFI血流充盈缺损。 彩超是在普通B超基础上加以多普勒效应的伪彩,通过观察血管各项检查结果,判断病人相对应的病征。
彩超可以显示血流的二维分布状态、方向,区分动静脉、血管非血管病变,了解血流性质、时相和速度,发现分流和返流,并对血流束的起止、长宽、区域进行定量分析 。具有无创、方便、快捷的优点。
临床报道均显示彩超诊断下肢深静脉血栓的敏感性在90%以上,特异性95%以上。但是也有学者发现超声对无症状、小腿静脉、盆腔静脉的血栓敏感性较多层螺旋CT低。 此外,彩超的结果还受操作者专业知识、操作熟练程度等因素影响,有一定偏差。
DVT相关性因素的分析
老年髋部骨折围手术期下肢深静脉血栓形成的发病机制受多种因素的影响,流行病学研究及相关报道也各不一致, 本研究结合以往的文献,选取了年龄、性别、骨折类型、骨折部位、手术方式、内科疾病及加味桃红四物汤作为研究对象,来探究老年髋部骨折围手术期DVT的相关性因素。

DVT与年龄的关系
DVT可发生于任何年龄段的患者,老年患者合并内科疾病多,脏腑功能衰退,加之创伤的刺激,DVT风险更大。研究表明80岁的老年人群DVT发病率是30岁年轻人群的30多倍。 报告显示,50岁时DVT累计概率仅为0.5%,而80岁时DVT累计概率可达10.7%。
老年人凝血因子活性较年轻人高,心脏射血功能、动静脉弹性等较年轻人下降,肌肉萎缩导致泵功能减弱,血液容易在静脉丛及静脉窦附近瘀滞。 国内外指南均将高龄列为危险因素之一,但是鲜有对老年患者年龄进一步划分进行评估。

本研究将295例60岁及以上老年髋部骨折患者,分成低高龄组或分别间隔1岁,5岁,10岁分组,发现各组之间差异没有统计学意义(P值均大于0.1)。 故认为老年患者的年龄不是影响DVT发病的因素,仍需要更大样本的资料进行分析以明确结果 。
DVT与性别的关系
文献研究表明口服避孕药及雌激素可以升高血液粘稠度,提高血液纤维蛋白原、血浆凝血因子浓度,增强血小板粘附和聚集活性,由此促进血栓的形成 。与此相反,临床数据分析显示女性患者DVT的发病率低于男性。

但是,更多临床回顾性分析显示,男女之间DVT发病率差异无统计学意义,因此性别对DVT的影响尚存在争论 。本研究发现性别不是影响DVT发病率的因素,与大多数临床研究结果一致。
DVT与骨折类型的关系
骨折是造成DVT发生的重要危险因素。对1200余例DVT患者进行了回顾性分析,骨折手术患者占首位。病理学家维柯氏认为静脉壁损伤、静脉血流滞缓、血液高凝状态是DVT形成的三大致病因素,即经典的「维柯氏三角理论」。 单一危险因素作用于机体时,其反馈机制仍能通过自我调节使「维柯氏三角」恢复动态稳定性,较少致病。
一般来讲,DVT多为二种或三种危险因素交互作用导致。骨折则完全破坏了「维柯氏三角」的「三边结构」,超出了机体自身的调节负荷。静脉壁损伤: 血管壁损伤导致内皮下胶原暴露,激活内外源性凝血,增强血小板粘附能力并促进其聚集于管壁受损处,逐渐成为不可逆性的粘聚堆,即血栓起点。
创伤不仅可以导致骨折,更能对包括血管在内的软组织造成破坏。救治过程中操作不当,骨折断端还可以持续刺激血管壁,造成再次伤害。 静脉血流滞缓:血流速的减慢,使位于血液周边部分的血小板进入了最外一层的边流部分,增加了血小板与血管内膜接触粘附的机会。
骨折后长期卧床、拒动、制动,导致肢体肌肉泵功能下降,造成静脉血流速减慢;创伤引起软组织肿胀压迫静脉,造成静脉血流速减慢;骨折失血引起血容不足,应急状态下机体周围循环血量减少,造成静脉血流速减慢。 血液高凝状态:创伤、手术均会造成凝血系统的应激性改变,导致血小板数目增多并增强其粘附能力。
造成血液浓缩,血中纤维蛋白原、凝血因子、凝血酶原相对增加。故骨折患者自受伤起血液高凝状态将贯穿整个围手术期。 本研究发现,骨折类型是DVT的独立影响因素。股骨粗隆间骨折与股骨颈骨折DVT发病率的差异有统计学意义(P值小于0.05),股骨粗隆间骨折的患者更易发生DVT。
可能原因如下:1.股骨粗隆部血运丰富,老年人骨质疏松,骨折后出血多,患肢肿胀是其常见的症状,压迫血管导致血流速减缓; 股骨颈骨折位于关节囊内,且血运较差,出血少,对关节囊外的血管压迫有限,患肢一般无肿胀症状。
2.股骨粗隆间骨折由于出血量多,外周血循环量下降,静脉血流速减缓;股骨颈骨折出血较少。 研究表明,股骨粗隆间骨折手术前平均失血量高达552.4ml,平均血红蛋白下降22.1g/L;股骨颈骨折手术前平均失血量只有65.3ml,平均血红蛋白下降仅为3.4g/L。
股骨粗隆间骨折为关节外骨折,断端不稳定,骨折碎片受肌肉牵拉移位刺激血管,造成血管壁损伤;股骨颈骨折属于关节内骨折,断端被关节囊包裹,在一定程度上稳定断端并缓冲对关节囊外血管的刺激。











