*仅供医学专业人士阅读参考
撰文 | 张泰胜
急性胰腺炎(AP)是常见的消化系统疾病。在我国,AP常见的病因按照发病顺序依次为胆源性、高甘油三酯血症(HTG)、酒精性。其他少见原因包括外伤、药物、感染、高钙血症、肿瘤等 [1] 。近期【 American Journal of Gastroenterology 】发表了关于AP的管理指南。指南中提出了许多实用性的内容和细节,涉及到AP的诊治和管理(见图1)。

美国胃肠病学会关于AP的管理提出了建议大纲(表1)。我们一起来学习这些大纲中的实用内容,并与我国【中国急性胰腺炎诊治指南(2021)】的主要部分进行比较,看看它们之间有何异同吧!
表1 AP管理大纲 [2]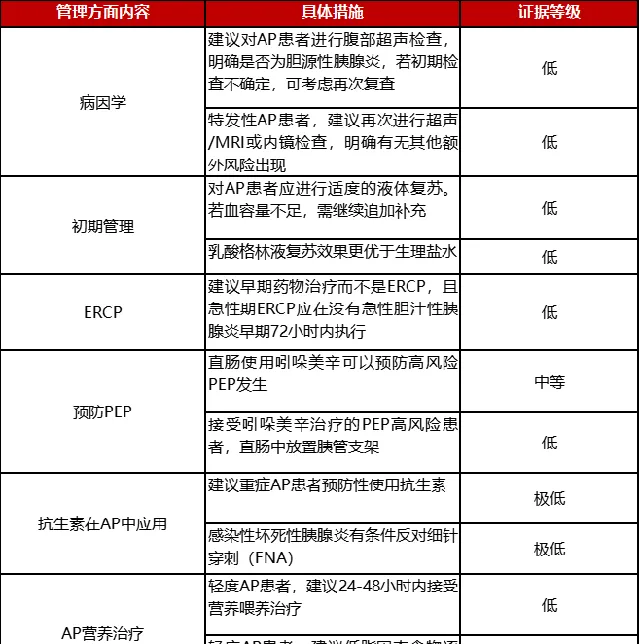
ERCP:内镜逆行胰胆管造影;PEP:ERCP后胰腺炎;FNA:细针穿刺
AP的诊断
关于AP的诊断,两部指南都建议用以下指标作为诊断依据:
在胰腺炎可能出现腹痛的部位发生典型与不典型的腹痛;
血清淀粉酶/血清脂肪酶均在正常参考值的3倍以上(脂肪酶特异性优于淀粉酶);
腹部影像学的改变。
若患者没有大量饮酒史及胆道疾病病史,应积极筛查血清 甘油三酯 水平,一般在1000mg/dl(11.3mmol/L)以上;当TG水平小于5.65mmol/L发生AP风险明显降低 [4] ;
40岁以上AP发生原因不详,应将重点倾向于胰腺肿瘤方面;
若没有明显导致AP再次发作的病因,在适合手术的患者中,建议行胆囊切除术,降低AP复发风险。
美国胃肠病学会将特发性和复发性AP定义为急性胰腺炎管理。在我国则被列为慢性胰腺炎进行治疗和管理(表2)。
表2 美国胰腺炎部分病因与我国对比表 [2,5]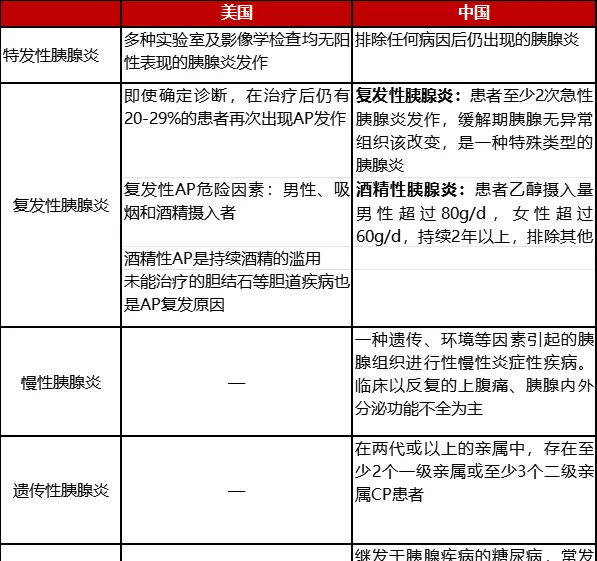
*CP:慢性胰腺炎
中度重症、重度AP的定义及预测
表3 中度、重度AP两国定义区别
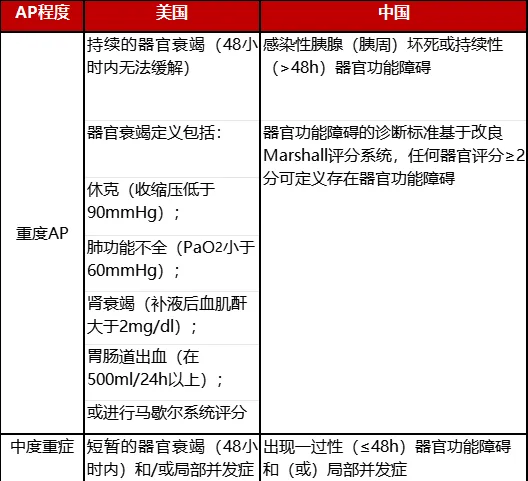
*Marshall:马歇尔 其中我国可分为RAC及DBC分级量表,前者使用居多
早期抢救及液体复苏
AP患者可因血管通透性增加,导致液体进入腹膜等部位;患者还可能出现呕吐及无法进食,液体摄入量进一步减少。机体容量灌注不足可引起胰腺坏死及机体死亡。积极补液具有明显积极的意义:
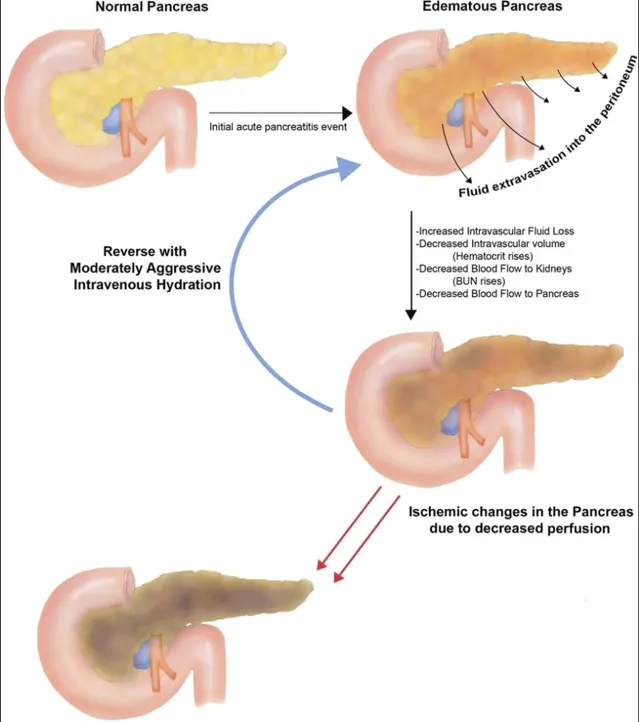
美国指南建议乳酸格林溶液作为液体复苏的首选,而我国指南中则建议:生理盐水和乳酸格林溶液均可作为液体复苏的首选。
de-Madiera等人的一项试验结果指出:入院前无休克患者,适度补液与积极补液可以获得一样的效果。该试验结论与我国指南中补液建议有一定的区别(表4):
表4 我国与美国指南静脉复苏对比
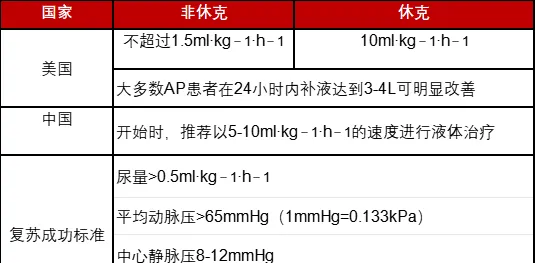
其中美国指南指出:
在疾病早期24小时内复苏效果最佳;
复苏6小时重新进行评估生命体征及实验室相关指标;
随后24-48小时内再次进行评估,目标是降低尿素氮(BUN)。
我国与美国的对比区别如下(表5,图3):
表5 两国ERCP及PEP适应症及预防对比表 [6]
综合上述表格,结合文献,我国的胆总管结石检查分层图如下:
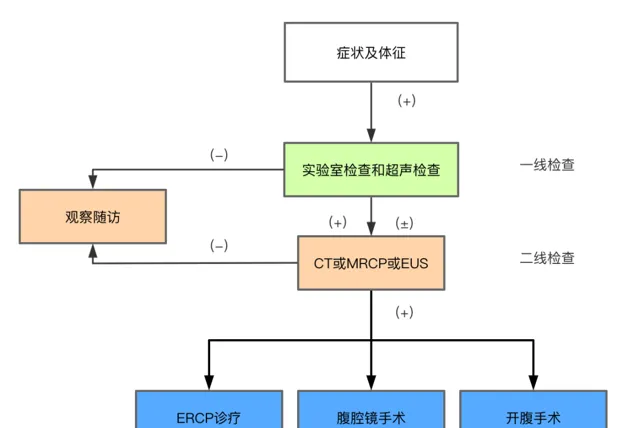
*EUS:超声内镜 ±:可疑阳性
图3 胆总管结石筛查流程图 [6]抗生素在AP中的常规使用
AP患者出现严重感染性并发症是导致患者死亡的主要原因。然而早期发展的SIRS可能与败血症难以区分。建议只有在确定感染源或感染灶时,包括各种培养物阳性等,可启动抗生素治疗。
美国指南中指出:与无感染坏死性胰腺炎相比,感染坏死性胰腺炎死亡风险更高。也因此提出:预防胰腺坏死感染很重要。尽管使用抗生素预防重度AP证据质量较低。
综合以上,美国指南提出关于抗生素治疗AP的建议:
无菌性坏死AP不使用抗生素,但对于感染性坏死及手术切除必须使用抗生素;
感染性部分坏死AP患者使用抗生素治疗,部分需引流的患者可能因抗感染治疗有效而无需进一步引流处理;
同时与我国一致的是, 不建议常规预防性使用抗生素或抗真菌药物;
在CT引导细针穿刺上,美国指南现阶段也有一定的争议性。最终手术的患者并不会因为穿刺结果而改变。指南中对于CT引导细针穿刺只是很低的证据推荐。我国不主张对怀疑感染性胰腺坏死常规行CT引导下细针穿刺检查。
营养支持及喂养
既往普遍认为胰腺炎均应该禁食处理,但随着认知的不断加深,我国与美国均建议轻症急性胰腺炎(MAP)应尽早开放饮食。但在中度重症急性胰腺炎(MSAP)及重症急性胰腺炎(SAP)上,两国指南之间有争议,起始喂养时机及肠内营养有不同推荐意见(表6)。
表6 肠道营养支持中美对比表 [2,4]
*美国指南还建议:除非无法进行肠内营养,不然尽量避免选择肠外营养
两国对手术持不同推荐意见
▎ 胆囊切除术:
两国指南一致认为,在轻度胆源性胰腺炎中,入院后行胆囊切除术可以很大程度降低复发性胆结石并发症。且应该在出院前就应该进行该手术。我国还推荐MSAP及SAP患者可在发病后1-3个月实施手术。
美国指南还指出:对于MAP且无法接受手术的患者,如老年/有严重并发症群体等,可选择胆道括约肌切开术。该手术已经被证实对预防复发性胆源性AP有效。
▎ 坏死部位切除:
在以往的认知中,普遍认为不切除坏死部位,则感染的风险会增加接近100%。随着认知的不断加深,坏死部位及时清创受到了较大的争议。现阶段更主张的是(附流程图4):
临床稳定者,术前接受2-4周抗生素治疗;
对于有症状的胰腺坏死患者来说,将微创手术与内窥镜引流结合在一起的方法似乎更有效、更安全,住院时间也会进一步缩短。
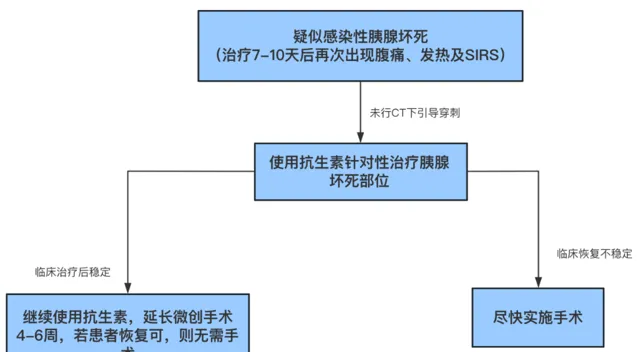
*胰腺微创手术包括:腹腔镜手术、放置导管引流及内镜手术
图4 美国指南针对胰腺炎手术建议流程图 [2]我国指南则推荐:对于感染性胰腺坏死(IPN),主要治疗手段包括应用抗菌药物、经皮穿刺引流(PCD)或内镜下穿刺引流、外科视频辅助清创或内镜下清创及开腹手术。同美国指南一样,部分患者在合理规范的抗生素治疗后恢复可,则无需手术治疗。
我国IPN的手术策略(「Step-up」策略)为:首先进行穿刺引流,对引流效果不佳的患者依次进行视频辅助清创和开腹手术。随着内镜技术的进步,内镜下「Step-up」手术使用逐渐增多,目前是许多中心IPN手术的选择方案。
[1]中华医学会,急性胰腺炎基层诊疗指南(2019年)[J],中华全科医师杂志,2019,18(9):827-831.
[2]Tenner S, Baillie J, DeWitt J, Vege SS; American College of Gastroenterology. American College of Gastroenterology guideline: management of acute pancreatitis. Am J Gastroenterol. 2013 Sep;108(9):1400-15; 1416.
[3]中华医学会外科学分会胰腺外科学组,中国急性胰腺炎诊治指南(2021)[J],中华外科杂志,2021,59(7):578-587.
[4]中华医学会消化病学分会胰腺病学分组,中国急性胰腺炎诊治指南(2019)[J],中华胰腺病杂志,2019,19(5):321-331.
[5]中华医师协会胰腺病专业委员会,慢性胰腺炎诊治指南(2018,广州)[J],临床肝胆病杂志,2019,35(1):45-51.
[6]中华医学会内镜学分会,中国ERCP指南(2018年版)[J],中国医刊,2018,53(11):1185-1215.
*"医学界"力求所发表内容专业、可靠,但不对内容的准确性做出承诺;请相关各方在采用或以此作为决策依据时另行核查。











