骨巨細胞瘤是常見的原發性骨腫瘤,一般認為起源於骨髓內間葉組織。以大量破骨細胞型巨細胞均勻分布在卵圓形或短梭形單核間質細胞中為特征,又稱為破骨細胞瘤。
骨巨細胞瘤發病年齡多在20~40歲,20歲以下及55歲以上發病率較低,女性稍多。約占脊椎腫瘤的15%,居第二位。頸、胸、腰、骶椎均可受累,但以胸椎和骶椎發生率較高。多見於椎體,隨著腫瘤的發展,可侵犯椎弓根、椎板、關節突和棘突。可突破骨皮質,侵犯椎間孔,或包圍硬膜,或侵犯鄰近肌肉。
腫瘤多為灰褐色破碎軟組織,有黃褐色壞死及出血竈。若為截除的大標本則可見骺端偏心性膨脹,骨皮質變薄。體積較大者可伴病理性骨折,切面為實性,可見竈性囊變區,在實體腫瘤中有纖維性或骨性分隔。
光鏡下骨巨細胞瘤由單核基質細胞及多核巨細胞組成,多核巨細胞大多由單核基質細胞融合而成。基質細胞中常見核分裂,且體外繁殖傳代接種可以致瘤,而多核巨細胞則不能,故一般認為基質細胞是主要的腫瘤成分。
過去常強調巨細胞瘤中無成骨現象,但實際並非如此絕對,近年來,已有巨細胞瘤中出現骨和骨樣組織沈積的報道。
按照巨細胞瘤的惡性度,過去分為三級,經長期臨床觀察認為原分級標準與腫瘤生物學行為不平行。近年來透過 DNA 研究也發現骨巨細胞瘤的二倍體偏離指數分布廣泛,呈明顯異質性,其兩端分別與良性和惡性腫瘤交錯,此結果支持骨巨細胞瘤屬低惡度腫瘤的觀點。
現認為除組織學已夠肉瘤標準的劃入惡性巨細胞瘤外,I、II級區分已無意義,它們分別屬於潛在惡性和低度惡性,其復發率為30%~50%,轉移率5%~10%,轉移幾乎都發生在手術之後,巨細胞瘤中血管浸潤與預後無平行關系,與一般病理概念不同,其預後與手術時腫瘤所處階段及手術方法有關。最初做刮除手術復發率為34%,最初做局切復發率為7%,若手術時已有骨皮質破壞,軟組織已被浸潤,手術刮除不易幹凈,預後欠佳。此外在組織學上預後與基質細胞密集程度和異型性有關。
臨床表現為脊髓或脊神經刺激和受壓癥狀。最常見的是疼痛,輕者患部痛、神經根性痛,位於腰骶椎可出現坐骨神經痛。重者疼痛劇烈難忍,甚至不能躺下,常引起脊髓和馬尾神經受壓,鞍區麻木,大小便困難,不全截癱,甚至完全截癱。位於頸椎者可出現四肢癱、吞咽、呼吸困難和聲嘶。查體可發現局部腫脹、壓痛、叩擊痛和活動障礙。
X線片呈膨脹性偏心性生長及多房性特點。無死骨、無椎旁膿腫,無椎間隙變窄等可與結核鑒別,以無鈣化塊影或碎骨片影像可與脊索瘤鑒別。後期顯示溶骨性破壞,骨質缺損,皮質膨脹變薄,椎體、椎弓和鄰近的肋骨小頭均可被累及,邊緣清楚,中間常有囊狀分隔,無新生骨與骨膜反應。輕微外力影響下即發生病理壓縮骨折,使結構不清,一般為平行壓縮、椎間隙完整。腫瘤穿破皮質後椎旁可有軟組織腫塊陰影。
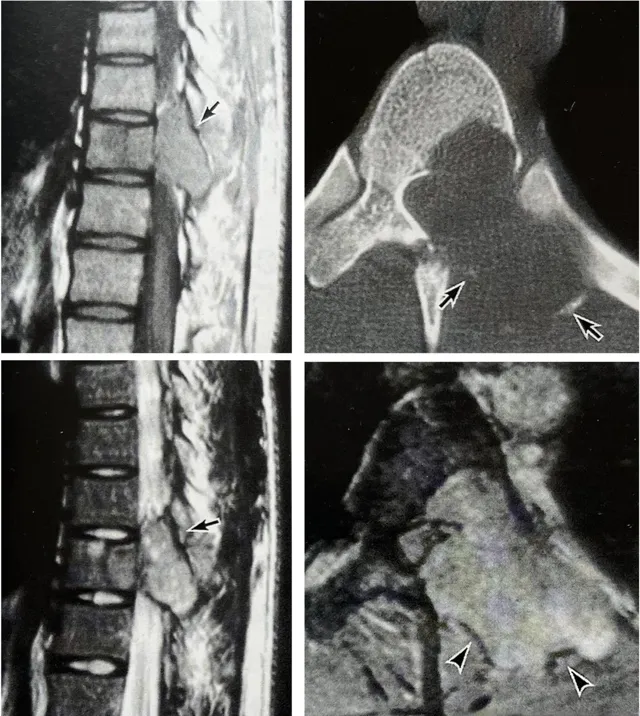
CT 掃描、MRI 可準確顯示腫瘤的範圍和對脊髓的壓迫情況。不典型的脊椎骨巨細胞瘤應與動脈瘤樣骨囊腫、嗜酸性肉芽腫、單發性轉移瘤和單發性骨髓瘤相鑒別。
骨巨細胞瘤是一種潛在惡性的腫瘤,目前單純刮除術加自體植骨術已很少套用。以徹底手術為主,應行腫瘤廣泛切除術,把瘤組織及邊緣正常骨組織一起切除,但手術難度較大。脊柱穩定性遭到破壞後,應重建脊柱穩定性。
脊柱骨巨細胞瘤對射線中度敏感。對某些不能進行手術的病例,可進行深部X線或鈷照射治療。手術切除不徹底,如術中無法實行邊緣切除的病例可行術後輔助放療,以減少復發。腫瘤範圍大、出血多、手術困難者,可行術前輔助放療,使腫瘤縮小,出血減少,方便徹底手術切除。但放射治療效果不可靠,有可能轉變為纖維肉瘤,多出現在照射後3年左右。
術後全身使用多種藥物聯合化療。由於骨巨細胞瘤復發率高,應定期隨訪,以便早期發現復發,及時再手術切除或放療等。











