圖片來源|全景視覺
剛開始學習麻醉時,覺得氣管插管是麻醉醫生最簡單的操作,麻醉藥給進去,可視喉鏡暴露聲門,看著氣管插管放進去就可以了,倒是經常為動脈穿刺、CVC置管不順利而感到煩惱。
但是幹了幾年麻醉臨床工作後,動脈穿刺、CVC穿刺變得更加自信了,對氣管插管反而更加忌憚,有時更是為要不要插管、該怎麽插管而猶豫徘徊。
問題的關鍵只有一個,動脈、中心穿不好一般不會威脅到病人生命,但是氣管插管失誤、通氣管理不好則會直接影響到病人生命安全。
作為一名麻醉醫生,氣管插管永遠是一項必須熟練掌握的臨床操作,能不能成功的將氣管導管插入氣管,並放置在正確位置,且明確排除食管內插管,對於任何一台全身麻醉來說都是重中之重。
01 確認導管位置的方法
醫學生初次培訓氣管插管技術時,氣管導管在氣管內的四個臨床征象是爛熟於心的, 即氣管內出現霧氣,有胸廓起伏,聽診雙肺有呼吸音且對稱,胃內無氣流聲或脹氣 。
在臨床工作中,我們也可以透過視覺化監測技術來確認,比如呼吸機上的呼氣末二氧化碳波形,然而這些硬件設施的條件有時候是受限的。
工作經驗和臨床研究已經警醒過我們,四個傳統的臨床方法對於排除食管內插管的 『假陽性率太高』 ,檢驗效力是不足的。但可以明確的是, 持續穩定的二氧化碳波形幾乎是排除食管內插管的『金標準』
排除食管內插管,不代表導管在正確的位置。雖然確認在氣管內,但是導管的尖端可能位於隆突上方或下方,有時可能位於聲門上或咽部。
02 最新權威指南建議
2022年美國麻醉醫師協會困難氣道管理實踐指南中,針對 『氣管插管的確認』 這一問題,根據文獻研究,專家經過調查討論後給出的建議是:

2022年國際氣道學會釋出 『預防未辨識的食管插管』 的共識指南中補充強調:

03 傳統臨床方法的可靠性
如今靠AI計算決策的時代,傳統的確認氣管導管位置的臨床方法是否可靠呢?在決策中作用又有多大呢?
2023年Anaesthesia上的一項系統綜述和薈萃分析,總結了用於確認氣管內插管和排除食管內插管的常見臨床做法,得出了以下結論 。
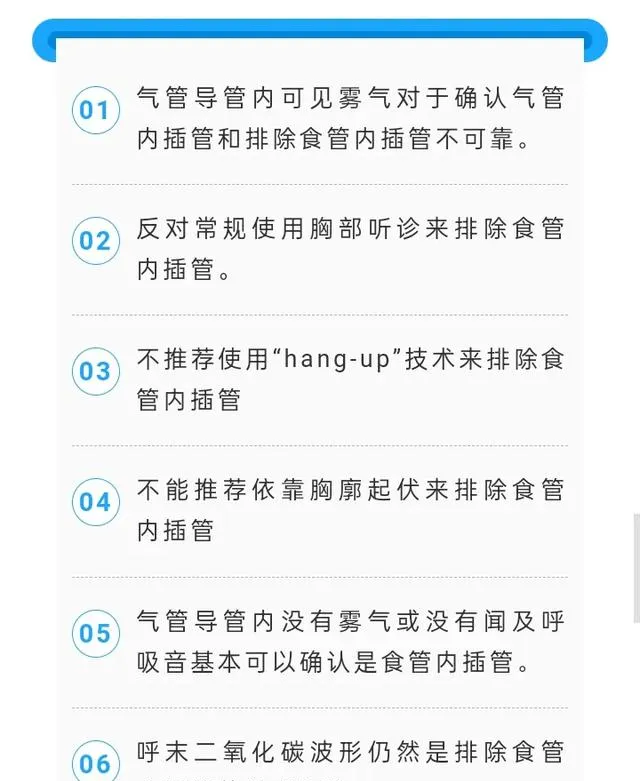
結果很遺憾,所有的傳統方法在臨床決策中的可靠性均很低,然而,這不能全部歸因於傳統臨床方法診斷的準確性差,有很大原因是研究局限性所致。
首先在文獻中,方法之間的相關性似乎沒有充分研究。胸廓起伏和胸部聽診很可能相關。例如,對於BMI高的患者,通氣可能難以觀察,呼吸聲音也更難聽診。
管內起霧和聽診相結合的診斷方法可能是更合理的,設計一項研究來檢驗這些方法之間的相關性是可行的,但是相關研究太少了。
其次,氣管插管可以發生在許多工作環境中,包括院前急救、手術室內插管、手術室外醫院區域插管(如急診科、病房、放射科等 )。這些情況又包括在緊急情況和非緊急情況下簡單或困難的氣道。
不僅是方法之間,而且在每個方法和臨床環境之間,準確性都可能存在相關性。
可以很容易地想象,在嘈雜的環境中,聽診的準確性降低,當患者處於非正常體位時,胸廓起伏更難以觀察到。除了在最佳情況下的高準確性之外,一種方法的評估穩定性也很重要。
最後,二氧化碳波形雖然在診斷上是高度準確的,但沒有什麽是絕對正確的。
最可能導致波形不準確的原因可能是器材故障,還有患者情況,如心臟驟停或支氣管痙攣,也會使得麻醉醫生對於二氧化碳波形的檢驗準確性受到質疑,因此在情況緊急時,過度或僅僅依賴二氧化碳波形是很危險的。
04 最後討論
當我們思考那種方法準確性最高的時候,不能只盯著二氧化碳波形這一招,因為臨床征象從來不是獨立存在的。
二氧化碳波形的優越性雖已被廣泛接受,但如果不將這些傳統檢測方法結合起來,將無意中增加支氣管內插管等不良事件的可能性,進而延誤臨床醫生及時發現和幹預的時機。
在不同的臨床情況下,每種檢驗方法都各自發揮著不同的優勢,且相互之間存在聯系。我們仍然要學習掌握這些方法,並靈活套用在日常工作中。
比如在第一個二氧化碳波形出現之前,我們可以很容易地註意到導管內起霧和胸廓起伏,在一個個呼吸周期裏可以進行肺部聽診,以確定是否與二氧化碳波形反應的情況一致。
按照這個順序,在每個階段可以獲得更多的資訊,多個陽性體征的資訊匯集起來得出的判斷一定是準確性最高的。
說到最後,作為麻醉醫生的你,對待每一件臨床工作都需要嚴謹認真的態度,而你是不是也有忌憚氣管插管的類似感受呢?
參考文獻
[1].2022年美國麻醉醫師協會困難氣道管理實踐指南
[2].Chrimes N, Higgs A, et al. Preventing unrecognised oesophageal intubation: a consensus guideline from the Project for Universal Management of Airways and international airway societies. Anaesthesia. 2022 Aug 17. doi: 10.1111/anae.15817.
[3].Hansel, J A Law, N Chrimes, et al. Clinical tests for confirming tracheal intubation orexcluding oesophageal intubation: a diagnostic testaccuracy systematic review and meta-analysis,Anaesthesia. 2023 Aug:78(8):1020-1030.
[4].P.Bramley, A.Smith, Tracheal intubation: clinical signs, correlation and context. Anaesthesia2023; doi:10.1111/anae.16137











