2024 年 9 月 25 日,一項由中國科學家團隊完成的研究在國際權威期刊【細胞】上發表, 報道了首次利用幹細胞再生療法成功實作 1 型糖尿病功能性治愈的重大突破。
這一成就不僅為數百萬糖尿病患者帶來了曙光,更開啟了再生醫學在重大疾病治療中套用的新紀元。
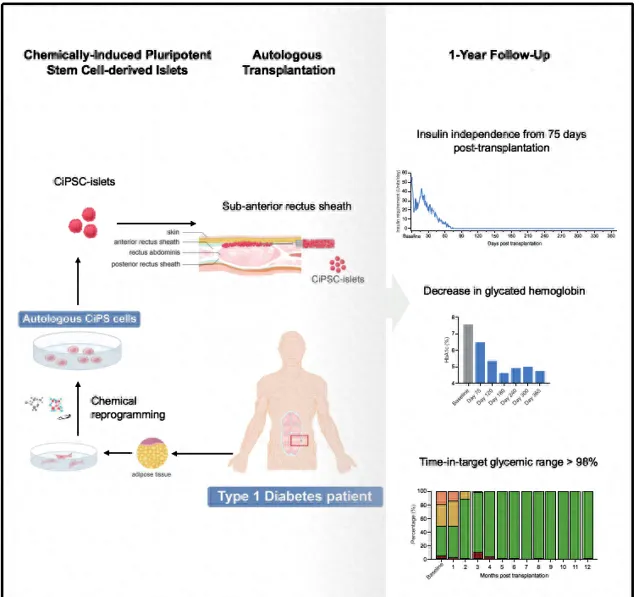
基於化學重編程誘導多能幹細胞治療 1 型糖尿病的臨床研究示意圖與治療效果。圖片來源:研究團隊供圖
1 型糖尿病是什麽疾病?
糖尿病是一種常見的代謝性疾病,主要表現為長期血糖水平升高,分為 1 型、2 型和妊娠糖尿病三種類別。根據世界衛生組織的數據,全球約有4.22 億人患有糖尿病。
其中,2 型糖尿病是最常見的類別,約占糖尿病患者總數的 90%-95%,而 1 型糖尿病僅約占 5%-10%。
盡管 1 型糖尿病在糖尿病患者中的比例相對較小,但它通常發病於兒童和青少年時期,對患者的生活質素和長期健康會產生顯著影響,由於其發病機制特殊、治療難度大,一直是醫學研究的重點領域之一。
1 型糖尿病是一種自身免疫性疾病,患有 1 型糖尿病的患者,其免疫系統會錯誤地攻擊並破壞胰腺中產生胰島素的 β 細胞,致使胰島素分泌失常。而胰島素作為人體中調節血糖的關鍵激素,它的缺乏會導致患者血糖水平失控,繼而引發一系列嚴重的健康問題。
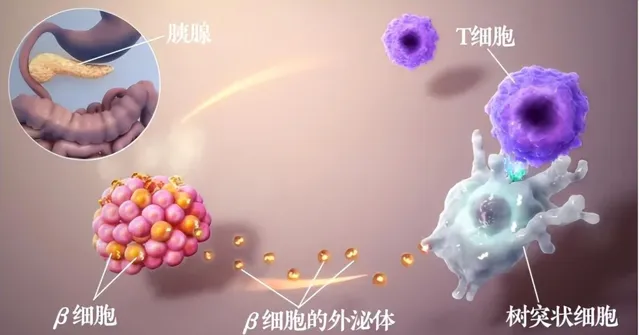
1 型糖尿病發病機理示意圖。圖片來源:改編自維基百科
如圖所示,β 細胞是胰腺中產生大部份胰島素的細胞。在 1 型糖尿病的自身免疫攻擊中,β 細胞生理分泌的外泌體被樹狀細胞錯誤地攝取,其內容物(即蛋白質)隨後被呈遞給 T 細胞;T 細胞將這些內容物視為敵人,並攻擊它們的產生者,從而導致了功能性 β 細胞的遺失和胰島素產量的減少。
傳統的治療方法效果如何?
傳統的治療方法主要依賴外源性胰島素註射,但這種控制血糖的方法存在諸多不足,如以下幾點:
1. 血糖控制精度不足,難以完全模擬健康胰腺功能;
2. 患者需終身依賴胰島素治療,嚴重影響生活質素;
3. 長期血糖控制不佳可能導致心血管疾病、腎病、視網膜病變等多種並行癥;
4. 胰島素使用不當還可能引發危及生命的低血糖事件。
雖然胰島移植在臨床上取得了一定進展,但仍然面臨嚴重的供體短缺問題,這大大限制了其廣泛套用。
在這一背景下, 誘導性多能幹細胞(iPSCs)制備的胰島細胞,成為突破這一瓶頸的希望所在。
幹細胞技術:
1 型糖尿病患者的曙光
幹細胞是一種具有獨特能力的細胞,它們能夠自我更新並分化成多種不同類別的細胞。 根據其來源和分化潛能,幹細胞可以分為胚胎幹細胞、成體幹細胞和誘導多能幹細胞(iPSCs)。
胚胎幹細胞 來源於早期胚胎,具有分化為任何類別細胞的全能性,但對於它的使用涉及倫理問題; 成體幹細胞 存在於成熟組織中,如骨髓和脂肪組織,但它們的分化能力相對有限,可以用於特定組織的修復。事實上, 這兩種幹細胞都很難在臨床上開展大規模的醫療套用。
誘導性多能幹細胞技術的發展為幹細胞研究帶來了革命性變化。 這項技術允許科學家透過引入特定因子,將成熟的體細胞(如皮膚細胞)重新編程為具有類似胚胎幹細胞特性的多能幹細胞。 誘導多能幹細胞技術不僅避開了使用胚胎幹細胞的倫理爭議,還為個體化治療提供了可能性。
幹細胞技術在醫學領域的套用前景廣闊,包括組織工程、器官再生、疾病建模和藥物篩選等。在 1 型糖尿病治療中,科學家們致力於將誘導多能幹細胞分化為功能性胰島 β 細胞,以替代患者體內受損的胰島細胞。
突破性研究:
1 型糖尿病
實作臨床功能性治愈
在這項突破性研究中,由天津市第一中心醫院沈中陽和王樹森研究組、北京大學和昌平實驗室鄧宏魁研究組,以及杭州瑞普晨創科技有限公司組成的研究團隊,采用了一種創新的化學重編程技術。
這種方法使用特定的化學小分子,而非傳統的基因操作,誘導成熟細胞重返多能狀態。 該技術因其安全性和效率而備受關註,並於 2024 年榮獲未來科學大獎「生命科學獎」。
在先前的非人靈長類動物實驗中,該療法表現出了極高的有效性和安全性,在獲得主管部門特許後,人體實驗也隨之展開。研究團隊選擇了一名患有 11 年病史的 1 型糖尿病患者進行臨床試驗,這名患者此前完全依賴胰島素治療,且血糖控制較差,多次出現嚴重低血糖。治療過程中,研究人員首先利用化學重編程技術將患者自身的體細胞轉化為誘導多能幹細胞,然後將這些誘導多能幹細胞定向分化為功能性胰島 β 細胞,最後將人工培養的 β 細胞移植回患者體內。
令人振奮的治療結果出來了!在移植75天後,患者完全擺脫了胰島素註射治療,這一效果持續超過一年。更重要的是,患者的各項糖尿病相關指標均達到正常人水平,實作了 1 型糖尿病的臨床功能性治愈, 這一成果標誌著幹細胞治療在 1 型糖尿病領域取得了突破性進展。
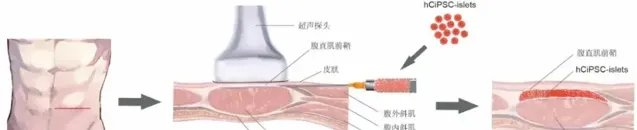
胰島細胞腹直肌前鞘下移植的示意圖。圖片來源:研究團隊供圖
臨床套用優勢多
與傳統治療方法相比,幹細胞治療具有多方面優勢:
1.血糖調控更精準
幹細胞衍生的胰島細胞能夠更精準地模擬正常胰腺的功能,實作更為精確的血糖調控,這不僅提高了治療效果,還大大降低了並行癥的風險。
2.治療效果更永久
幹細胞治療有望提供長期甚至永久的治療效果,顯著提高患者的生活質素。
3.量身客製治療方案
使用患者自身細胞制備的誘導多能幹細胞,可以降低免疫排斥反應的風險,同時為每個患者提供量身客製的治療方案。
4.供體短缺問題得到解決
幹細胞技術理論上可以提供幾乎無限量的胰島細胞,從根本上解決了傳統胰島移植面臨的供體短缺問題。
盡管初步結果令人鼓舞,但要將這項技術廣泛套用於臨床,還需要進行更多研究和臨床試驗,需要評估長期安全性和有效性,最佳化治療方案的同時還要解決成本、倫理等方面的現實挑戰。
當前,幹細胞治療的成本仍然較高,未來需要開發更經濟高效的細胞制備和移植技術,使這種治療方法能夠惠及更多患者。
此外,幹細胞研究和套用涉及復雜的倫理問題,需要建立健全的倫理指導原則和監管框架,以確保這項技術負責任的發展和使用。
幹細胞技術有望治療其他疾病
中國科學家團隊在幹細胞治療 1 型糖尿病領域取得的突破性進展,不僅為數百萬糖尿病患者帶來了新的希望,也為整個再生醫學領域開辟了新的前景, 這項研究展示了幹細胞技術在治療復雜慢性疾病方面的巨大潛力。
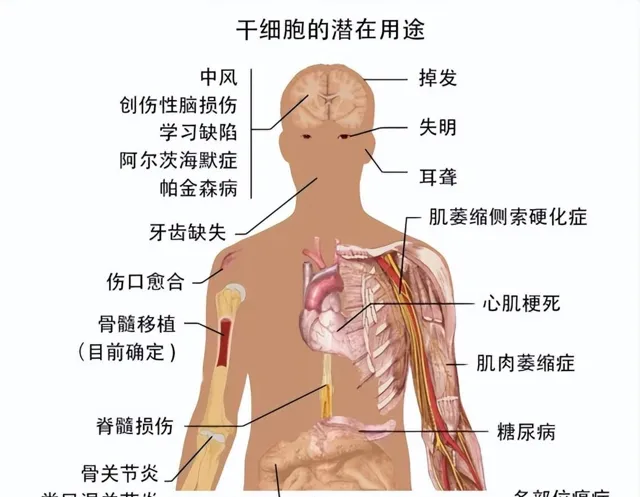
幹細胞治療有望突破的疾病。圖片來源:改編自維基百科
隨著研究的深入和技術的不斷最佳化,我們有理由相信,幹細胞治療將徹底改變 1 型糖尿病的治療模式,還將為其他難治性疾病的治療帶來新的突破。這一科學進展將為人類健康事業的發展譜寫新的篇章,開啟醫學治療新紀元。
策劃制作
出品丨科普中國
作者丨郭菲 煙台大學
監制丨中國科普博覽
責編丨董娜娜
審校丨徐來 林林











