近日,浙江杭州一家医院结直肠外科来了位「特殊」患者,年仅20岁的女生丽丽(化名)被确诊为 家族性腺瘤性息肉病 (Familial adenomatous polyposis,简称FAP)。由于这种疾病具有家族遗传性,在医生建议下,丽丽的家族多人做了相关基因检测,已知的 至少有8人中招FAP !
什么是家族性腺瘤性息肉病?
家族性腺瘤性息肉病是一种少见的常染色体显性遗传病,其主要特征为 肠道内会长满成百上千枚腺瘤性息肉 。大部分FAP患者在青少年时期发病,如果不进行干预, 50岁之前几乎100%会发展为结直肠癌 。
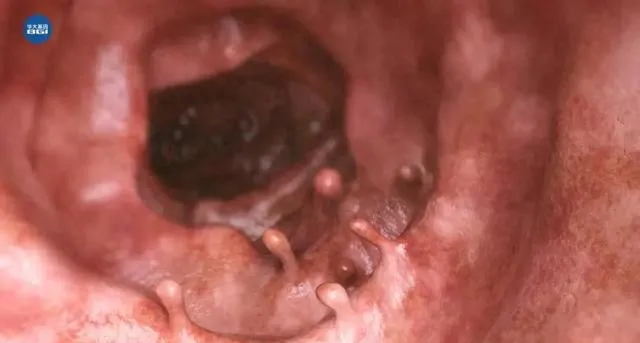
丽丽起初是察觉到自己似乎比别人更容易「拉肚子」,稍微吃点生冷刺激的东西,就忍不住要跑厕所,大便经常不成形,还伴随着腹部隐痛。到医院做肠镜检查后发现,自己的肠道里长了密密麻麻百余枚息肉,最大的息肉直径超过6cm。

经过医生问询还发现,不仅丽丽,其母亲和小姨也曾在同一家医院做了结直肠癌根治切除手术。三人病情相似,都是肠道内长满密密麻麻上百颗息肉,并且很不幸的是,部分息肉都已经发生了癌变。
FAP是由结肠腺瘤样息肉病 ( APC )基因致病性胚系突变引起的病变。作为抑癌基因, APC 基因的致病性突变可导致APC蛋白失活,从而促进结直肠癌的发生和发展。

作为一种 常染色体显性遗传性疾病 ,若 父母中有一方患有FAP,子女有 50% 的概率会遗传这种病。如果家族中有患此病的亲人, 直系亲属即属于高危人群 ,一方面可以通过基因检测确定是否携带导致FAP的突变基因,了解自身患病风险,指导生育选择;另一方面提倡在20岁左右, 甚至更早就要进行肠镜检查 ,别等拖到演变成肠癌才追悔莫及。
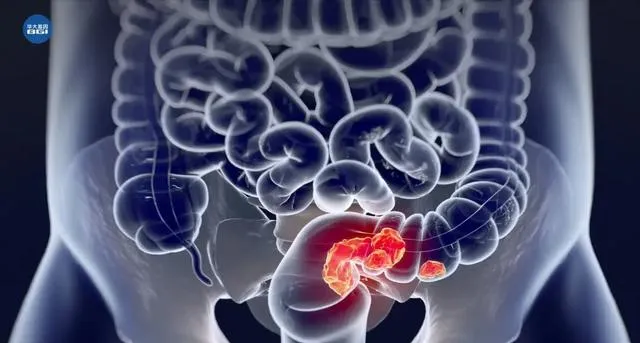
超90%结直肠癌由息肉发展而来
体检发现肠息肉到底该不该切,也困扰着很多人。
息肉本意是指器官粘膜上长出的「多余的肉」,即其本质上并不是一个疾病诊断,而是一个形态学的描述。 突出于肠道粘膜表面的上皮组织,统称为肠息肉 。
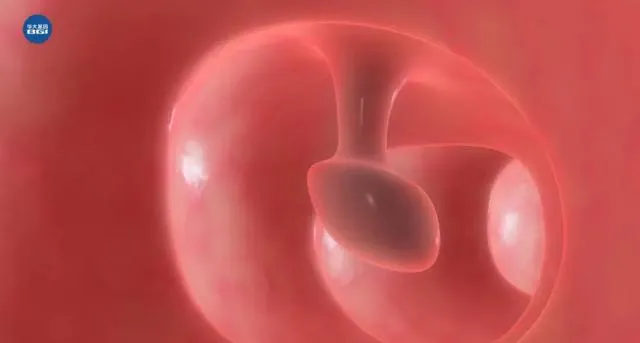
体检发现肠息肉,也不必过于惊慌,因为 大部分肠息肉都是良性的 ,不会危及生命。根据病因或组织类型的不同,肠息肉通常分为以下两种类型:
▪ 非肿瘤性息肉 ,包括炎性息肉、增生性息肉等,这些类型的通常不会癌变。
▪ 肿瘤性息肉 ,主要包括管状腺瘤、绒毛状腺瘤、管状绒毛状腺瘤、无蒂锯齿状腺瘤/息肉、传统型锯齿状腺瘤等,以上这些属于癌前病变。
其中, 腺瘤样息肉是目前公认的癌前病变,90%以上的结直肠癌是它演化而来 ,其演变过程大致分为4步:小息肉→大息肉→不典型增生→结直肠癌。
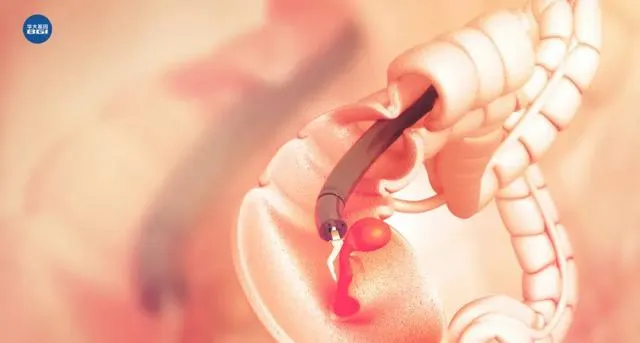
肠镜检查发现的息肉到底切不切呢?2023年发布的【中国结直肠息肉冷切专家共识】指出:小于0.5厘米的非腺瘤性息肉可以随访观察,而 大于等于0.5厘米的息肉,尤其是腺瘤性息肉,建议进行切除。 因为尽早发现肠息肉并采取有效治疗措施,才可能将结直肠癌扼杀在萌芽状态。
息肉切除后,因为人的基因未变、生活习惯未变或环境未变,息肉仍有复发的可能。因此患者还需要在消化内科医生的指导下,定期复查,及时干预。
如何早期识别「沉默杀手」?
根据【2020年全球最新癌症负担数据】显示,2020年中国结直肠癌新发病例数高达55.5万例,约占全球的1/3,死亡28.6万例。目前, 结直肠癌已成为我国第二高发的恶性肿瘤。
结直肠癌早期症状不明显, 往往一发现就是晚期 ,因此素有「沉默杀手」之名。晚期确诊除了生存率大大降低、难以根治之外,治疗费用更是会直接飙升到数十万。
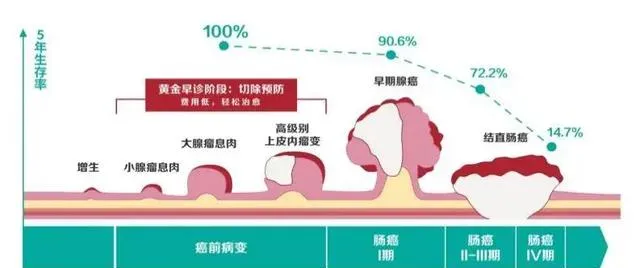
与此同时,结直肠癌还有「笨癌」一说,由「从腺瘤息肉发展为癌会经过10-15年漫长的过程,这一时间窗口为结直肠癌的预防和早期诊断、治疗提供了有利的时机。如果在早期得到干预,结直肠癌患者还能够实现 90%以上的5年生存率 。
早期症状不明显、干预窗口期长、早期干预患者生存获益良好等特点,也使得结直肠癌成为为数不多的可以通过筛查降低发病率和病死率的恶性肿瘤, 是恶性肿瘤中最值得推广筛查的癌种之一。
随着年龄的增长,结直肠癌的发病率会逐渐上升。在我国,结直肠癌平均发病年龄为58岁, 男性远高于女性 。【中国结直肠癌筛查与早诊早治指南】对一般人的筛查年龄提出建议,推荐 一般人群40岁起,接受结直肠癌风险评估 ;推荐评估为中低风险的人群在50-75岁,接受结直肠癌筛查;推荐评估结果为高风险的人群在40-75岁,接受结直肠癌筛查。如1个及以上一级亲属罹患结直肠癌,推荐接受结直肠癌筛查的起始年龄为40岁或比一级亲属中最年轻患者提前10岁。
近年来国内外大多数指南新增推荐的 粪便DNA检测 ,由于其非侵入性和对受检者的便利性,在结直肠癌早期筛查上具有广阔的应用前景。
与传统筛查方法相比, 粪便DNA检测 从粪便样本中提取 肠道脱落细胞的DNA ,评估受检者罹患结直肠癌和进展期腺瘤的风险,具有 无创且非侵入 的检测特点。受检者无需特殊肠道准备、无需饮食控制,仅需1勺粪便,便可无创、无痛预知肠道健康风险。
关注我们!获取最新科普知识干货!











