引言:随着越来越多生物制剂获批用于系统性红斑狼疮(SLE)治疗,如何合理、有效且安全地用药成为临床上亟待解决的问题。
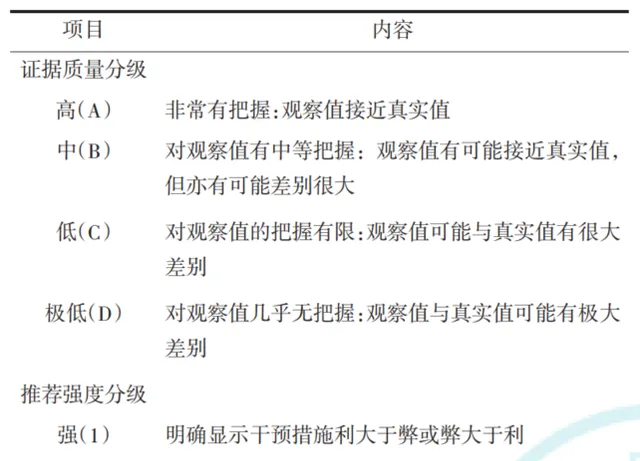
生物制剂为SLE治疗提供了新手段,但由于生物制剂在我国上市时间短,临床医师对其认知尚不充分。为此,学会组织相关领域专家制定了 【生物制剂在SLE中应用的中国专家共识(2024版)】 (以下简称共识)。该共识主要聚焦国内临床已应用的3种生物制剂,即 贝利尤单抗、泰它西普和利妥昔单抗 (表1),针对 适用人群、使用时机、疗效评估、安全用药等10个临床应用问题提出推荐意见 ,为临床医师提供参考,推动生物制剂在临床中的规范合理应用。共识中的证据质量和推荐强度依据GRADE标准进行分级(表2)。
表1 我国现有治疗SLE的生物制剂概览
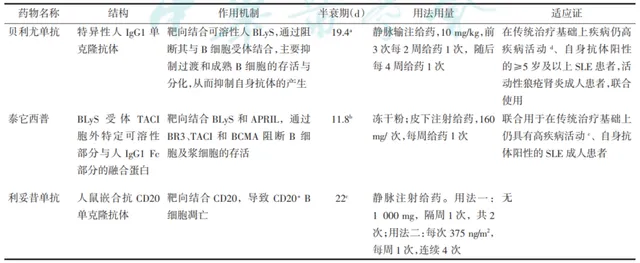
表2 证据质量与推荐强度分级
十项临床应用问题
1. 生物制剂治疗SLE的原则和目标
推荐意见1:生物制剂治疗SLE以尽早实现疾病缓解(DORIS)或狼疮低疾病活动状态(LLDAS)为目标(见表3),同时减少复发,最大程度降低药物不良反应,从而减少器官损伤累积,降低病死率,提高患者生活质量(1C)。使用生物制剂时应综合考虑患者的病情和需求、获益与风险,医患充分沟通、共同决策(1A)(LoA:9.63±1.67)。
表 3 DORIS与LLDAS定义

2. 生物制剂适用于哪一类SLE患者
推荐意见2:生物制剂适用于经过羟氯喹(单药或联合激素)治疗仍有疾病活动*或复发的SLE患者或不能将激素减至维持剂量,例如≤泼尼松 # 5 mg/d的患者(1A)(LoA: 9.19±0.92)。
*疾病活动:SLEDAI-2000≥4或医师整体评估(PGA)≥1,或有临床症状或体征(如皮疹、关节痛、乏力、血尿或蛋白尿、肌酐异常等)及血清学异常(低补体或抗dsDNA抗体阳性)等。
#本文提及的泼尼松,临床实际应用可替换等效剂量的其他激素。
&部分不适用羟氯喹或单用激素的患者,仍可参照上述推荐。
2.1 贝利尤单抗
推荐意见2.1:贝利尤单抗可考虑用于疾病活动且伴肾脏、血液系统、皮肤黏膜、骨骼肌肉受累,抗dsDNA抗体阳性、低补体血症、泼尼松>7.5mg/d,或因残留疾病活动激素无法减量和(或)复发等特征的SLE患者;可用于活动性增殖性LN的患者(1A)(LoA:9.40±0.83)。
2.2 泰它西普
推荐意见2.2:泰它西普已发表数据相对有限,可参考贝利尤单抗的SLE适用人群(1B)(LoA:9.13±1.06)。
2.3 利妥昔单抗
推荐意见2.3:利妥昔单抗可用于难治性或重症SLE(如狼疮肾炎、血液系统受累)患者(2C)(LoA:9.47±0.92)。
3. 生物制剂在SLE患者中的应用时机
推荐意见3:对羟氯喹(单药或联合激素)治疗后疾病仍有活动或复发,或无法将泼尼松降至维持剂量5mg/天以下时,推荐联合生物制剂(1A)。对于活动性增殖性LN患者初始诱导期可联用贝利尤单抗(1A)(LoA:9.40±0.83)。
4. 如何评估生物制剂在SLE患者中应用的疗效
推荐意见4:应用贝利尤单抗或泰它西普治疗后1~3个月进行疗效评估,然后每3个月进行1次,治疗后第6~12个月进行全面疗效评估,如无改善,可考虑停药。治疗后达到临床缓解或LLDAS的患者,可以每3~6个月进行全面的疗效评估(2C)(LoA:9.47±0.98)。利妥昔单抗使用后第1个月开始评估疗效,此后每3~6个月进行全面的疗效评估(2C)(LoA:9.40±0.95)。
5. 如何监测和管理接受生物制剂治疗的SLE患者的安全性
推荐意见5:生物制剂治疗前需充分评估患者的状况,避免使用于严重活动性感染或免疫力明显受损的患者中(1B),对有慢性感染或反复感染史的患者应充分权衡后谨慎使用。治疗期间严密监测感染、输液/注射反应等,高度警惕潜在的不良反应、必要时提前预防并积极应对(1B)(LoA:9.66±0.75)。
6. SLE患者如何选择生物制剂与传统药物的联合治疗方案
推荐意见6:生物制剂可以与激素、抗疟药和免疫抑制剂联合使用,具体方案应根据药物疗效、安全性和患者病情综合制定(1A)。LN患者诱导期生物制剂可以联合激素、吗替麦考酚酯或环磷酰胺,维持期生物制剂可联合低剂量激素加霉酚酸酯或硫唑嘌呤,其中贝利尤单抗证据较多(1B)(LoA:9.47±0.98)。
7. 启用生物制剂治疗后,如何调整SLE患者的传统治疗药物
推荐意见7:启用生物制剂后,可根据临床经验和患者病情制定激素和免疫抑制剂的减量策略。在疾病控制稳定的情况下,以「先快后慢」为原则,在6~12个月内减量激素至泼尼松≤5mg/d,之后应避免3个月内快速减停。持续处于LLDAS或缓解的患者,应逐步减少药物治疗,先考虑减停激素,再考虑减停免疫抑制剂或生物制剂。减量期间应对患者病情密切监测、谨防复发(1B)(LoA:9.41±1.03)。
8. 生物制剂在SLE中应使用多长时间
推荐意见8:贝利尤单抗可在中国SLE患者和LN患者中长期应用,以进一步降低复发、延缓器官损伤,改善长期预后(1A)。泰它西普和利妥昔单抗长期应用的数据有限,应根据临床情况酌情应用(LoA:9.30±0.86)。
9. 生物制剂在特殊人群中如何使用
9.1 妊娠期和哺乳期患者
推荐意见9.1:妊娠期和哺乳期患者应尽量避免使用生物制剂(2C);特殊情况下如需使用,应充分权衡利弊并告知患者潜在风险(LoA:9.40±0.90)。
9.2 儿童患者
推荐意见9.2:在常规治疗(SoC)基础上仍高度活动、自身抗体阳性的≥5岁SLE患儿可以考虑使用贝利尤单抗,以改善长期预后(1A)。对有脏器受累的难治性SLE患儿也可尝试使用利妥昔单抗(2B)(LoA:9.31±0.92)。
9.3 老年患者
推荐意见9.3:老年患者应用生物制剂时可以考虑贝利尤单抗,同时需充分评估共患病、药物相互作用及药物毒性等问题(1C)(LoA:9.22±1.08)。
9.4 肝肾功能不全者
推荐意见9.4:生物制剂在肝肾功能不全患者中的研究数据有限。基于现有证据,贝利尤单抗在肝损害和轻中度肾损害患者中使用时可能无需调整剂量,在重度肾损伤患者中应慎用(2B)(LoA:9.42±0.81)。
9.5 乙型肝炎病毒(HBV)感染患者
推荐意见9.5:对于乙肝潜伏期和活动期患者,不推荐使用贝利尤单抗及泰它西普(2C),如临床需要使用,应在使用前和治疗过程中监测HBV-DNA和肝功能指标,必要时行抗病毒治疗(2B)。利妥昔单抗应慎重使用(LoA:9.49±1.02)。
9.6 结核病患者
推荐意见9.6:对合并结核(TB)感染的患者,应首先行抗结核治疗,在治疗足够时间后(活动期3个月,潜伏期1个月)再开始生物制剂治疗。使用生物制剂期间及停药后6个月内,应定期复查结核感染干扰素释放试验和肺部CT,一旦发现结核再激活或新发感染的证据,酌情停用生物制剂并开始抗结核治疗(2B)(LoA:9.23±1.04)。
9.7 新型冠状病毒(以下简称「新冠」)感染患者
推荐意见9.7:确诊新冠感染的患者无论新冠病情何种严重程度,均应停用或暂缓使用生物制剂,可在症状缓解后7~14d重启治疗,利妥昔单抗需要酌情延迟下一个周期治疗的时间(2C)(LoA:9.31±1.12)。
9.8 肿瘤患者
推荐意见9.8:生物制剂应避免在怀疑/确诊有恶性肿瘤的患者中使用,如在使用生物制剂期间诊断恶性肿瘤,应酌情停用。既往伴恶性肿瘤史或癌前病变的患者使用生物制剂时,应充分权衡利弊并密切监测,基于现有数据,利妥昔单抗可以考虑使用(2C)(LoA:9.30±1.15)。
10. 应用生物制剂的SLE患者可否接种疫苗
推荐意见10:在生物制剂治疗的同时应避免接种活疫苗,灭活疫苗、重组疫苗等其他类型的疫苗可根据患者需求接种(2B)(LoA:9.41±1.09)。
参考文献:耿研,武丽君,谢其冰,等. 生物制剂在系统性红斑狼疮中应用的中国专家共识(2024版). 中华风湿病学杂志,2024,28(02):78-92. DOI:10.3760/cma.j.cn141217-20230711-00190-1
医脉通是专业的在线医生平台,「感知世界医学脉搏,助力中国临床决策」是平台的使命。 医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。












