類風濕關節炎可以完全治愈嗎?很遺憾,它不能。這種慢性的炎癥性疾病,可危害關節或全身多個器官,如果病情持續加重,可導致殘疾或危及生命!類風濕關節炎可怕嗎?確實可怕,但患者並非毫無招架之力,還是有許多有效的類風濕關節炎治療方法,有助於控制癥狀和阻止病情發展,治療得到是可以遠離疼痛和預防殘疾的。
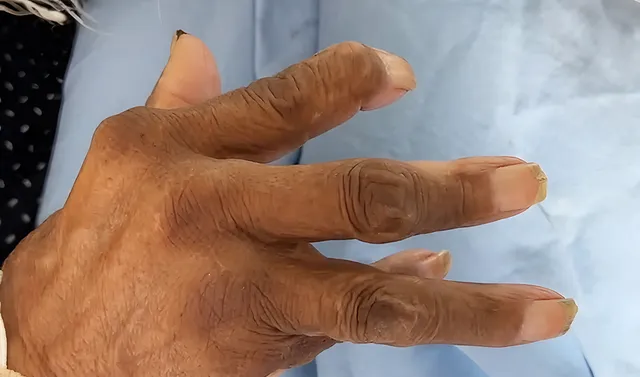
由類風濕關節炎導致的嚴重關節變形
阻止類風濕關節炎的關鍵是早治療,因為其導致的關節破壞基本上是無法逆轉的,越早阻止病情發展關節結構的完整性越高。因此,每個患者都有必要了解如何辨識類風濕關節炎每個階段的癥狀,以及可以采取哪些措施來治療!
以下是類風濕關節炎進展的4個階段,原因、表現及如何阻止它!
(一)類風濕關節炎進展的4個階段是什麽?各自有哪些癥狀表現?
類風濕關節炎沒有嚴格意義上的分期,常見的分期方法有兩個,一個是根據病程長短進行的分類,一個是X片下關節破壞的分期。
根據病程 長短,類風濕關節炎分為三期:
根據X片下關節破壞 的行程,類風濕關節炎分為四期:

類風濕關節炎漸進式破壞關節結構
光看這兩個分期代入性不強,接下來,我就結合病程、癥狀、結構改變等多個方面,把類風濕關節炎分為4個階段,來看看各個階段的表現。
01 / 第一階段:早期RA
關於早期RA,最新的定義為病程<6個月 。這個時期內,滑膜炎性細胞和炎癥因子較少,是治療的「機會窗」,在起病後的3~6個月內進行早期幹預,獲益最大,可以更好地減緩甚至阻止骨質破壞,增加停藥緩解的機會!
在早期階段,類風濕關節炎可能沒有太多關節癥狀。因為類風濕關節炎發病分為三個型別,60%~70%的患者為慢性發病型。
當類風濕關節炎高風險人群,不明顯原因出現上述全身癥狀時,也要警惕是否為類風濕關節炎發作。慢性起病型類風濕關節炎,在早期可能出現關節疼痛,但可能沒有特征性腫脹,可能只累及單側關節,而不是一出現就呈對稱性。
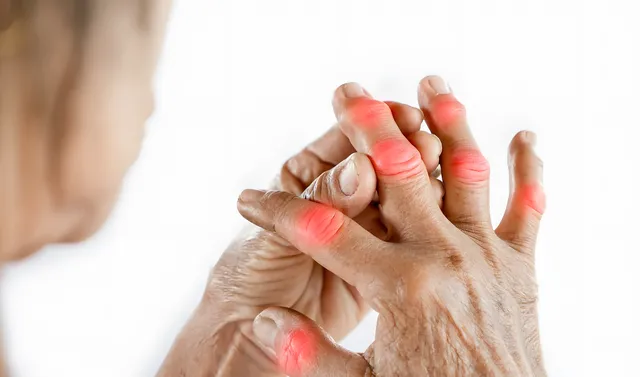
出現不明原因的手指關節痛或全身不適要警惕類風濕關節炎
早期的類風濕關節炎,因為關節還未出現明顯的結構破壞,在X片下不容易發現異常,應結合對軟骨、滑膜損傷更靈敏的CT或MRI來檢查,實驗室檢查也是必不可少的,尤其是幫助診斷疾病的RF(類風濕因子)和抗CCP抗體檢測。
02 / 第二階段:關節滑膜炎
實際上,很多類風濕關節炎患者並沒有在早期就得到診斷,這和患者不重視、未規範就醫等原因有關。大多數類風濕關節炎患者,是在關節出現明顯的晨僵、腫脹、疼痛、活動受限時才就醫的,而這些癥狀則是關節滑膜炎的表現。

類風濕滑膜炎導致手指梭形腫脹
慢性滑膜炎是類風濕關節炎的主要特征,在類風濕關節炎患者體內,免疫功能發生紊亂,會錯誤地攻擊自身滑膜組織,進而導致滑膜發炎、炎性增生並破壞關節結構。
當類風濕患者反復或持續出現關節晨僵、腫脹、疼痛等癥狀時,代表滑膜炎在如火如荼進行中,也意味著關節破壞的開始。只消腫止痛是不頂用的,得透過抗風濕治療把滑膜炎抑制住,才能減緩或阻止關節破壞,挽救關節功能。類風濕關節炎導致的關節破壞基本不可逆,越早幹預關節功能保留越多!
03 / 第三階段:關節破壞
當第二階段的滑膜炎沒有得到控制和緩解,關節破壞就會飛速的發展。處於慢性炎癥的滑膜會異常增生,形成絨毛樣突起,即血管翳,血管翳對關節具有極強破壞性,可突向關節腔或侵入軟骨和軟骨下骨質,導致軟骨面出現蟲噬樣改變,炎癥還會破壞關節軟骨和侵蝕軟骨下骨,多方面破壞會讓關節無法咬合,逐漸發生脫位或半脫位等畸形!
04 / 第四階段:關節殘疾
當關節結構破壞一步步加劇,關節間隙越來越狹窄甚至消失,基本上就沒有關節了,關節是強直融合的。從外在看,關節會出現各種各樣的畸形,而內在,關節已經完全失去了功能,無法彎曲,很難恢復,基本宣告殘疾!
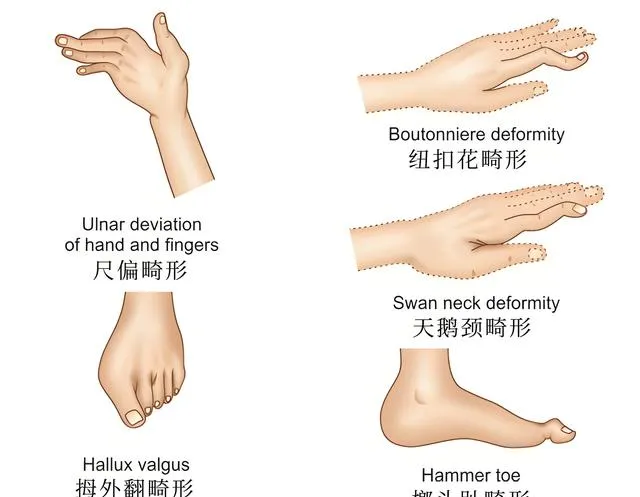
類風濕關節炎導致的多種關節畸形
(二)如何阻止類風濕關節炎疾病進展?治療類風濕的關鍵是什麽?
要阻止類風濕關節炎疾病進展,首先要知道疾病是否正在進展 。
想要阻止類風濕關節炎發展,就得規範治療,必須堅持四個原則:
01 / 早診斷和早治療
為什麽要早診斷和早治療,前面其實已經講了,核心就是越早發現越早治療,類風濕的緩解率越高而致殘率越低。在現存類風濕關節炎患者中,疾病控制情況是不容樂觀的,中國類風濕關節炎患者的橫斷面疾病緩解率只有4.27%,病程≥15年患者的致殘率高達61.25%。緩解率與致殘率之所以出現巨大反差,和延誤治療有很大關系,據調查,中國類風濕患者從出現癥狀到確診的平均時間為2.5年,遠超發病後6個月至1年之內的「視窗期」。
懷疑類風濕要第一時間到風濕免疫科就診
02 / 聯合用藥是核心
改善病情類抗風濕藥(DMARDs)通常是治療類風濕關節炎的一線藥物 ,其中的首選藥是甲氨蝶呤。有些患者害怕使用甲氨蝶呤,因為甲氨蝶呤也用於癌癥治療,擔心副作用太大,其實不必過於擔心,甲氨蝶呤用於類風濕治療時劑量是非常小的,規範使用副作用並不大,如果沒有好的療效和安全性,國內外指南不會一致推薦首選它。
任何確診為類風濕關節炎的患者,如果存在進行性的關節疼痛、明顯的晨僵或疲勞、活動性滑膜炎、ESR和CRP持續高水平或影像學表現有關節損害,無論使用抗炎止痛藥是否能充分緩解癥狀,都應在確診後三個月內開始DMARDs治療,並將DMARDs作為一線藥物。
DMARDs很重要,但不意味著患者可以只用DMARDs或只用某一種DMARDs治療,治療類風濕關節炎的核心用藥策略是聯合用藥 。
聯合用藥是指同時使用作用機制不同或作用部位不同的藥物以增強療效,既可以是抗炎止痛藥與抗風濕藥的聯合,也可以是抗風濕藥與抗風濕藥的聯合,還可以是口服藥與外用藥的聯合,總之,當單藥治療失敗時,則應采用聯合治療方案!
這裏重點說一下DMARDs的聯合用藥,根據指南的建議,類風濕首選藥為甲氨蝶呤,但有些患者存在禁忌無法使用甲氨蝶呤,該怎麽辦呢?這時候可以使用來氟米特或柳氮磺吡啶單藥。如果單藥治療不達標,要就是聯合用藥,可以先聯用兩種或三種傳統合成DMARDs,仍不達標,或病情嚴重、預後不良,則聯用一種傳統合成DMARs+一種生物制劑,或一種傳統合成DMARDs+一種靶向合成DMARDs ,以獲取更好的治療效果。

類風濕關節炎診治質控標準及用藥規範
03 / 不良因素要預防
治療類風濕關節炎不僅要聯合用藥,還要綜合治療,僅堅持醫藥治療,而忽略了生活管理和不良因素的刺激,病情仍然很難治療達標。來看看有哪些不良因素要預防:

養成好的生活習慣有助於病情緩解
04 / 個人化治療並定期隨訪
類風濕關節炎是一種復雜的異質性疾病,每個類風濕患者的病情輕重、對藥物的反應和耐受性、伴隨疾病都可能不同,治療不能一概而論,而是要根據患者個體情況,選擇兼具治療效果與耐受性的個人化治療方案 。
要做到個人化治療,定期隨訪是不可或缺的。
類風濕關節炎的首選藥是傳統合成抗風濕藥,這一類藥又叫慢作用抗風濕藥,因為起效緩慢,通常要1~2月才起效。所以新確診的患者,在治療的前3個月建議每月隨訪,來評估治療效果和耐藥性。如果一個治療方案使用3~6個月療效還是不達標,那就要考慮制定新的方案了!
務必做好類風濕關節炎的定期復診
能按醫囑定期隨訪的類風濕關節炎實在太少了,可能10%都不到,這也是治療緩解率低的一個重要原因。只有定期隨訪,才能評估治療效果、了解病情進展及監測不良反應,確保治療的持續性和有效性,患者一定要重視這點!











