作者:鏡槳 廣州醫科大學附屬第一醫院
本文為作者授權醫脈通釋出,未經授權請勿轉載。
一、病例介紹
患者,女性,17歲,因「 反復腹痛、腹瀉、發熱6月余 」入院。
現病史 :患者於2018年12月無明顯誘因出現腹瀉,10 余次/日,為黏液膿血便,伴裏急後重,陣發性臍周絞痛,伴午後發熱,Tmax 37.6℃,有盜汗。當地醫院予頭孢哌酮/舒巴坦抗感染治療2周無好轉,Tmax升至38.2℃,伴畏寒、寒戰。查 血常規 :WBC 14.14x10 9 /L,NEUT% 78.6%;hs-CRP 31.1mg/L,ESR 18mm/h。 腹部CT :回腸末段至部份直腸管壁增厚;腹腔內多發淋巴結,最大直徑0.9cm。 結腸鏡 :末段回腸、結腸、直腸黏膜散在小糜爛竈; 病理 :急性及慢性炎,淋巴組織增生;降結腸黏膜慢性炎,偶見嗜酸性球浸潤。予美沙拉秦1g tid口服及灌腸治療,並予頭孢甲肟靜脈滴註共2周,萬古黴素0.125g qid口服10天抗感染,患者體溫降至正常,腹痛消失,便次減至1~2次/日,無膿血。 復查結腸鏡 :糜爛竈較前減少。停用抗生素1個月後患者再次出現排便次數增多,為帶血絲糊狀便,伴腹痛、發熱,Tmax 38.4℃。查 血常規 :WBC 18.12x10 9 /L,NEUT% 77.2%;hs-CRP 72.7mg/L,ESR 40mm/h;血T-SPOT.TB陰性; 結腸鏡 :仍有散在小糜爛竈,乙狀結腸新發不規則潰瘍性病變; 活檢病理 :黏膜急性及慢性炎,升結腸伴肉芽腫性病變,抗酸染色陰性。繼續予美沙拉秦口服、灌腸治療1周後癥狀好轉。後就診於我院門診,查血TORCH抗體陰性,免疫球蛋白定量、補體、ANA、抗ENA、ANCA 均陰性。 復查結腸鏡 :盲腸至直腸多發不規則潰瘍,偶見炎性息肉樣隆起,直乙交界病變為著,病變間黏膜光整。 病理 :黏膜急性及慢性炎,橫結腸隱窩結構紊亂,局竈見上皮樣肉芽腫;直腸隱窩結構尚規則,局竈淋巴細胞聚集。 入院前1周患者再次出現黏液膿血便 ,6~7次/日,伴發熱,Tmax 38.9℃,伴腹痛、惡心、嘔吐。查血常規:WBC 26.62x10 9 /L,NEUT% 93.9%;hs-CRP 100.15mg/L,ESR 38mm/h;糞便常規:WBC滿視野,RBC 5~10/HPF,OB(+);糞便難辨梭菌毒素測定、血CMV DNA、T-SPOT.TB (-)。血培養3次均陰性;糞便找寄生蟲、細菌培養、抗酸染色陰性。遂於2019年12月3日入院。
既往史 :既往體健。
個人史、家族史 :無特殊。
體格檢查 :T 39.1℃,P 100次/分,BP 102/66mmHg。BMI 15.6kg/m 2 。淺表淋巴結未及腫大。心肺無特殊。中上腹壓痛,無反跳痛及肌緊張,肝脾肋下未及,腸鳴音正常,直腸指檢未及明顯異常。
入院診斷:腹痛、腹瀉原因待查;炎癥性腸病不除外;慢性腸道感染不除外。
診療思考——腹痛、發熱、結腸潰瘍的鑒別診斷思路
病例特點 :青少年女性,慢性病程,主要臨床表現為腹瀉、膿血便,伴腹痛、發熱,炎癥指標明顯增高。套用抗生素治療有效,但病情反復。血培養、糞便培養陰性。結腸鏡示末段回腸、全結腸及直腸黏膜多發不規則糜爛及潰瘍。結腸潰瘍的病因應考慮感染性和非感染性兩大類。
該患者反復腹瀉、發熱伴炎癥指標增高,抗生素治療有效,需要首先考慮感染性疾病。但感染性腸炎多以急性起病,該患者病程半年,似乎不符合急性病程表現。但亦有部份病原體可引起慢性腸道感染,如結核分枝桿菌、傷寒桿菌、耶爾森菌、彎曲菌、氣單胞菌、難辯梭菌等部份細菌,阿米巴、賈笫鞭毛蟲等寄生蟲,組織胞漿菌等真菌,巨細胞病毒等病毒。感染性疾病的診斷主要依賴於病原學或相關血清學證據,患者曾行血培養、糞便培養陰性,類便中未找到寄生蟲卵,血T-SPOT.TB、CMV DNA、糞便難辯梭菌毒素測定(-),但仍不能除外感染性疾病,該患者腸黏膜病理可見較多肉芽腫,應高度懷疑結核分枝桿菌和耶爾森菌感染等。尚需考慮是否有基礎腸道疾病合並感染的可能性。
非感染性疾病包括炎癥性腸病、結締組織病相關腸病、缺血性腸病、藥物或機械性因素、放射性腸炎、惡性腫瘤如淋巴瘤等,均可導致腸道潰瘍。炎癥性腸病主要包括潰瘍性結腸炎和克羅恩病(CD),患者雖病變位於結直腸及末段回腸,但病變為節段性,病變間黏膜正常,且病理提示見肉芽腫樣改變,需考慮CD的可能。本患者以腸道相關表現為主,無明顯其他臟器受累證據或口腔、外陰潰瘍等,ANA、抗ENA、ANCA等抗體陰性,結締組織病相關腸病證據不足。患者為青少年女性,無心腦血管病變基礎,潰瘍分布廣泛,不符合結腸供血區城某一分支血管病變表現,缺血性腸病無法解釋病情。患者既往體健,無明顯用藥史或放射線暴露、機械性損傷相關病史,相關腸道病變無證據。此外,淋巴瘤累及腸道亦可導致多發潰瘍,但患者無全身淺表淋巴結腫大,腸道黏膜活檢病理亦無相關提示,目前可暫不考慮。
二、入院後診療過程
入院後進一步篩查病因,血降鈣素原、肺炎黴漿菌抗體、肺炎衣原體抗體、嗜肺軍團菌抗體、肥達試驗、外斐反應、布氏桿菌凝集試驗、隱球菌抗原、CMV抗原血癥檢測、EB病毒抗體、細小病毒B19-IgM抗體均(-)。血清免疫固定電泳陰性。炎癥性腸病抗體譜:抗小腸杯狀細胞抗體(AIGA)-IgG 陽性1:10, 余陰性。抗磷脂抗體譜、狼瘡抗凝物(-)。外周血塗片:中性分葉核顆粒球胞質中可見中毒顆粒。骨髓塗片:增生明顯活躍,粒系中、晚幼顆粒球比例增高,部份細胞胞質顆粒粗大,成熟嗜中性球胞質中可見中毒顆粒,紅血球呈「緡錢狀」排列。骨髓活檢:(髂後)造血組織中粒/紅比例升高,成熟顆粒球增多。小腸CT成像:結腸及小腸管壁多發增厚,伴異常強化,漿膜面毛糙,降結腸及乙狀結腸為著,系膜根部、盆腔多發淋巴結,部份增大(圖1)。加做結腸病理染色:抗酸染色、CMV免疫組化、CMV-PCR、耶爾森菌PCR (-)。直腸黏膜培養:屎腸球菌、芽胞桿菌、光滑念珠菌陽性。病理:黏膜急性及慢性炎,橫結腸隱窩結構紊亂,局竈見上皮樣肉芽腫,內可見小竈壞死及嗜中性球浸潤,與CD表現不符(圖2)。
入院後予繼續口服美沙拉秦及腸道益生菌,並予頭孢他啶聯合甲硝唑經驗性抗感染,體溫高峰無明顯下降,3天後改為厄他培南靜脈滴註抗感染3周,患者體溫降至正常,腹痛逐漸減輕,排便次數減少至3~4次/日,較前變稠。復查血常規:WBC 10.70x10 9 /L,NEUT% 74.8%;hs-CRP 18.15mg/L。
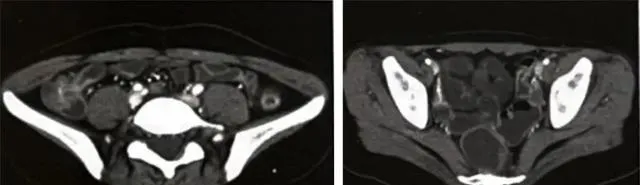
圖1 小腸CT成像

圖2 結腸活組織病理檢查
診療思考——結腸潰瘍診斷疑難,多學科團隊(MDT)會診
疑難腸病MDT會診,放射科、病理科綜合考慮腸道感染可能性大。再次行腸黏膜活檢並列黏膜培養及石蠟固定標本的細菌學檢查,細菌室專家仔細閱片後發現患者腸黏膜細胞內有較大量的革蘭染色陽性桿菌,根據形態學特點,考慮為李斯特菌可能。追問病史,患者在起病前4個月學校曾出現一次集體食物中毒事件,患者也曾出現一過性腹瀉。
此前討論將本患者鑒別診斷的要點集中在CD和感染兩方面。本患者臨床表現為反復發作的腹痛、腹瀉、發熱,影像學和結腸鏡提示末段回腸、結腸至直腸多發不連續的潰瘍,CD和慢性感染較難區分;從病理來看,患者黏膜病理可見多發上皮樣肉芽腫,伴小竈壞死及嗜中性球浸潤,並不支持CD,高度提示感染,重點需除外結核分枝桿菌、耶爾森菌、李斯特菌感染等。感染方面,患者黏膜細胞內可見革蘭陽性桿菌存在,追問病史曾有食物中毒史,發作期血白血球、嗜中性球增多,炎癥指標顯著升高,外周血塗片、骨髓塗片中嗜中性球均見較多中毒顆粒均支持感染。
為何考慮李斯特菌感染?本患者結腸黏膜病理可見上皮樣肉芽腫,故結腸感染不能除外,但其病理肉芽腫可見小竈壞死及嗜中性球浸潤,這不是結核感染的表現,且該患者無結核感染常見以回盲部受累為主的特點,血T-SPOT.TB、糞便抗酸染色、黏膜抗酸染色陰性,目前結核感染證據不足;黏膜病理CMV免疫組化及CMV-PCR陰性基本可除外CMV感染;耶爾森菌PCR陰性不支持耶爾森菌感染。根據患者流行病學特點、黏膜活檢發現細胞內革蘭陽性桿菌及其形態特點,考慮李斯特菌感染的可能性大。
單核球增多性李斯特菌為一種革蘭陽性桿菌,其感染多由攝入被汙染的食物引發,常為加工/熟肉類、奶制品、蔬萊水果沙拉等,可在冷藏溫度及較寬的pH範圍中生存和繁殖。感染後常有一定的潛伏性,且可以在首次感染後遠期發病。歐美國家發生過多次李斯特菌病的暴發,但李斯特菌病的報道在中國並不多見。中國李斯特菌病具有與歐美國家類似特點,如妊娠期感染多,胎兒嚴重並行癥多,免疫功能受損人群易發,腦膜腦炎機率高,死亡率高等。李斯特菌對頭孢茵素類抗生素先天耐藥,對青黴素、四環素類、碳青黴烯類及磺胺類抗生素治療有效,萬古黴素亦為一種治療選擇。本例患者病初予頭孢哌酮/舒巴坦治療無效,入院後予厄他培南治療有效,後續治療可繼續加用青黴素等藥物,觀察治療反應。
三、進一步診療
停用厄他培南後患者出院,繼續予安默西林、米諾環素口服抗感染。患者每日排1~2次黃色較成形大便,偶有血絲,無發熱、腹痛。出院數日後先後出現右腕關節、左膝關節腫脹,活動後疼痛明顯,伴皮溫升高,無晨僵,無皮疹,腹瀉無明顯加重。查血常規:WBC 8.34x10 9 /L,NEUT% 72.6%,Hb 101g/L。hs-CRP 54.22mg/L,ESR 43mm/h。左膝關節腔穿刺液常規:黃色渾濁液,有凝塊,WBC 20~25/HPF,RBC 8~15/HPF;細菌塗片及培養、真菌塗片、抗酸染色、淋球菌塗片(-)。風濕免疫科會診:考慮反應性關節炎可能性大,觀察1~2周後若無自愈傾向,可加用柳氮磺吡啶治療。感染內科會診:不能完全除外米諾環素對關節的影響,建議在安默西林抗感染基礎上加用復方磺胺甲惡唑2片bid口服。遂停用米諾環素,加用復方磺胺甲惡唑治療。患者關節癥狀很快減輕,後未再發作。6周後隨訪患者腹瀉、發熱完全緩解,復查hs-CRP降至4.10mg/L,ESR降至12mm/h。復查結腸鏡可見腸道病變顯著改善,僅殘存少量阿弗他潰瘍(圖3)。2020年5月偶有輕度腹痛,無明顯腹瀉,體重增加3kg。2021年8月隨診復查結腸鏡,結腸潰瘍進一步變小, 數量減少。
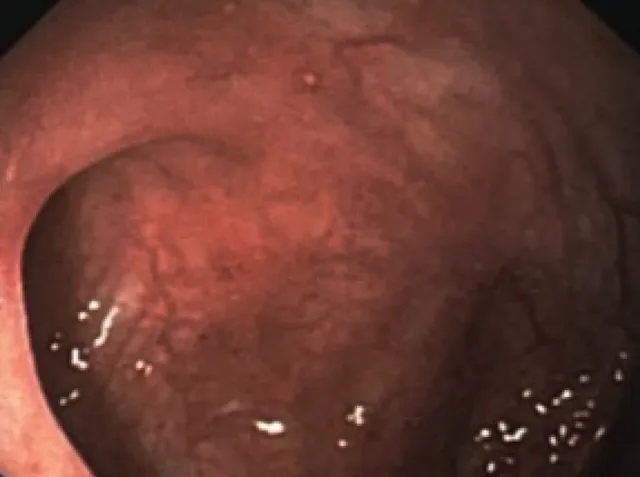
圖3 治療後復查結腸鏡
最後診斷:感染性腸炎;李斯特菌感染可能性大;反應性關節炎。
四、診療啟迪
本例患者為反復發作性腹痛、腹瀉伴發熱,結直腸多發潰瘍的病例,病程較長。 該病例主要解決的問題是 :CD和慢性感染的鑒別診斷 。入院之初的印象為炎癥性腸病,尤其是CD的可能性。但在檢查過程中發現一些與CD診斷不符的表現:①每次發作有腹瀉、發熱、炎癥指標升高,抗生素治療部份有效;②內鏡非典型縱行潰瘍表現;③病理可見肉芽腫較大,且有壞死、嗜中性球浸潤。 最終確診的關鍵在於兩點 :一是患者之前的流行病學史;二是結腸黏膜活檢切片中找到細胞內革蘭陽性桿菌。因此結合臨床考慮腸道感染比較明確,李斯特菌感染可能性大。
近來隨著炎癥性腸病在中國發病率逐年增加,越來越引起人們的重視,但是感染性疾病在中國仍是常見疾病。 腸道各種感染引起的結腸潰瘍表現不一,缺乏特異性,尋找病原體是確診的關鍵 。本例就是透過「全面」的病史,結合檢驗結果明確診斷。但是還要謹記「發展和變化」。對此我們仍然需要提出質疑:患者原發病單用李斯特茵感染能否解釋病情全貌?患者足量、足療程抗生素治療後仍有少許腸道阿弗他潰瘍殘留,是李斯特菌感染未徹底治愈?還是存在其他感染病原體未清除?或者是否存在二元論的診斷,即存在CD。檢索文獻發現,李斯特菌感染與CD關系比較密切,炎癥性腸病是李斯特菌感染導致嚴重而持續性胃腸炎的一個危險因素。動物實驗及個案報道提示,李斯特菌可模擬炎癥性腸病的發病,而感染後亦可能誘發炎癥性腸病的發生。因此,對於本例患者仍需持續隨訪。
參考文獻:
[1] Zhang YZ, Li YY. Inflammatory bowel disease: pathogenesis. World J Gastroenterol. 2014;20(1):91-99.
[2] Flynn S, Eisenstein S. Inflammatory Bowel Disease Presentation and Diagnosis. Surg Clin North Am. 2019;99(6):1051-1062.
[3] Ooi ST, Lorber B. Gastroenteritis due to Listeria monocytogenes. Clin Infect Dis. 2005;40(9):1327-1332.
[4] Brown WR. Listeria: the latest putative pathogenetic microorganism in Crohn's disease. Gastroenterology. 1995;108(5):1589-1590.
[5] Chen W, Li D, Paulus B, Wilson I, Chadwick VS. Detection of Listeria monocytogenes by polymerase chain reaction in intestinal mucosal biopsies from patients with inflammatory bowel disease and controls. J Gastroenterol Hepatol. 2000;15(10):1145-1150.
[6] Rosen MJ, Dhawan A, Saeed SA. Inflammatory Bowel Disease in Children and Adolescents. JAMA Pediatr. 2015;169(11):1053-1060.
醫脈通是專業的線上醫生平台,「感知世界醫學脈搏,助力中國臨床決策」是平台的使命。 醫脈通旗下擁有「臨床指南」「用藥參考」「醫學文獻王」「醫知源」「e研通」「e脈播」等系列產品,全面滿足醫學工作者臨床決策、獲取新知及提升科研效率等方面的需求。












