近期,中國成人心肌炎臨床診斷與治療指南正式釋出。
指南指出,心肌炎是指由某種感染源和(或)其他病因引起的心肌炎性疾病,伴心肌炎癥細胞浸潤和(或)非缺血性壞死。
全球心肌炎的發病率約 10~22例/10萬,中國統計數據尚缺如。
依據病理學、病因學以及細胞學,可對心肌炎進行不同分類,比如急、慢性心肌炎,感染性與非感染性心肌炎,淋巴細胞性、嗜酸性球性、巨細胞性心肌炎。
對於心肌炎的診斷,指南建議,對同時具有表1中臨床癥狀和體征、新出現的心電圖改變(①②③中任何一項)、心肌損傷標誌物和心臟超聲或磁共振提示心臟功能和結物異常(①②中任何一項),在排除冠狀動脈粥樣硬化性心臟病、心臟瓣膜病、甲狀腺功能亢進癥等其他原因心肌疾病後,臨床上可診斷心肌炎。
表 1 心肌炎臨床診斷標準
| 計畫 | 內容 |
| (1) 臨床癥狀及體征 | 在感染(上呼吸道、消化道感染癥狀)後1~3 周內出現心臟表現,如重度乏力、胸悶、胸痛、心悸、 暈厥、下肢水腫;心臟擴大、心尖第一心音明顯減弱、舒張期奔馬律、心包摩擦音等 |
(2) 新出現的心電圖改變
①新發竇性停搏、一度至三度房室阻滯、竇房阻滯或束支阻滯。
②多源/成對室性早搏、自主性房性或交界性心動過速、持續性或非持續性室性心動過速、心房或 心室撲動或顫動。
③兩個以上導聯ST段呈水平型或下斜型下移≥ 0.01 mV或ST 段異常擡高或出現異常Q波
| (3) 心肌損傷標誌物升高 | 心肌肌鈣蛋白升高,伴或不伴CK-MB 升高 |
(4)UCG、CMR 提示心臟功能和結構異常
①不能解釋的左心室和(或)右心室結構和功能異常:全心室收縮或舒張功能異常或局部心室壁運動異常,伴或不伴心室擴大、室壁厚度增加、心包積液、心腔內血栓形成。
②必須滿足至少 1 項能夠敏感檢測心肌水腫的 T2 相關序列(T2 加權成像或 T2 mapping 圖譜)以及 至少 1 項能夠反映心肌損傷及纖維化的 T1 相關序列(心肌釓延遲增強成像,T1 mapping 圖譜,細胞外容積分數) 同時陽性
註:UCG:心臟超音波;CMR:心臟磁共振成像;CK-MB:肌酸激酶同工酶。
急性心肌炎診斷流程見下圖:
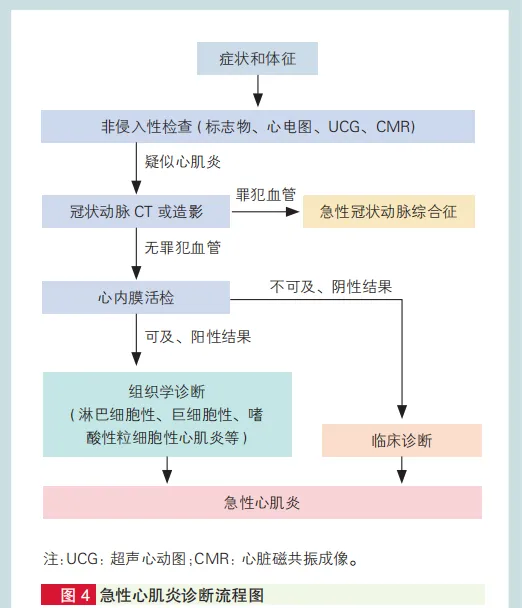
圖1 急性心肌炎診斷流程圖
心內膜活檢 : 診斷心肌炎金標準
心內膜活檢是診斷心肌炎的金標準,心臟磁共振成像(CMR)是臨床診斷心肌炎的無創「金標準」。
對於心肌肌鈣蛋白陽性的患者,上述二者一致性較好,指南建議行心內膜活檢前首先完善磁共振檢查,但是磁共振不能取代心內膜活檢在診斷心肌炎中的地位。
另外,磁共振的晚期釓增強(LGE)技術對心肌炎全因死亡和心原性死亡的預測準確性高於心肌肌鈣蛋白、CRP等指標,建議在急性心肌炎恢復期後一年復查磁共振。
心內膜活檢的適應證如下:
(1) 接受了包括 磁共振 在內的無創檢查仍不能確診的患者。
(2) 暴發性心肌炎患者。
(3)免疫檢查點抑制劑引起的急性重癥心肌炎患者。
(4)心臟移植術後懷疑免疫過度啟用引起的慢性炎癥性心肌病患者。
(5)慢性活動性心肌炎或慢性炎癥性心肌病患者。
相關註意事項如下:
在發病後2~4周內心內膜活檢 對急性心肌炎的診斷價值較高;
活檢未檢測到病毒核酸,也不能完全排除病毒性心肌炎的可能性;
對於病程長或癥狀嚴重或持續高水平心肌肌鈣蛋白患者,活檢評估是否存在持續的心肌炎癥是必要的;
人白血球抗原DR(HLA-DR)被認為是自身免疫性心肌炎的標誌,染色陽性應予以免疫抑制治療,心肌CD3、CD4染色陽性提示是免疫過度啟用引起的慢性炎癥性心肌病。
30天內發病為急性心肌炎
急性心肌炎是發病在30 d內的心肌炎,多數患者發病前有發熱、咽痛、腹瀉等病史,常有胸悶、心前區隱痛、心悸、乏力、惡心嘔吐、頭暈等癥狀。
肌鈣蛋白對診斷心肌損傷有較高的敏感度和特異度,但心肌肌鈣蛋白水平正常不能完全排除急性心肌炎的可能。對於疑似合並心功能不全者建議檢測BNP和NT-proBNP。
急性心肌炎患者的預後差異大,近50%的患者可完全恢復,25%可能遷延成慢性心肌炎,也有部份因病情惡化死亡。
發病≥30 天有癥狀為慢性活動性心肌炎
慢性活動性心肌炎:
急性心肌炎診斷30 d以上臨床癥狀持續存在;
心電圖可正常/異常;
心肌肌鈣蛋白升高,BNP/NT-proBNP正常/升高;
心臟超聲 提示心室輕度擴大,左心室收縮活動正常/輕度下降,50%<左心室射血分數<55%;
磁共振 表現如T2WI:左心室前壁、側壁及下壁見條線狀低訊號;
LGE:左心室壁多發延遲強化,心肌中層及外膜下分布為主等。心內膜組織切片上可觀察到炎癥細胞浸潤及心肌細胞損傷。
慢性穩定性心肌炎
急性心肌炎診斷 30 d以上無明顯臨床癥狀、心肌肌鈣蛋白正常,BNP/NT-proBNP正常/輕度升高;其余影像學表現參照慢性活動性心肌炎。心內膜組織切片上仍可觀察到炎癥細胞浸潤,但無心肌細胞損傷。
慢性炎癥性心肌病
心肌炎診斷 30 d以上符合擴張型心肌病臨床診斷標準。心內膜組織切片上僅可觀察到炎癥細胞浸潤。
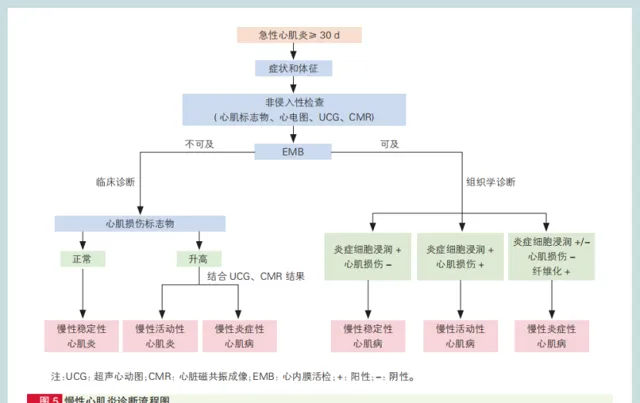
圖2 慢性心肌炎診斷流程圖
心肌 營養藥物證據不充分
心肌炎治療原則是減輕或控制心肌炎癥,有效控制心律不整和心衰,並針對病因予以相應治療, 改善預後。
所有診斷為急性心肌炎的患者,都應收入院觀察治療至少 48 h。
對於輕癥患者,即血液動力學穩定、心功能正常、無心律不整患者,在癥狀穩定、心肌肌鈣蛋白開始下降後可以出院,2~4周後隨訪。
癥狀較為明顯、考慮套用曲美他嗪為急性心肌炎、慢性活動性心肌炎患者的輔助治療(Ⅱ a,B),用法為35 mg bid 曲美他嗪緩釋片或 20 mg tid 曲美他嗪平片;建議持續使用至患者癥狀緩解。
對於慢性穩定性心肌炎、慢性炎癥性心肌病患者,曲美他嗪的有效性證據不充分,可基於患者癥狀考慮套用至患者癥狀緩解(Ⅱ b,C)。
推薦輔酶Q10與曲美他嗪聯合,用於急性心肌炎、慢性活動性心肌炎患者的輔助治療。用法為:輔酶 Q10 膠囊 20 mg tid;建議持續使用至患者癥狀緩解(Ⅱ b,B)。
對於慢性穩定性心肌炎、慢性炎癥性心肌病患者,輔酶Q10的有效性證據不充分,可基於患者癥狀考慮套用至患者癥狀緩解(Ⅱ b,C)。
限制重體力活動
對於急性心肌炎、慢性活動性心肌炎的患者,無論其年齡、性別、臨床表現、職業(運動員或非運動員),無論何種病因導致,均建議 3~6 個月內限制劇烈體育運動,不參加重體力活動,避免情緒激動及劇烈波動(Ⅲ,C)。
根據癥狀,3~6 個月後評估病情,完善心肌損傷標誌物、炎性標誌物、UCG、CMR、動態心電圖等;如各項指標正常,CMR 檢查未發現新的炎癥浸潤或心肌纖維化程度加重,動態心電圖未出現頻發或復雜室性心律不整,可以考慮開始運動甚至競技性運動(Ⅰ,C);如上述指標有異常,則繼續進行運動限制建議,根據癥狀,3~6 個月後再次評估。
對於磁共振、心臟超聲、動態心電圖等檢查顯示有殘留心肌瘢痕、心功能不全、頻發或復雜室性心律不整的各類心肌炎患者,不建議從事劇烈體育運動、參加重體力活動(Ⅲ,C)。
對於上述影像學及功能學評估陰性的慢性穩定性心肌炎、慢性炎癥性心肌病患者,可正常參與各項運動及活動,但需考慮定期評估上述指標,至少每年一次(Ⅱ b,C)。
重癥患者 的治療
1. 機械迴圈支持
對血液動力學不穩定、合並難治性心力衰竭或心原性休克的暴發性心肌炎,應盡早給予機械迴圈支持等生命支持治療(Ⅰ,C)。
發現低血壓、心率增快等休克早期表現即優先使用主動脈內球囊反搏(IABP)治療。若仍不能得到充分迴圈恢復應聯合體外膜氧合(ECMO)治療 ( Ⅱ a,C)。
當患者起病即表現迴圈嚴重障礙或心臟驟停心肺復蘇時,建議立即啟用 ECMO聯合 IABP 治療(Ⅰ,A)。
除了IABP和ECMO兩種機械迴圈輔助支持技術外,近年來將經皮介入微軸流泵(如Impella系統)單用或聯合 IABP/VA-ECMO 能縮短支持時間,改善心功能不全的長期預後(Ⅱ a,C)。人員攜行式體外迴圈系統作為雙心室輔助系統,亦有助於暴發性心肌炎的迴圈支持(Ⅱ a,C)。
患者出現呼吸急促/窘迫、呼吸頻率快或呼吸抑制時,無論是否合並血氧飽和度降低,即刻給予無創機械通氣治療(Ⅰ,C),嚴密監測治療反應,如臨床癥狀無改善、血氧飽和度持續降低,必要時改為有創機械通氣(Ⅰ,C)。
2. 免疫治療
推薦患者應盡早、足量使用糖皮質激素。隨訪期間根據患者癥狀、心功能、心肌肌鈣蛋白水平、炎癥因子水平、磁共振或心肌活檢顯示的心肌炎癥和水腫程度、對藥物的耐受程度考慮停藥和調整治療(Ⅰ,A)。
推薦入院後盡早開始丙種球蛋白每天 10~20 g靜脈輸註,使用 3~5 d 後減半至 5~10 g 持續套用3~5 d,總量約 2 g/kg(Ⅰ,A)。
3. 抗病毒治療:大部份抗病毒藥物均為非特異性的,效果不確定,所以暫不作特別推薦(Ⅲ,C)。
4. 血管活性藥物
不使用血管活性藥(Ⅲ,C)。但是在不具備機械迴圈支持條件時可短暫使用,使患者的平均動脈壓維持在 60~65 mmHg,保證重要臟器最低灌註,為盡快轉診到有機械迴圈支持條件的中心創造條件 (Ⅰ,A)。
5. 正性肌力藥物
急性期不推薦使用正性肌力藥物(Ⅲ,C),在恢復期血液動力學穩定的患者可考慮使用(Ⅱ a,C)。
對於單獨使用ECMO機械迴圈支持的患者,左西孟旦的套用可增加ECMO裝置撤機的成功率(Ⅱ a,C)。
洋地黃類藥物建議必要時可謹慎使用以控制快速性心室率(Ⅱ b,C)。
6. 腎臟替代治療
對於合並急性腎功能損傷的暴發性心肌炎患者可采用連續性腎臟替代治療(Ⅰ,C)。
7. 免疫吸附治療
對於炎癥因子持續升高的患者可以考慮套用(Ⅱ a,B)。
病毒性心肌炎
建議早期套用幹擾素-β抗病毒治療(Ⅱa,C)。
針對不同的病毒感染,建議咨詢感染科專家制定針對性的抗病毒策略(Ⅱ a,C)。
黃芪制劑具有一定作用,其口服顆粒以及註射液兩種劑型的積極作用都得到了系統評價的證實和支持,其與牛磺酸聯用效果更佳,可以配合西藥作為常規輔助治療(Ⅱ a,C)。
丹紅、參麥等單藥及銀翹散、生脈散等方劑可以嘗試用於病毒性心肌炎的輔助治療(Ⅱ b,C)。
中藥黨參、葛根等具有降低心肌炎血漿炎性因子表達和改善心功能的作用,可用於心肌炎合並心力衰竭患者的早期治療(Ⅱ a,C)。
對血液動力學穩定的病毒性心肌炎,不建議糖皮質激素沖擊及免疫球蛋白治療(Ⅲ,C)。
單純免疫介導的急性心肌炎和慢性炎癥性心肌病
此型心肌炎的治療依從相關系統性疾病的治療,尤其是當心肌炎是相關系統性自身免疫性疾病的先發表現時(Ⅱ a,C)。
免疫檢查點抑制劑 相關心肌炎
免疫檢查點抑制劑(ICI)相關心肌炎死亡率很高,一旦確診,應首先盡快停用 ICI治療(Ⅰ,C);其次,靜脈註射大劑量糖皮質激素(Ⅰ,C)。
如大劑量糖皮質激素效果不佳,可考慮加用麥考酚酯、英夫利昔單抗、抗胸腺細胞球蛋白或阿巴西普(Ⅰ,C)。
如果病情進展、心肌肌鈣蛋白升高、心臟傳導異常,則立即轉移到監護病房,予機械迴圈呼吸支持,並盡早評估心臟移植指征。
嗜酸性球性心肌炎(EM)
治療方面應迅速查明和處理病因(Ⅱ a,C)。特別是在過敏相關的嗜酸性球性心肌炎,建議立即停用有害物質(Ⅰ,C),同時使用糖皮質激素(Ⅱ a,C)。
阿苯達唑(0.8 g qd) 和大劑量糖皮質激素套用於犬弓形蟲感染相關嗜酸性球性心肌炎(Ⅱ a,C);伊馬替尼用於骨髓增生性變異型高嗜酸性症候群(Ⅱ a,C)。
聯合免疫抑制治療,包括糖皮質激素和環磷醯胺、硫唑嘌呤或甲氨蝶呤,可考慮用於治療嗜酸性肉芽腫病伴多血管炎和HES相關的 EM(Ⅱ a,C)。
巨細胞性心肌炎(GCM)
巨細胞性心肌炎常表現為急性心力衰竭或心原性休克和室性心動過速或完全性房室阻滯。
暴發性巨細胞性心肌炎患者的治療,首選抗胸腺細胞球蛋白聯合高劑量糖皮質激素治療(Ⅰ,C);上述治療基礎上,建議聯合環孢素或他克莫司治療。
環孢素起始量150~300 μg/L 治療3 個月,隨後減量為 100~150 μg/L至12個月,通常維持 >2 年,目標血漿水平為 80~100 ng/L(Ⅱ a,C)。
或他克莫司起始量 10~15 μg/L 治療6個月,隨後減量為 5~10 μg/L至12個月。在後期維持治療階段,可根據是否存在復發癥狀及藥物不良反應綜合考慮減量(環孢素 75~100 μg/L,他克莫司 5~10 μg/L)(Ⅱ a,C)。
對於上述方案反應不佳者,可聯合套用嗎替麥考酚酯1.5~2.0 mg/kg/d或硫唑嘌呤1.0~2.0g/kg/d治療(Ⅱ a,C)。
心臟結節病心肌炎
推薦糖皮質激素治療(Ⅱ a,C),並結合評估治療反應確定糖皮質激素個體化用藥的最佳劑量。
甲氨蝶呤常作為二線藥物用於難治性病例或糖皮質激素不耐受患者(Ⅱ b,C)。
其他用於心臟結節病的治療藥物包括硫唑嘌呤、環磷醯胺、英夫利昔單抗等(Ⅱ b,C)。
SARS-CoV-2 感染疫苗相關心肌炎
通常發生在第二次接種疫苗後的幾天內,並以胸痛為最常見癥狀,少數表現為暴發性心肌炎。
對此尚未建立特異性治療策略。除了使用糖皮質激素和免疫球蛋白外,使用非甾體類抗炎藥物和秋水仙堿也是有效的。
來源: 國家心血管病中心心肌病專科聯盟, 中國醫療保健國際交流促進會心血管病精準醫學分會. 中國成人心肌炎臨床診斷與治療指南 2024[J]. 中國迴圈雜誌, 2024, 39(6): 521-536. DOI: 10.3969/j.issn.1000-3614.2024.01.005【長按或掃描二維碼可見全文】
轉 載: 請標明「中國迴圈雜誌」
關於非法網站冒用我刊名義進行征稿的特別提醒
近期我們發現一些網站冒用「中國迴圈雜誌」名義征稿,並承諾「職稱論文權威快速發表」。
進入「作者投稿」,在「作者投稿管理平台」中投稿。
本刊聯系電話:010-68331974












