患者,女性,66岁,以「全身皮疹伴瘙痒4月,反复发热1月。」为主诉入院
现病史: 4个多月前,患者无明显诱因全身出现绿豆至巴掌大小的红斑,绿豆大小丘疹,伴瘙痒,于当地医院就诊,诊断「湿疹」,予以中药洽疗,上述皮疹无明显缓解。入院前1个多月前患者无明显诱因反复发热,发热无明显时间规律,体温最高39°C,伴双下肢水肿,伴乏力,右小腿出现2个大小分别内3.5mm*33mm、20*20mm的张力性水疱,疱液呈澄清淡黄色,于某市中医医院就诊,完善相关检查「NT-proBNP 1167.3pg/ml「;四肢动静脉彩超未见明显异常;腹部及妇科彩超示」脾偏大,余未见异常「;骨髓穿刺示「缺铁性贫血」;血培养阴性;左前臂皮肤组织活检示「表皮角化过度伴角化不全,棘细胞层水肿,可见水疱形成,表皮突轻度延长,真皮浅层水肿,血管周可见大量淋巴细胞灶性浸润,皮下近真皮层脂肪组织可见全小叶性脂膜炎改变,未见肉芽肿及多核巨細胞形成」。
2周前患者于某省级三甲医院门诊就诊,诊断 「 特应性皮炎 」 ,予以 「 海棠合剂、倍他米松尿素乳膏、盐酸左西替利嗪片 」 等治疗,上述皮疹有所好转,为求进一步治疗入院,完善相关辅助检查后诊断为 「1 、结締组织病:硬皮病? 2 、肺间质性疾病; 3 、湿疹; 4 、巨细胞病毒感染; 5 、 EB 病毒感染; 6 、全身多发淋巴结肿大待诊; 7 、中度贫血; 8 、白细胞减少; 9 、低蛋白血症; 10 、脂肪肝, 11 、脾脏长大 」 ,入院后请感染科、耳鼻咽喉科、血液内科、风湿免疫科、营养科、日间手术中心会诊,予以」甘草酸单铵半胱氨酸、维生素 C 、葡萄糖酸钙、更昔洛韦、左氧氟沙星、酮替芬、卢帕他定、多塞平、地榆升白片、肠内营养粉剂、鱼肝油、耳针、中药浴、倍他米松尿素软膏、苯酚薄荷脑乳膏「等治疗,但患者仍反复发热,体温波动在 37-39.2°C ,并出现气喘,活动后加重,伴咳嗽、咳痰,咳白色粘痰,伴口干、鼻塞、胸闷、乏力,非吸氧状态下血氧饱和度力 82% ,鼻导管吸氧 4L/min 下血氧饱和度 92% ,面罩吸氧 5L/min 下血氧饱和度 100% ,因患者肺部情况危重,拟转入呼吸科,但因该医院呼吸科床位紧张,建议转其他医院呼吸科。患者及其家属遂要求出院,现为求进一步诊治来广元中心医院就诊,门诊以 「 肺间质疾病、呼吸衰竭 」 收入呼吸科。自起病以来,患者精神、食欲、睡眠校差,大小便基本正常,体重变化不详。
既往史 :平素体健,半年前因右侧股骨头坏死曾行髋关节人工关节置换术,没有其他慢性疾病史。
体格检查 :全身可见散在丘疹、痂壳、抓痕,面部可见肿胀、细小鳞屑,足部可见苔藓样变。 双上肢皮肤见褶皱,双下肢重度水肿,右侧为甚,右小腿内侧见2个张力性水疱,分别为:3.5cm*3cm,表面破损;2cm*2cm,表面明显隆起,疱液淡黄色澄清半透明,双下肢见大量散在约2mm*2mm圆形皮损,破溃结痂。
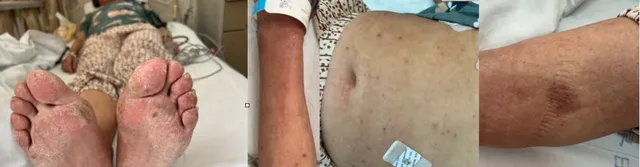
左锁骨上、双侧腋窝、双侧腹股沟均可触及浅表淋巴结肿大,质硬活动度差。
胸廓形态无畸形,双肺呼吸音低,可闻及散在湿啰音。心界正常,心率 100 次 / 分,律齐,各瓣膜听诊区未闻及病理性杂音。腹平软,上腹部压痛,无反跳痛及肌紧张,肝脾未扣及肿大,肝肾区无叩压痛。其余未发现异常体征。
实验室检查:
肿瘤指标:CEA11.7ug/L(参考0-5),NSE28.7ug/L(参考<20.4),细胞角蛋白10片段3.63ug/L(参考0-3.3),SCC4.42ug/L(参考0-2.7)
血沉62mm/h
BNP正常;
自身抗体+血管炎抗体:阴性
白细胞介素受体-2(2024-6-9):7152U/ml(223-710)
风疹病毒IgG/M抗体检测+巨细胞病毒IgG/M抗体检测+弓型虫IgG/M抗体:阴性;
单疱病毒抗体1/|型IgG>30
KL6:515.2U/ml(105.3–401.2)
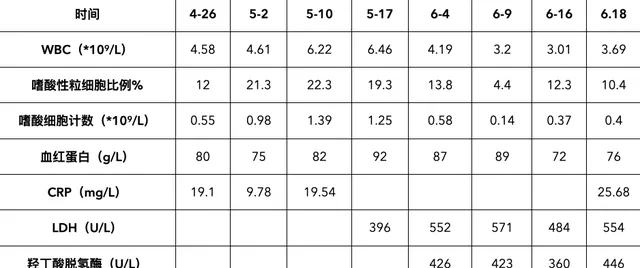
血常规(包括嗜酸细胞)和某些生化指标如下表:
可溶性转铁蛋白和促红素增高(如下表):

免疫电泳检查示M蛋白增高

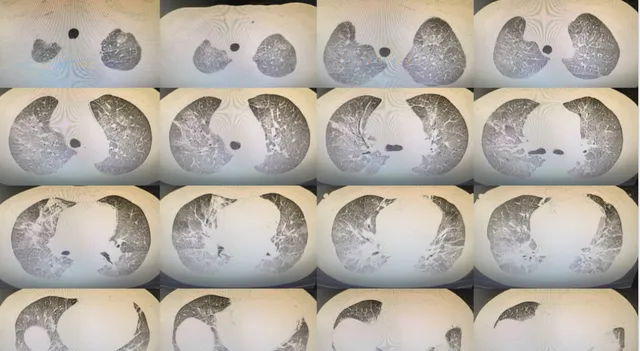
患者在1个月前的胸部CT(如下图):

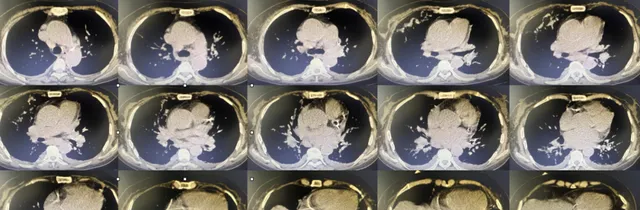
入院当天的胸部CT如下图(分别是肺窗和纵隔窗):
心超检查:未发现异常。
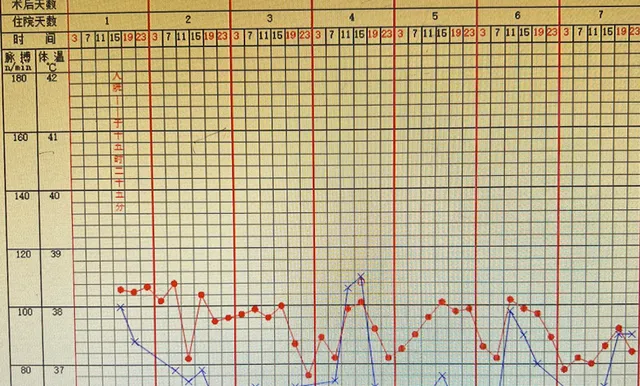
入院后体温变化曲线
总结一下患者的病史特点:
-
老年女性,半年前有人工关节置换术那么;
-
全身皮疹瘙痒4个月,发热1月;
-
体检除了明显皮损以外,主要发现是浅表淋巴结肿大;
-
实验室检查主要问题是贫血、嗜酸性粒细胞增高和乳酸脱氢酶增高、肺癌相关抗原增高,免疫电泳发现M蛋白。
-
胸部CT示两肺弥漫磨玻璃影和小叶间隔增厚。
那么,这个患者到底会是什么病呢?
患者1个月前的胸部CT还是正常的,这次入院前患者有突发呼吸困难,此次肺部CT可见两肺弥漫磨玻璃影、小叶间隔增厚,考虑肺水肿,因此给予患者利尿治疗,3天后患者症状有明显改善。
患者的怪病会与关节置换术有关吗?
患者在发病前2月行人工关节置换术,我们曾一度怀疑是关节材料诱发的疾病。曾经有位德国医生从美剧【豪斯医生】中获得灵感,给一位疑难的男性患者明确诊断。这位男性患者的问题始于三年前。他的甲状腺激素水平很低,食道发炎,毫无来由地发烧。他的视力严重下降,到了近乎全盲的程度,同时听力严重受损,几乎全聋。最危险的情况在于,他的心脏出现了严重衰竭,无法把血液泵送到全身。
心脏衰竭通常是因冠状动脉疾病而引起的,但这位病人的动脉状况良好。医生们接二连三地败下阵来。擅长解决疑难杂症的于尔根·舍费尔(Juergen R. Schaefer)医生,而他碰巧是【豪斯医生】的忠实粉丝,甚至在平时教授医学课时会拿这部电视剧为教材。他意识到病人的症状跟剧集中伯根女士扮演的角色像得出奇。在这一集中,她同样出现了心脏衰竭。而豪斯医生的诊断是:由人造金属髋关节而引发的钴中毒。
舍费尔医生的这位男性病人曾移植过陶瓷人造髋关节,但手术未能成功,2010年11月换成了金属髋关节,不久后症状开始出现。于是舍费尔检查了这位病人血液中的钴含量,结果发现比正常水平高出了1000倍。
扫描结果显示,他髋关节中的金属受到了侵蚀。舍费尔推测认为,当手术医生移除了破裂的陶瓷髋关节时,不小心留下了一些陶瓷碎片。舍费尔说,这些小碎片就像是砂纸那样:「每活动一下,都会磨损金属部分。」
于是这位病人又接受一次手术,将金属髋关节重新换成陶瓷关节,此后他体内的钴水平急剧下降。他的心脏功能得以改善,但仍需要植入起搏器。发热和食道问题消失了。但听力和视力几乎没有一点好转。
但是,这个患者心脏检查未发现异常,心衰的指标和主脏均正常。而且钴中毒通常不会引起浅淋巴结肿大。当然麻烦的是患者不能提供该手术用的材料。
有可能是肺癌吗?
患者外院检查肺癌抗原多项指标增高,会不会是肺癌呢?
我也一度怀疑,但是患者的影像改变以及和临床表现上看,更考虑肺水肿,而非肺癌伴随的癌性淋巴管炎。另外,患者皮肤病变后胸部CT检查(1个月前)也未见任何异常,也不符合肺癌伴发综合征的表现。
会是某种特殊感染吗?
患者先出现皮疹,过了数月才出现发热,不太符合感染性疾病的表现,而且患者发热是间歇性的,不是感染性发热通常所具有的持续性发热的特点。而且患者经过多种抗菌素治疗效果也不理想,多次病原学检查阴性,感染性疾病可能性也不大。
会是淋巴瘤吗?
最后,我把焦点放在了淋巴瘤上,因为患者多系统表现,包括皮肤病变、血液系统(嗜酸细胞增多和贫血)、淋巴系统(淋巴结肿大),还有全身症状(不规则发热),加上血液LDH增高,所以考虑淋巴瘤可能性大。于是就安排了锁骨上淋巴结活检,最后证实是T细胞淋巴瘤。

免疫组化:CD20(-),CD3 (+), CD5(+), CD10(-),CXCL13(-),CD30(零星+),S100(零星+),CD68(PCM1)(+). Langerin(-), ALK(-), CD2(+). CD4(+). CD8(-/+),CD7 (+), CD56 (-/+),EMA (-),Mum-1(-/+),PAX-5(-/+)。PD1(+)、CD15(零星+),Ki67(+,约50%)。 原位杂交:EBER(原位杂交)(零星+)。
目前病人已转给血液科,治疗中。











