类风湿关节炎(RA)患者发生淋巴细胞增殖性疾病(LPD)的频率是非RA患者的2.0~5.5倍。RA相关LPD(RA-LPD)是一组病因多样的异质性疾病,可分为两类:一类与疾病相关,由RA的慢性炎症状态引起,另一类与治疗相关,由抗风湿药物引起的免疫抑制或免疫异常状态引起,有时会激活EB病毒(EBV)。RA-LPD,包括甲氨蝶呤(MTX)-LDP,是RA治疗中的主要障碍。因其病因独特,RA-LPD的治疗策略尚未明确。在此背景下, 国外学者对RA-LPD和散发性LPD的临床病理特征进行比较, 阐明抗风湿药物对RA-LPD的影响,并为在RA-LPD发生后如何选择药物且可兼并RA的治疗提出建议, 该研究成果近期发表在Arthritis Rheumatol.(IP:13)杂志上。在此,小编摘取该文献的部分内容,以飨读者。
一、研究设计
本项为多中心、回顾性研究,纳入了1999年1月至2021年3月期间发生LPD的RA患者,RA的诊断是依据2010年修订的美国风湿病学会(ACR)标准诊断。根据世界卫生组织(WHO)分类(修订第四版)对LPD进行病理分类。未进行组织学诊断的LPD病例被排除在外。所有患者随访至2021年8月。治疗结局包括LPD缓解和再生长。自发缓解(SR)定义为患者仅停用抗风湿药物而未进行LPD治疗,达到LPD的完全缓解(CR)或部分缓解(PR)。
评估的抗风湿药物包括:MTX、他克莫司(TAC)、环孢素A(CyA)、利妥昔单抗(RTX)、肿瘤坏死因子抑制剂(TNFi)、非TNFi生物制剂和Janus激酶抑制剂(JAKi)等。依那西普、英夫利昔单抗、阿达木单抗、戈利木单抗和培塞利珠单抗被归类为TNFi。非TNFi生物制剂包括托珠单抗(TCZ)和阿巴西普(ABT)。LPD发病前「naïve组」和LPD发病后「none组」的患者均未使用MTX,TAC,CyA,RTX,生物制剂或JAKi。
二、研究结果
1. 患者一般情况
RA-LPD组纳入患者752例。LPD诊断时距初始MTX治疗的中位间隔时间74个月,距RA诊断中位间隔时间130个月。散发性LPD组纳入患者770例。RA-LPD组女性比例更高。 与散发性LPD组相比,RA-LPD组CR+SR(83.3%)比例更高。 RA-LPD组预后优于散发性LPD组[5年总生存(OS)率:86.2% vs. 70.2%,p<0.001]。EBER-1阳性在RA-LPD组更常见(51.8% vs. 10.7%,p<0.001)。
2. RA-LPD、散发性LPD的临床病理特征
RA-LPD组和散发性LPD组的临床病理特征存在显著差异 (表1)。组织学表型为免疫抑制相关LPD[如多态性LPD(P-LPD)、HL样病变、EBV阳性皮肤粘膜溃疡]在散发性LPD组中没有出现。 RA-LPD组霍奇金淋巴瘤(HL)和血管免疫母细胞T细胞淋巴瘤的出现频率高于散发性LPD组 ,而惰性B细胞LPD[MALToma、滤泡性淋巴瘤(FL)]和T细胞表型[如外周T细胞淋巴瘤、间变性大细胞淋巴瘤(ALCL)、成人T细胞淋巴瘤/白血病]的出现频率低于散发性LPD组。
表1 RA-LPD患者和散发性LPD患者的病理组织学对比
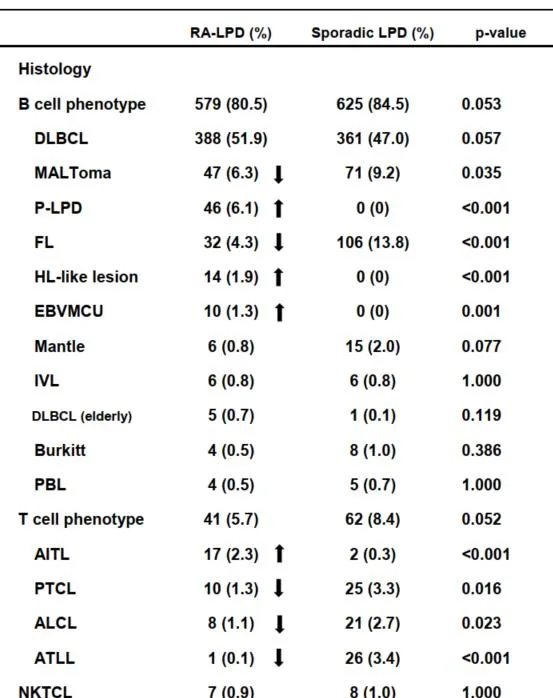
注释:DLBCL:弥漫大b细胞淋巴瘤;MALToma:粘膜相关淋巴组织淋巴瘤;P-LPD:多形性淋巴细胞增生性疾病;FL:滤泡性淋巴瘤;EBVMCU:Epstein-Barr病毒阳性皮肤粘膜溃疡;IVL:血管内大细胞淋巴瘤;DLBCL(老年):老年弥漫性大b细胞淋巴瘤;PBL:浆母细胞淋巴瘤;AITL:血管免疫母细胞T细胞淋巴瘤;PTCL:外周T细胞淋巴瘤;ALCL:间变性大细胞淋巴瘤;ATLL:成人T细胞白血病淋巴瘤;NKTCL:自然杀伤/T细胞淋巴瘤;HL:霍奇金淋巴瘤
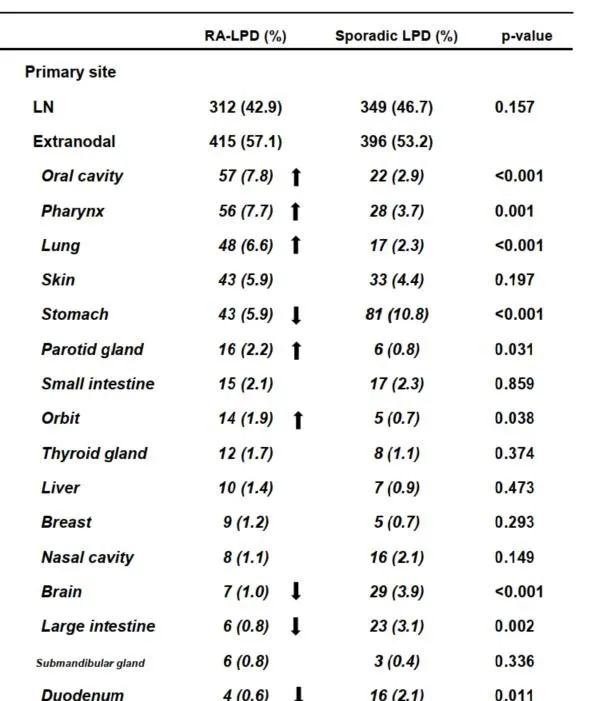
肿瘤原发部位见表2, 与散发性LPD组相比,口腔、咽、肺、腮腺和眼眶在RA-LPD组的频率更高, 胃、脑、大肠、十二指肠和纵隔则更低。
表2 RA-LPD组和散发性LPD组原发部位对比
3.LPD发病前抗风湿药物对RA-LPD的影响
根据LPD发病前患者用药情况,将752例RA-LPD患者中分为25组,其中包括naïve组(n=57)、MTX单药组(n=418)、MTX+TAC组(n=75)、MTX+TNFi组(n=108)。
与naïve组相比,MTX单药组的EBER-1阳性频率增加;原发部位为口腔的频率增加,眼眶或胃频率减少;组织学亚型为MALToma的频率减少。
与MTX单药组相比,MTX+TAC组以咽部和腮腺为原发部位的频率增加,以肺为原发部位则减少;组织学亚型为ALCL的频率增加。
与MTX单药组相比,MTX和TNFi可能协同影响患者对EB病毒易感性。结果显示,MTX+TNFi组的EBER-1阳性频率更高,组织学亚型为HL样病变的频率更高,FL更低。
4.LPD发病后抗风湿药物对RA-LPD的影响
在381例RA-LPD患者中,评估LPD发病后抗风湿药物应用对临床结果的影响。根据LPD发病后患者对七种药物(MTX、TAC、TNFi、ABT、TCZ、JAKi和RTX)的使用情况分为37组,对23个组进行统计分析。
TCZ单药组的SR保持率显著高于none组、MTX组、TCZ+TAC组 (图1)。
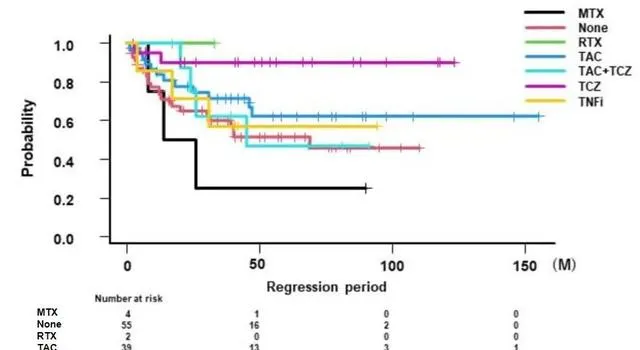
图1 RA-LPD发病后抗风湿药物对PregFS影响的Kaplan-Meier曲线
多因素分析显示TCZ单药组是SR的一个独立维持因素 (图2)。虽然RTX单药组的5年PregFS(缓解后肿瘤无再生长生存)率(100%)和5年总生存率(OS)(100%)优于包括TCZ单药组在内的其他组,但由于病例数较少,无法验证统计学意义。
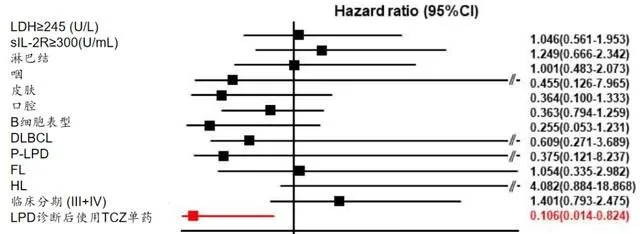
图2 RA-LPD PregFS因素的Cox比例风险比分析
注:LDH:乳酸脱氢酶;DLBCL:弥漫大B细胞淋巴瘤;FL:滤泡性淋巴瘤;HL:霍奇金淋巴瘤;P-LPD:多态性LPD
5.影响RA-LPD患者OS的因素分析
Cox比例风险比分析显示,在OS的多因素分析中, 年龄(≥70岁)、T细胞表型和可溶性白介素2受体(sIL-2R)≥1300U/mL是对预后不利的独立因素 (图3)。
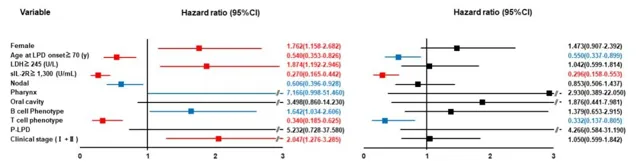
图3 RA-LPD患者OS的影响因素分析
三、研究讨论
本研究显示,RA-LPD患者的临床病理特征[如EBER-1阳性增加,LPD免疫抑制状态(包括HL样病变、P-LPD)的频率增加]与散发性LPD相比,组间差异具有统计学意义。这类差异与包括甲氨蝶呤和生物制剂在内的抗风湿药的使用密切相关。
EBV与淋巴瘤发生有关,免疫抑制状态可能通过EBV激活诱导LPD的发生。 MTX和TNFi可能协同影响EBV易感性。强化免疫抑制抗风湿治疗可能会影响RA-LPD的临床病理特征。
在研究有8名患者在再生长或复发后出现了不同的组织学亚型,这些患者的预后较差,提示复发或再生长的RA-LPD患者有必要进行再次活检。
在RA-LPD患者中,治疗RA的推荐药物的选择仍处于探索阶段。目前的研究显示,TCZ单药治疗组的SR后再生长频率低于none组、MTX单药治疗组和TCZ+TAC组。此外,TCZ单药治疗被认为是SR的一个独立维持因素。 虽然11.0%(3/27)的SR患者接受TCZ单药方案治疗后出现再生长,但对于LPD发病后的RA患者,TCZ单药方案可能是LPD出现后更好的治疗选择。 这可能与IL-6通过信号转导和转录激活因子3(STAT3)信号通路参与DLBCL的发生有关。

研究结论
在LPD发病前服用抗风湿药物会影响RA-LPD的临床病理特征,并随时间变化。基于本研究结果,TCZ单药治疗方案适用于LPD发病后对RA的疾病控制。对于LPD再生或淋巴瘤复发,建议行再次活检。
参考文献:
Hoshida Y, Tsujii A, Ohshima S, et al. The effect of recent antirheumatic drug on features of rheumatoid arthritis-associated lymphoproliferative disorders. Arthritis Rheumatol. 2024 Jan 25. doi: 10.1002/art.42809. Epub ahead of print. PMID: 38272827.
医脉通是专业的在线医生平台,「感知世界医学脉搏,助力中国临床决策」是平台的使命。 医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。











