任何疑问、批评、指导,请毫不犹豫地私信作者!

第一作者单位及通讯作者单位 :浙江中医药大学、杭州市妇幼保健院)产前筛查与产前诊断中心
研究对象
回顾性地纳入2015年1月至2020年12月在杭州市妇女医院(杭州市妇幼保健院)行中孕期羊膜腔穿刺术的孕妇10,580例。
纳入标准 :1)单胎妊娠;2)仅选择染色体核型分析;3)选择染色体核型分析和BoBs;4)选择染色体核型分析和SNP芯片分析。
产前诊断指征 :1)血清学筛查高风险(早孕期和/或中孕期);2)高龄(≥35岁);3)NIPT高风险:21三体、18三体、13三体、性染色体异常或其他三体/微缺失/微重复;4)超声异常;5)既往有胎儿/儿童异常;6)化学物质/药物/辐射暴露史;7)有异常家族史/遗传性疾病携带者;8)夫妻染色体异常;9)混杂适应症;10)其他适应证:即NIPT失败、植入前遗传学检测。

研究结果
本研究共分析了 10,320例 孕妇的羊水样本。851例孕妇仅选择了染色体核型分析,5412例选择了染色体核型分析和BoBs, 4057例选择了染色体核型分析和SNP。总体而言,三组在分娩年龄、侵入性检查的胎龄、丈夫的分娩年龄、胎次、妊娠结局方面存在显著差异(P<0.01)。
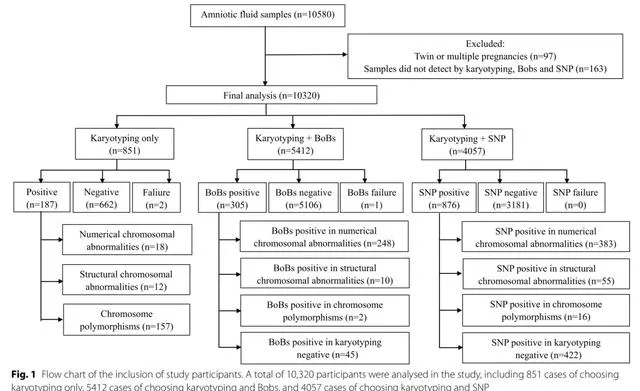
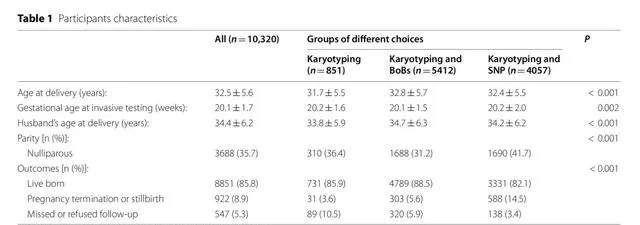
根据临床指证分,单一适应证、两种适应证和两种以上适应证的比例分别为80.4%(8300/10320)、18.2%(1883/10320)、1.3%(137/10320)。羊膜腔穿刺 最常见的指证 是血清学筛查21三体高风险(3366/10320, 32.6%),其次是高龄(2673/10320, 25.9%)、超声异常(927/10320, 9.0%)。
总 染色体异 常率为 15.4%(1587/10320) ,包括染色体数目异常、染色体结构异常、染色体多态性。
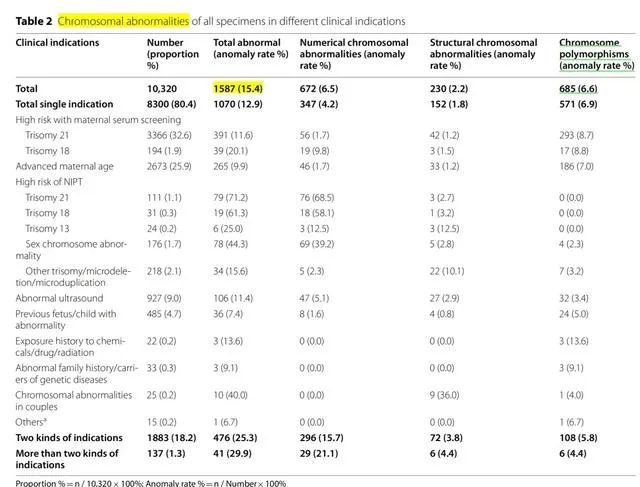
各临床指征的异常率如表2所示,其中发生率最高的是NIPT提示 21-三体高风险(79/111, 71.2%),其次是NIPT提示18-三体高风险(19/31, 61.3%)、NIPT提示性染色体高风险(78/176, 44.3%) 。
除NIPT高风险指征外,总染色体异常率最高的前3位为夫妻染色体异常(10/ 25, 40.0%)、血清学筛查18-三体高风险(39/194, 20.1%)、化学物质/药物/辐射暴露史(3/22, 13.6%)。
在染色体数目异常中,前三位异常率与染色体总数异常率一致。除NIPT高风险指征外,染色体数目异常率最高的是血清学筛查18-三体高风险(19/194, 9.8%)。染色体结构异常中夫妻染色体异常率最高(9/25, 36.0%)。染色体多态性中,化学物质/药物/辐射暴露史异常率最高(3/22, 13.6%)。
通过染色体核型分析发现的染色体异常
1587例 染色体异常中,672例(42.3%)为染色体数目异常,230例(14.5%)为染色体结构异常,685例(43.2%)为染色体多态性(表3)。染色体数目异常中,21三体最为常见(331/1587, 20.9%),其次为嵌合体(94/1587, 5.9%),18三体(92/1587, 5.8%)。性染色体异常中最常见的非整倍体是 XXY ,其次是XXX、XYY和45,X。两组胎儿性别间染色体数目异常、染色体结构异常和染色体多态性的总数差异无统计学意义(P>0.05)。因染色体数目异常的终止妊娠率或死胎率高于染色体结构异常(86.2% vs 28.7%,P<0.001),其中18三体和13三体的比例最高(表3)。
BoBs检测和核型分析发现的异常
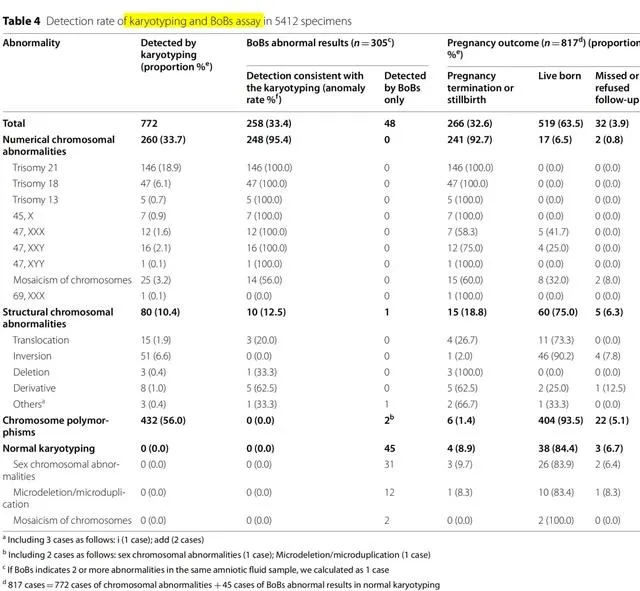
同时进行染色体核型分析和BoBs检测的样本共5412例,其中染色体异常772例。BoBs检测的总异常检出率为5.6%(305/5412)(表4)
在常见非整倍体(包括21三体、18三体、13三体和性染色体异常)方面,BoBs检测结果与核型分析结果一致(100.0%)。在25例染色体检测到嵌合体的病例中,只有14例(56.0%)通过BoBs检测到。两例嵌合现象仅由BoBs检测证实,经间期FISH进一步证实,认为是假阳性结果。
染色体核型分析发现结构异常80例;BoBs检测漏诊70例(87.5%)。BoBs检测到的易位均为不平衡易位。
仅BoBs检测显示31例性染色体异常。26名参与者(83.9%)选择相信核型结果,拒绝进一步验证。3名参与者(9.7%)担心可能出现的不良妊娠结局而直接选择终止妊娠。未通过核型鉴定的微缺失/微重复综合征诊断率为0.2%(13/5412)。
SNP array和染色体核型分析发现的异常
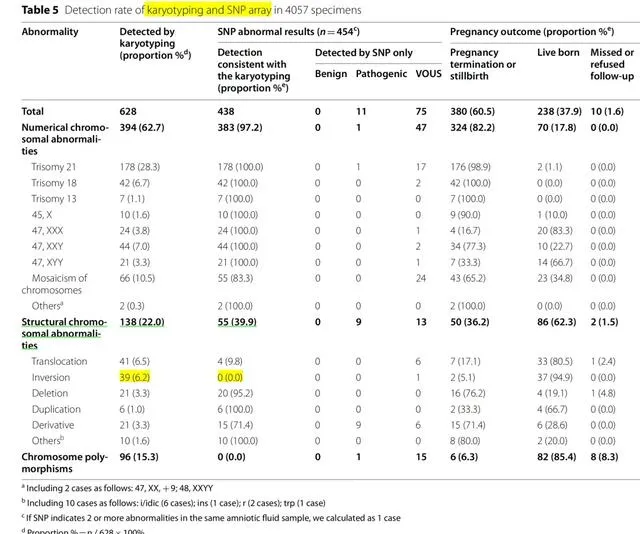
通过染色体核型分析和SNP array检测异常的样本共计4057例(表5和表6)。 SNP array的总异常检出率为 21.6%(876/4057) 。其中有临床意义的变异510例(12.6%),意义不明变异351例(8.7%),LOp5例(0.4%)。在染色体核型分析正常的病例中,致病性CNVs的检测率为1.4%(58/4057)(表6)。
常见的非整倍体,包括常染色体三体(21、18、13、9)、性染色体单体和性染色体三体,在SNP array和核型之间的检测结果完全相同。在66例嵌合体中,55例(83.3%)通过SNP array检测出(表5)。
在正常染色体核型病例中,仅用SNP array检测到422例。在仅通过SNP array验证的13例嵌合体中,3例经间期FISH进一步证实,1例被认为是假阳性结果。五名参与者拒绝进一步核实并决定终止妊娠。剩下的5例为47,XXX/46,XX,均选择继续妊娠(表6)。
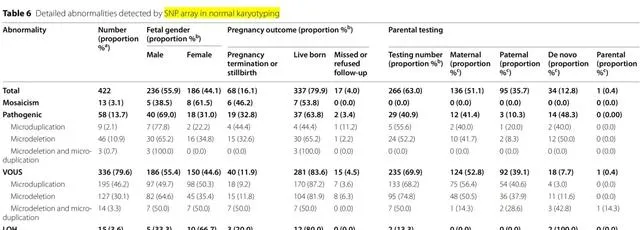
266例(266/422, 63.0%)选择进一步父母验证,其中母源遗传136例(136/ 266, 51.1%),父源遗传95例(95/266, 35.7%),胎儿新发突变34例(34/ 266, 12.8%)。 母源遗传率高于父源遗传率 。致病变异组的终止妊娠或死胎率高于意义不明变异(VOUS)组(P<0.01),而经过父母验证的,其比例更低(P<0.05)(表6)。
羊水染色体核型异常检出率为 15.4% ,最常见的异常为21 -三体(20.9%)。BoBs检测的总异常检出率为5.6%,对染色体核型分析未能检出的微缺失/微重复综合征的诊断率为0.2%。BoBs检测结果与常见染色体非整倍体核型分析的符合率为100.0%。BoBs检测漏检70例(87.5%)。
羊水SNP array的异常检出率为 21.6% 。 常见非整倍体的检测结果与染色体核型分析完全一致。总体而言, SNP array漏诊了60.1%的染色体结构异常(特别是倒位、易位、衍生染色体) 。通过SNP array检测,致病性CNVs的发生率为1.4%。
Wapner等(2012) 纳入了4406名女性,并证明在超声异常的病例中, SNP array 诊断率高于核型分析,在高龄或筛查结果阳性的孕妇中, SNP array 的诊断率为6.0%,高于核型分析的1.7%。
Lin等(2020) 在产前 SNP array 检测的所有指征中(10377),致病性或可能致病性CNVs的发生率为1.2%。
Daum等(2021) 综述总结了应用 SNP array 检测 29,612例 胎儿结构异常的病例,致病性或可能致病性CNVs的发生率为0.4 ~ 2.5%。











