致病基因鑒定基因解碼的意義
根據【眼科疾病復雜病因的基因解碼檢測】,X連鎖視網膜劈裂癥(X連鎖視網膜劈裂癥(XLRS))是一種男性遺傳性視網膜病變,其特征為黃斑部視網膜劈裂,可伴有或不伴有周邊視網膜劈裂,導致視力顯著下降。基因檢測數據庫已有關於X連鎖視網膜劈裂癥(XLRS)患者發生青年閉角型青光眼的病例收錄。此外,與老年患者相比,年輕並閉角型青光眼(ACG)患者在小梁切除術後更容易發生房水引流障礙。對於眼壓失控且手術並行癥發生率較高的年輕並閉角型青光眼(ACG)患者,青光眼外科醫生在治療上面臨困難。在此,佳學基因分享一例不尋常的X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG)患者,該患者在治療過程中出現了惡性青光眼,且視網膜劈裂波動。
病例介紹
一名39歲來自江蘇的男性患者,因左眼進行性視力模糊和眼痛持續8個月而就診,左眼既往曾行激光周邊虹膜切除術。5年前,該患者右眼行小梁切除術後發生惡性青光眼,為解決該問題,曾行聯合白內障超聲乳化吸除術、人工晶狀體(IOL)植入術、房角粘連分離術、前段玻璃體切除術以及虹膜-睫狀體-玻璃體前界膜切除術(IZHV)。患者沒有眼病家族史、眼部外傷史或全身疾病史。
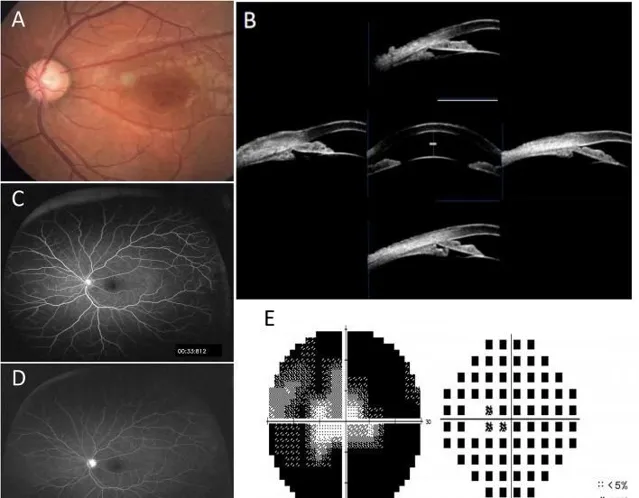
圖A:左眼眼科檢查
眼底照片顯示黃斑區呈輻輳輪狀圖案(A)。超聲生物顯微鏡(UBM)確認睫狀體前旋和房角關閉(B)。視野檢查顯示明顯視野缺損(E),眼底熒光素血管造影結果正常(C, D)。
最佳矯正視力(BCVA)右眼為0.1,左眼為0.4,屈光狀態為遠視(右眼+2.00/−1.00×120,左眼+2.50/−1.25×25)。眼壓測量右眼為11mmHg,左眼為45mmHg。由於後囊膜混濁,右眼眼底無法清晰觀察。左眼裂隙燈檢查陽性結果顯示輕度角膜水腫、晶狀體清晰以及中央和周邊前房變淺。左眼眼底檢查可見黃斑區呈輻輳輪狀圖案以及視盤顏色蒼白(圖1A)。房角鏡檢查顯示雙眼房角粘連閉合。左眼超聲生物顯微鏡(UBM)影像顯示前房變淺、房角關閉以及睫狀體前移和前旋(圖1B)。IOL Master測量左眼前房深度(ACD)為1.55mm,眼軸長度為21.45mm。視野檢查顯示明顯視野缺損(圖1E),眼底熒光素血管造影結果正常(圖1C和D)。黃斑光學相幹斷層掃描(OCT)顯示微小囊性黃斑病變(圖3D)。患者在醫生建議下,自行聯系佳學基因,行眼科疾病致病基因鑒定基因檢測檢測。根據所選專案,佳學基因采用全外顯子組測序,結序結果進行基因解碼分析。結果顯示RS1基因第5號外子存在半合子無義突變c.489G > A(p.W163X)。對其他家庭成員進行基因檢測,確認其母親攜帶RS1基因相同位點的雜合突變,而其父親和兒子均未檢測到RS1基因突變(圖2)。
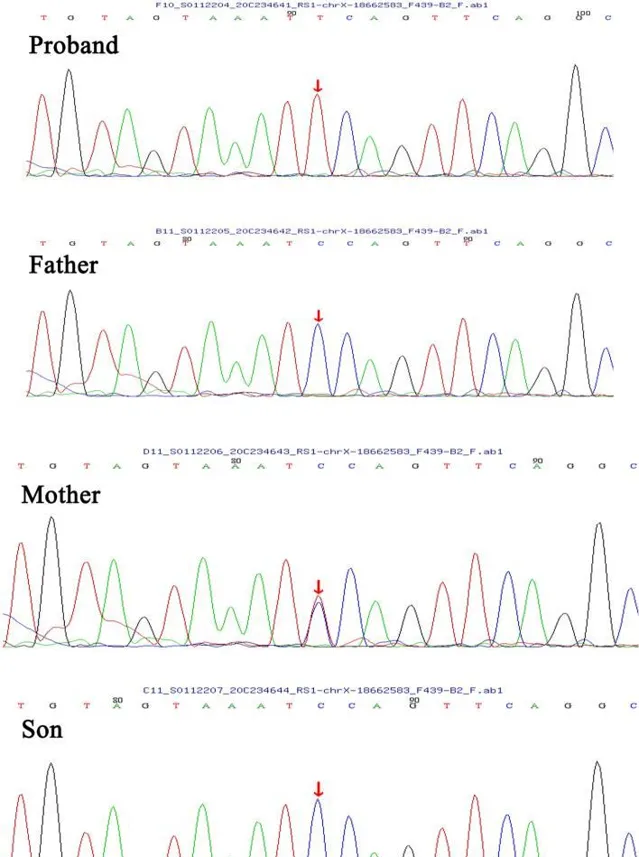
圖2: RS1基因第5外顯子部份電泳圖
患者(先證者)為c.489G > A變異的半合子,其母親為同一變異的雜合子。在其父親和兒子中檢測到了野生型序列。
為降低患者眼壓,使用了卡替洛爾、酒石酸溴莫尼定、布林佐胺滴眼液以及口服乙酰唑胺。鑒於視野損害嚴重且在使用最大劑量抗青光眼藥物的情況下眼壓仍然升高,對左眼進行了小梁切除術聯合透明晶狀體摘除術、人工晶狀體植入術和房角粘連分離術。術後第1天,左眼中央和周邊前房變淺,眼壓升高至35mmHg。診斷為惡性青光眼,遂行前段玻璃體切除術聯合虹膜-睫狀體-玻璃體前界膜切除術,以平衡前後房壓力。術後,患者眼壓降至11mmHg,前房深度增加。
2周後,右眼行Nd:YAG激光後囊膜切開術,並對雙眼進行光學相幹斷層掃描(OCT)。OCT顯示左眼劈裂腔較術前惡化(圖3E),並持續1年(圖3F和G)。有趣的是,右眼在行Nd:YAG激光後囊膜切開術後6個月時黃斑囊腫消退,但在1年後再次惡化(圖3A、B和C)。治療1年後,患者最佳矯正視力右眼為0.4,左眼為0.2。雙眼前房深度穩定在3.29mm左右,眼壓介於12至14mmHg之間,無需使用抗青光眼滴眼液。
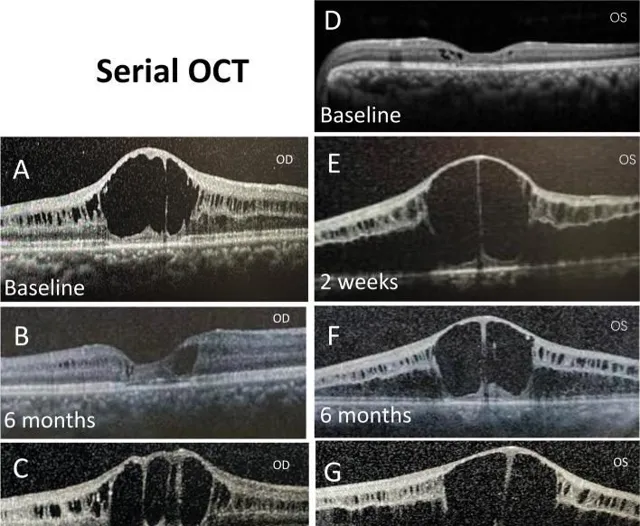
圖3: 中心黃斑連續OCT影像
與術前相比(A),右眼在行Nd:YAG激光後囊膜切開術後6個月時黃斑囊腫消退(B),但在1年時再次惡化(C)。左眼術前顯示微小囊性黃斑病變(D),前段玻璃體切除術後2周、6個月和1年時,囊性腔隙變大(E、F、G)。
基因檢測對患者的診斷治療的幫助作用
X連鎖視網膜劈裂癥(XLRS))與RS1基因突變相關,該基因編碼視網膜劈裂素,這是一種含有盤狀結構域的分泌蛋白。視網膜劈裂素在細胞液體平衡、細胞粘附和雙極細胞-感光細胞突觸間的細胞間相互作用中發揮著關鍵作用。視網膜劈裂素的缺失可導致涉及視網膜各層的囊樣改變。有報道稱,先天性視網膜劈裂癥是青年閉角型青光眼(並閉角型青光眼(ACG))患者的病因之一。佳學基因收錄的此一病例是X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG)的患者。在數據庫收錄的病例中,並閉角型青光眼(ACG)主要影響老年患者,但在X連鎖視網膜劈裂癥(XLRS)背景下,其發病年齡更早,甚至一些青少年也患有並閉角型青光眼(ACG)。此外,這些患者還表現出眼軸短和前房淺等結構特征。佳學基因在多個病例中也發現,大多數X連鎖視網膜劈裂癥(XLRS)患者表現為遠視。這些發現表明,X連鎖視網膜劈裂癥(XLRS)患者並閉角型青光眼(ACG)的早發可能與RS1基因突變導致的眼軸短和前房淺等解剖結構有關。
盡管之前已有類似病例報道,但本病例的臨床過程有些不尋常,即在治療青光眼過程中,視網膜劈裂癥的黃斑囊性腔隙出現波動。一般而言,X連鎖視網膜劈裂癥(XLRS)的自然病程在大多數眼中表現出長期穩定性。但本例患者中央黃斑的OCT結果顯示,術後劈裂腔隙出現顯著波動。累積證據表明,玻璃體牽引在黃斑部視網膜劈裂的發展中起著重要作用。因此,我們推測,前段玻璃體切除術後玻璃體牽引的增加導致了黃斑視網膜劈裂的惡化。此外,手術引起的局部炎癥也可能是黃斑視網膜劈裂惡化的另一個原因。有趣的是,我們還發現右眼在行Nd:YAG激光後囊膜切開術後黃斑視網膜劈裂出現短暫消退。Nd:YAG激光的高能量可以破裂前玻璃體面並立即導致玻璃體液化。因此,最合理的解釋是,Nd:YAG激光後囊膜切開術後的玻璃體液化暫時減輕了玻璃體牽引。然而,隨著玻璃體長時間的動態變化,後囊膜切開術釋放玻璃體牽引的效果消失。
本病例的獨特之處還在於提醒基因檢測機構和眼科大夫,X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG)患者在濾過手術後惡性青光眼的發生率較高。該患者雙眼在小梁切除術後均出現房水引流障礙,可能是由於年輕、眼軸短和睫狀體旋轉所致。此外,視網膜劈裂素可以透過與NaK ATP酶結合來調節液體平衡。因此,可以推測術後惡性青光眼的另一個可能因素是功能性視網膜劈裂素的喪失導致細胞外環境液體積聚,從而產生後房壓力。同樣,Huang等人也報道了一例X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG)的患者在小梁切除術後出現前房變淺和眼壓失控。因此,眼科大夫獲得基因解碼基因檢測報告後應警惕X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG)患者發生惡性青光眼的可能性。
根據基因檢測結果,眼科大夫獲得的個人化治療方案為局部碳酸酐酶抑制劑對X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG)患者有益,可降低眼壓水平,並特別有助於黃斑視網膜劈裂的顯著消退。眼科靶向藥物治療病案集報道,一名11歲男孩被診斷為X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG),在使用局部多佐胺和馬來酸噻嗎洛爾聯合治療後,眼壓降低,劈裂腔隙顯著塌陷。此外,對於此類患者,透明晶狀體摘除術是一種合理的手術選擇。如果術後發生惡性青光眼,低劑量二極管激光經鞏膜睫狀體光凝(TCP)可能值得嘗試。TCP可透過恢復睫狀體方向和加深前房來治療惡性青光眼[6]。TCP後炎癥引起的前玻璃體液化也可能降低玻璃體通透性並促進房水透過玻璃體腔流動。此外,液化狀態下玻璃體牽引的減輕可能解決黃斑視網膜劈裂。
在本病例中,眼科精準治療基因檢測認為患者需要較低的眼壓以防止視神經進一步受損。因此,治療團隊選擇了小梁切除術聯合透明晶狀體摘除術來維持較低的眼壓,而不是首次手術僅行透明晶狀體摘除術。然而,術後發生了房水引流障礙症候群。另一方面,由於當時對X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG)患者的認識不足,治療團隊選擇了惡性青光眼的常規手術方案——前段玻璃體切除術來解決房水引流障礙,而不是TCP,結果導致黃斑視網膜劈裂惡化。因此,本病例提醒眼科醫師,在未來的臨床工作中,應仔細選擇X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG)患者的治療方法。
總之,X連鎖視網膜劈裂癥(XLRS)可能是青年並閉角型青光眼(ACG)患者的病因之一,青年並閉角型青光眼(ACG)患者應接受眼底檢查以排除未診斷的遺傳性視網膜營養不良。本病例表明,X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG)患者惡性青光眼的發生頻率較高。雖然前段玻璃體切除術可有效治療惡性青光眼,但可能導致黃斑視網膜劈裂惡化。對於眼科醫生來說,管理X連鎖視網膜劈裂癥(XLRS)合並並閉角型青光眼(ACG)患者是一項挑戰。