作者:镜桨 广州医科大学附属第一医院
本文为作者授权医脉通发布,未经授权请勿转载。
一、病例介绍
患者,女性,17岁,因「 反复腹痛、腹泻、发热6月余 」入院。
现病史 :患者于2018年12月无明显诱因出现腹泻,10 余次/日,为黏液脓血便,伴里急后重,阵发性脐周绞痛,伴午后发热,Tmax 37.6℃,有盜汗。当地医院予头孢哌酮/舒巴坦抗感染治疗2周无好转,Tmax升至38.2℃,伴畏寒、寒战。查 血常规 :WBC 14.14x10 9 /L,NEUT% 78.6%;hs-CRP 31.1mg/L,ESR 18mm/h。 腹部CT :回肠末段至部分直肠管壁增厚;腹腔内多发淋巴结,最大直径0.9cm。 结肠镜 :末段回肠、结肠、直肠黏膜散在小糜烂灶; 病理 :急性及慢性炎,淋巴组织增生;降结肠黏膜慢性炎,偶见嗜酸性粒细胞浸润。予美沙拉秦1g tid口服及灌肠治疗,并予头孢甲肟静脉滴注共2周,万古霉素0.125g qid口服10天抗感染,患者体温降至正常,腹痛消失,便次减至1~2次/日,无脓血。 复查结肠镜 :糜烂灶较前减少。停用抗生素1个月后患者再次出现排便次数增多,为带血丝糊状便,伴腹痛、发热,Tmax 38.4℃。查 血常规 :WBC 18.12x10 9 /L,NEUT% 77.2%;hs-CRP 72.7mg/L,ESR 40mm/h;血T-SPOT.TB阴性; 结肠镜 :仍有散在小糜烂灶,乙状结肠新发不规则溃疡性病变; 活检病理 :黏膜急性及慢性炎,升结肠伴肉芽肿性病变,抗酸染色阴性。继续予美沙拉秦口服、灌肠治疗1周后症状好转。后就诊于我院门诊,查血TORCH抗体阴性,免疫球蛋白定量、补体、ANA、抗ENA、ANCA 均阴性。 复查结肠镜 :盲肠至直肠多发不规则溃疡,偶见炎性息肉样隆起,直乙交界病变为著,病变间黏膜光整。 病理 :黏膜急性及慢性炎,横结肠隐窝结构紊乱,局灶见上皮样肉芽肿;直肠隐窝结构尚规则,局灶淋巴细胞聚集。 入院前1周患者再次出现黏液脓血便 ,6~7次/日,伴发热,Tmax 38.9℃,伴腹痛、恶心、呕吐。查血常规:WBC 26.62x10 9 /L,NEUT% 93.9%;hs-CRP 100.15mg/L,ESR 38mm/h;粪便常规:WBC满视野,RBC 5~10/HPF,OB(+);粪便难辨梭菌毒素测定、血CMV DNA、T-SPOT.TB (-)。血培养3次均阴性;粪便找寄生虫、细菌培养、抗酸染色阴性。遂于2019年12月3日入院。
既往史 :既往体健。
个人史、家族史 :无特殊。
体格检查 :T 39.1℃,P 100次/分,BP 102/66mmHg。BMI 15.6kg/m 2 。浅表淋巴结未及肿大。心肺无特殊。中上腹压痛,无反跳痛及肌紧张,肝脾肋下未及,肠鸣音正常,直肠指检未及明显异常。
入院诊断:腹痛、腹泻原因待查;炎症性肠病不除外;慢性肠道感染不除外。
诊疗思考——腹痛、发热、结肠溃疡的鉴别诊断思路
病例特点 :青少年女性,慢性病程,主要临床表现为腹泻、脓血便,伴腹痛、发热,炎症指标明显增高。应用抗生素治疗有效,但病情反复。血培养、粪便培养阴性。结肠镜示末段回肠、全结肠及直肠黏膜多发不规则糜烂及溃疡。结肠溃疡的病因应考虑感染性和非感染性两大类。
该患者反复腹泻、发热伴炎症指标增高,抗生素治疗有效,需要首先考虑感染性疾病。但感染性肠炎多以急性起病,该患者病程半年,似乎不符合急性病程表现。但亦有部分病原体可引起慢性肠道感染,如结核分枝杆菌、伤寒杆菌、耶尔森菌、弯曲菌、气单胞菌、难辩梭菌等部分细菌,阿米巴、贾笫鞭毛虫等寄生虫,组织胞浆菌等真菌,巨细胞病毒等病毒。感染性疾病的诊断主要依赖于病原学或相关血清学证据,患者曾行血培养、粪便培养阴性,类便中未找到寄生虫卵,血T-SPOT.TB、CMV DNA、粪便难辩梭菌毒素测定(-),但仍不能除外感染性疾病,该患者肠黏膜病理可见较多肉芽肿,应高度怀疑结核分枝杆菌和耶尔森菌感染等。尚需考虑是否有基础肠道疾病合并感染的可能性。
非感染性疾病包括炎症性肠病、结缔组织病相关肠病、缺血性肠病、药物或机械性因素、放射性肠炎、恶性肿瘤如淋巴瘤等,均可导致肠道溃疡。炎症性肠病主要包括溃疡性结肠炎和克罗恩病(CD),患者虽病变位于结直肠及末段回肠,但病变为节段性,病变间黏膜正常,且病理提示见肉芽肿样改变,需考虑CD的可能。本患者以肠道相关表现为主,无明显其他脏器受累证据或口腔、外阴溃疡等,ANA、抗ENA、ANCA等抗体阴性,结缔组织病相关肠病证据不足。患者为青少年女性,无心脑血管病变基础,溃疡分布广泛,不符合结肠供血区城某一分支血管病变表现,缺血性肠病无法解释病情。患者既往体健,无明显用药史或放射线暴露、机械性损伤相关病史,相关肠道病变无证据。此外,淋巴瘤累及肠道亦可导致多发溃疡,但患者无全身浅表淋巴结肿大,肠道黏膜活检病理亦无相关提示,目前可暂不考虑。
二、入院后诊疗过程
入院后进一步筛查病因,血降钙素原、肺炎支原体抗体、肺炎衣原体抗体、嗜肺军团菌抗体、肥达试验、外斐反应、布氏杆菌凝集试验、隐球菌抗原、CMV抗原血症检测、EB病毒抗体、细小病毒B19-IgM抗体均(-)。血清免疫固定电泳阴性。炎症性肠病抗体谱:抗小肠杯状细胞抗体(AIGA)-IgG 阳性1:10, 余阴性。抗磷脂抗体谱、狼疮抗凝物(-)。外周血涂片:中性分叶核粒细胞胞质中可见中毒颗粒。骨髓涂片:增生明显活跃,粒系中、晚幼粒细胞比例增高,部分细胞胞质颗粒粗大,成熟中性粒细胞胞质中可见中毒颗粒,红细胞呈「缗钱状」排列。骨髓活检:(髂后)造血组织中粒/红比例升高,成熟粒细胞增多。小肠CT成像:结肠及小肠管壁多发增厚,伴异常强化,浆膜面毛糙,降结肠及乙状结肠为著,系膜根部、盆腔多发淋巴结,部分增大(图1)。加做结肠病理染色:抗酸染色、CMV免疫组化、CMV-PCR、耶尔森菌PCR (-)。直肠黏膜培养:屎肠球菌、芽胞杆菌、光滑念珠菌阳性。病理:黏膜急性及慢性炎,横结肠隐窝结构紊乱,局灶见上皮样肉芽肿,内可见小灶坏死及中性粒细胞浸润,与CD表现不符(图2)。
入院后予继续口服美沙拉秦及肠道益生菌,并予头孢他啶联合甲硝唑经验性抗感染,体温高峰无明显下降,3天后改为厄他培南静脉滴注抗感染3周,患者体温降至正常,腹痛逐渐减轻,排便次数减少至3~4次/日,较前变稠。复查血常规:WBC 10.70x10 9 /L,NEUT% 74.8%;hs-CRP 18.15mg/L。
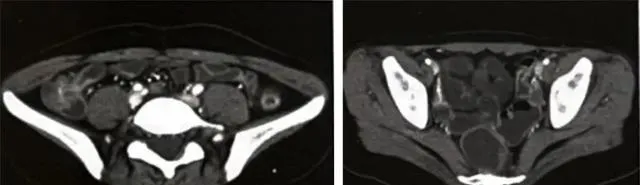
图1 小肠CT成像

图2 结肠活组织病理检查
诊疗思考——结肠溃疡诊断疑难,多学科团队(MDT)会诊
疑难肠病MDT会诊,放射科、病理科综合考虑肠道感染可能性大。再次行肠黏膜活检并行黏膜培养及石蜡固定标本的细菌学检查,细菌室专家仔细阅片后发现患者肠黏膜细胞内有较大量的革兰染色阳性杆菌,根据形态学特点,考虑为李斯特菌可能。追问病史,患者在起病前4个月学校曾出现一次集体食物中毒事件,患者也曾出现一过性腹泻。
此前讨论将本患者鉴别诊断的要点集中在CD和感染两方面。本患者临床表现为反复发作的腹痛、腹泻、发热,影像学和结肠镜提示末段回肠、结肠至直肠多发不连续的溃疡,CD和慢性感染较难区分;从病理来看,患者黏膜病理可见多发上皮样肉芽肿,伴小灶坏死及中性粒细胞浸润,并不支持CD,高度提示感染,重点需除外结核分枝杆菌、耶尔森菌、李斯特菌感染等。感染方面,患者黏膜细胞内可见革兰阳性杆菌存在,追问病史曾有食物中毒史,发作期血白细胞、中性粒细胞增多,炎症指标显著升高,外周血涂片、骨髓涂片中中性粒细胞均见较多中毒颗粒均支持感染。
为何考虑李斯特菌感染?本患者结肠黏膜病理可见上皮样肉芽肿,故结肠感染不能除外,但其病理肉芽肿可见小灶坏死及中性粒细胞浸润,这不是结核感染的表现,且该患者无结核感染常见以回盲部受累为主的特点,血T-SPOT.TB、粪便抗酸染色、黏膜抗酸染色阴性,目前结核感染证据不足;黏膜病理CMV免疫组化及CMV-PCR阴性基本可除外CMV感染;耶尔森菌PCR阴性不支持耶尔森菌感染。根据患者流行病学特点、黏膜活检发现细胞内革兰阳性杆菌及其形态特点,考虑李斯特菌感染的可能性大。
单核细胞增多性李斯特菌为一种革兰阳性杆菌,其感染多由摄入被污染的食物引发,常为加工/熟肉类、奶制品、蔬莱水果沙拉等,可在冷藏温度及较宽的pH范围中生存和繁殖。感染后常有一定的潜伏性,且可以在首次感染后远期发病。欧美国家发生过多次李斯特菌病的暴发,但李斯特菌病的报道在中国并不多见。中国李斯特菌病具有与欧美国家类似特点,如妊娠期感染多,胎儿严重并发症多,免疫功能受损人群易发,脑膜脑炎概率高,死亡率高等。李斯特菌对头孢茵素类抗生素先天耐药,对青霉素、四环素类、碳青霉烯类及磺胺类抗生素治疗有效,万古霉素亦为一种治疗选择。本例患者病初予头孢哌酮/舒巴坦治疗无效,入院后予厄他培南治疗有效,后续治疗可继续加用青霉素等药物,观察治疗反应。
三、进一步诊疗
停用厄他培南后患者出院,继续予阿莫西林、米诺环素口服抗感染。患者每日排1~2次黄色较成形大便,偶有血丝,无发热、腹痛。出院数日后先后出现右腕关节、左膝关节肿胀,活动后疼痛明显,伴皮温升高,无晨僵,无皮疹,腹泻无明显加重。查血常规:WBC 8.34x10 9 /L,NEUT% 72.6%,Hb 101g/L。hs-CRP 54.22mg/L,ESR 43mm/h。左膝关节腔穿刺液常规:黄色浑浊液,有凝块,WBC 20~25/HPF,RBC 8~15/HPF;细菌涂片及培养、真菌涂片、抗酸染色、淋球菌涂片(-)。风湿免疫科会诊:考虑反应性关节炎可能性大,观察1~2周后若无自愈倾向,可加用柳氮磺吡啶治疗。感染内科会诊:不能完全除外米诺环素对关节的影响,建议在阿莫西林抗感染基础上加用复方磺胺甲恶唑2片bid口服。遂停用米诺环素,加用复方磺胺甲恶唑治疗。患者关节症状很快减轻,后未再发作。6周后随访患者腹泻、发热完全缓解,复查hs-CRP降至4.10mg/L,ESR降至12mm/h。复查结肠镜可见肠道病变显著改善,仅残存少量阿弗他溃疡(图3)。2020年5月偶有轻度腹痛,无明显腹泻,体重增加3kg。2021年8月随诊复查结肠镜,结肠溃疡进一步变小, 数量减少。
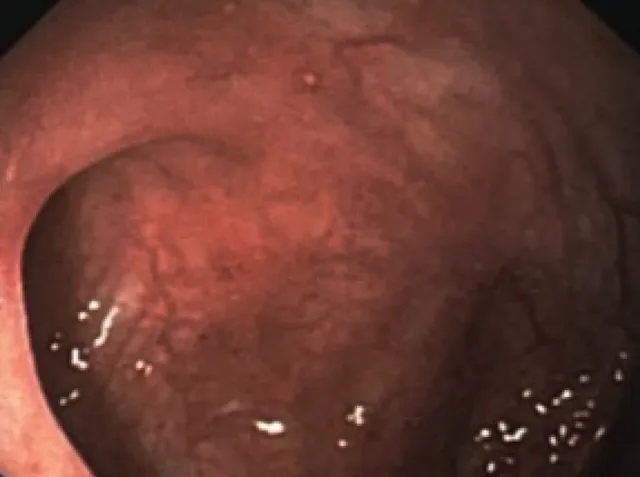
图3 治疗后复查结肠镜
最后诊断:感染性肠炎;李斯特菌感染可能性大;反应性关节炎。
四、诊疗启迪
本例患者为反复发作性腹痛、腹泻伴发热,结直肠多发溃疡的病例,病程较长。 该病例主要解决的问题是 :CD和慢性感染的鉴别诊断 。入院之初的印象为炎症性肠病,尤其是CD的可能性。但在检查过程中发现一些与CD诊断不符的表现:①每次发作有腹泻、发热、炎症指标升高,抗生素治疗部分有效;②内镜非典型纵行溃疡表现;③病理可见肉芽肿较大,且有坏死、中性粒细胞浸润。 最终确诊的关键在于两点 :一是患者之前的流行病学史;二是结肠黏膜活检切片中找到细胞内革兰阳性杆菌。因此结合临床考虑肠道感染比较明确,李斯特菌感染可能性大。
近来随着炎症性肠病在我国发病率逐年增加,越来越引起人们的重视,但是感染性疾病在我国仍是常见疾病。 肠道各种感染引起的结肠溃疡表现不一,缺乏特异性,寻找病原体是确诊的关键 。本例就是通过「全面」的病史,结合检验结果明确诊断。但是还要谨记「发展和变化」。对此我们仍然需要提出质疑:患者原发病单用李斯特茵感染能否解释病情全貌?患者足量、足疗程抗生素治疗后仍有少许肠道阿弗他溃疡残留,是李斯特菌感染未彻底治愈?还是存在其他感染病原体未清除?或者是否存在二元论的诊断,即存在CD。检索文献发现,李斯特菌感染与CD关系比较密切,炎症性肠病是李斯特菌感染导致严重而持续性胃肠炎的一个危险因素。动物实验及个案报道提示,李斯特菌可模拟炎症性肠病的发病,而感染后亦可能诱发炎症性肠病的发生。因此,对于本例患者仍需持续随访。
参考文献:
[1] Zhang YZ, Li YY. Inflammatory bowel disease: pathogenesis. World J Gastroenterol. 2014;20(1):91-99.
[2] Flynn S, Eisenstein S. Inflammatory Bowel Disease Presentation and Diagnosis. Surg Clin North Am. 2019;99(6):1051-1062.
[3] Ooi ST, Lorber B. Gastroenteritis due to Listeria monocytogenes. Clin Infect Dis. 2005;40(9):1327-1332.
[4] Brown WR. Listeria: the latest putative pathogenetic microorganism in Crohn's disease. Gastroenterology. 1995;108(5):1589-1590.
[5] Chen W, Li D, Paulus B, Wilson I, Chadwick VS. Detection of Listeria monocytogenes by polymerase chain reaction in intestinal mucosal biopsies from patients with inflammatory bowel disease and controls. J Gastroenterol Hepatol. 2000;15(10):1145-1150.
[6] Rosen MJ, Dhawan A, Saeed SA. Inflammatory Bowel Disease in Children and Adolescents. JAMA Pediatr. 2015;169(11):1053-1060.
医脉通是专业的在线医生平台,「感知世界医学脉搏,助力中国临床决策」是平台的使命。 医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。












