由於各種原因引起的 運動發育、運動功能、運動品質、運動速度、運動效率 等方面與正常的運動相比較有著不同程度的差異,稱之為運動障礙(dyskinesia)。在臨床上主要表現為 運動發育遲緩 、 異常的運動模式 、 異常的姿勢 以及因此而引起的一系列相應問題。常見的運動障礙包括 運動發育遲緩 、 發育性協調障礙 、 腦性癱瘓 等。
今天給大家分享運動發育遲緩的病因、臨床表現、評估與診斷及其康復治療。
概述
運動發育遲緩在臨床上較多見,主要是指兒童在豎頭、翻身、坐爬、站、走等粗大運動及抓握、對捏、等精細動作發育遲緩,未達到應有的年齡水平,而在認知和語言等方面基本正常。
運動發育遲緩只是嬰幼兒時期暫時性、過渡性、運動癥狀描述性診斷。在ICD中一般診斷為發育指標/裏程碑延遲(developmental delay,DD)。約90%的運動發育遲緩,未來可以發育正常。 如病情發展或進一步檢查明確診斷為腦性癱瘓、孤獨癥譜系障礙、某一遺傳代謝病等時就不再診斷運動發育遲緩 。
國外運動發育遲緩發病率為5%~15%,國內尚無報道。運動發育遲緩中以運動發育遲緩最多,認知/感知發育遲緩次之,情感交流發育遲緩和語言發育最低。 初診年齡主要集中在12個月之前,高峰在6~12個月,集中在豎頭及獨坐運動發育遲緩階段。


病因
運動發育遲緩是由於出生前、圍生期或出生後的高危因素,如宮內感染、宮內窘迫、新生兒缺氧缺血性腦病、早產等,嚴重影響大腦的發育成熟,從而引起運動發育遲緩。
此外,父母養育方式不當、缺乏學習機會,或運動環境剝奪,也會影響兒童運動發育。

臨床表現
運動發育遲緩主要表現為運動發育落後於同齡兒童發育水平,大運動方面,如 3月齡不能俯臥擡頭、6月齡不能扶坐、8月齡不能獨坐、12月齡不能扶物站立、18月齡不能獨走 。精細動作方面如 3月齡握拳緊、6月齡不伸手抓物、8月齡不能換手、12月齡不能捏取 。部份運動發育遲緩可伴有為肌力和肌張力偏低、握持反射消失延遲、一過性輕微尖足等。

評估與診斷
01
早期辨識
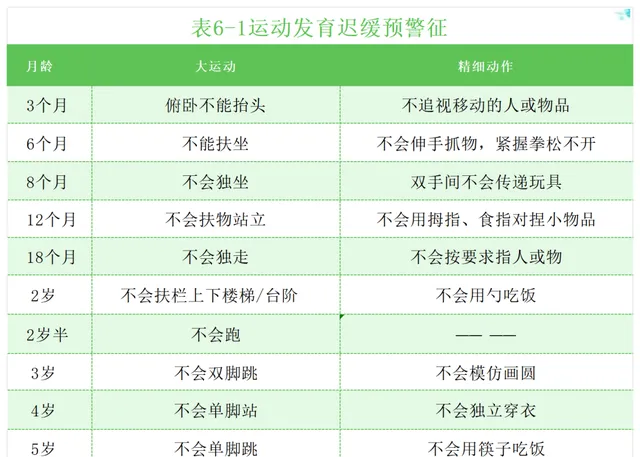
兒童運動發育有其規律性,一般而言遵循由頭至尾、由近至遠、由泛化到集中、先正後反的發育方向和規律。運動發育裏程碑是早期辨識的常用指標。由於達到運動裏程碑的年齡範圍較大,且存在發育的個體差異性,因此可采用發育裏程碑的「預警征」來作為早期辨識的依據,特別是在重要的運動功能上。專業人員可以透過詢問家長或測試兒童表現,觀察兒童是否存在相應年齡點的預警征(表6-1)。
02
量表評估
兒童發育評估量表中的大運動、精細動作能區,篩查性量表如 丹佛發育篩查量表(DDST)、20項神經運動檢查 等,及 診斷性發育量表如 Gesell 發育量表 、 兒心量表-II ,Griffiths 發育量表等。
運動專項評估量表:Peabody、Alberta量表
(1)Peabody運動發育量表-第2版(Peabody developmental motorscale-2):適用年齡:0~72個月。量表由6個亞測驗組成,包括反射、姿勢、移動、實物操作、抓握和視覺-運動整合等,共 249項。是第一部全國性標準化的評估方法,分別提供粗大和精細運動得分。測試結果最終以粗大運動、精細運動和總運動的發育商來表示。

(2)Alberta嬰兒運動量表(Alberta infant motor scale,AIMS):適用年齡:0~18個月。量表由4個亞單元,包括仰臥位、俯臥位、坐位及站立位。量表可對正常運動發育、運動發育遲緩及可以異常運動模式進行監測。

03
輔助檢查
(1)頭顱影像學檢查
頭顱MRI分辨率高於頭顱CT,運動發育遲緩多表現為腦室稍擴大、腦室周圍輕微白質軟化和額葉腦外間增寬。
(2)腦電圖檢查
有驚厥發作兒童應做腦電圖以排除癲癇。
(3)肌電圖檢查
對肌力或肌張力很低的患兒應做肌電圖檢查,排除脊髓性疾病和脊髓性肌萎縮等。
(4)其他檢查
疑有內分泌或遺傳及遺傳代謝病,應做血清T4、TSH、血糖、血氨、肝功能、染色體核型、基因測序等檢測,進一步明確診斷。
04
診斷
運動發育監測是兒童保健服務的重要內容。對出現運動發育遲緩預警征的兒童,可采用專項運動評估量表或診斷性發育量表明確診斷。兒童的運動技能 低於其年齡期望值2個標準以上 ,或運動發育 延遲3個月以上 就可診斷為運動發育遲緩。同時還應關註其他領域是否存在發育落後或異常。
對運動發育遲緩兒童還需進行病史采集及姿勢、肌張力、自發運動等神經學檢查,以判斷是否需要進一步醫學檢查,以明確臨床及病因診斷。

05
鑒別診斷
(1)全面性發育遲緩(global developmental delay,GDD)
運動發育遲緩並合並語言、認知、社會適應等其他領域發育遲緩,稱為全面發育遲緩。GDD常有兩個及以上發育指標延遲。
(2)腦性癱瘓(cerebral palsy,CP)
腦癱患兒除運動發育落後外還存在明顯的發育神經學異常,表現為肌張力異常、姿勢異常、反射異常。
(3)先天性甲狀腺功能減退
存在發育落後、生理功能低下和特殊面容(黏液性水腫)。血清遊離甲狀腺素(T4)水平較低、促甲狀腺素(TSH)水平增高和骨齡發育落後可確診。
(4)遺傳病及遺傳代謝病
常為進展性的,致發育停滯或倒退,常伴有頭顱、面容、皮紋和毛發等異常。透過神經系統、生化、代謝、遺傳學方面的檢查,可幫助明確病因及確診。

康復治療
運動發育遲緩康復的目標是透過醫療、教育、職業、社會、工程等康復手段相結合,集中式康復與社群康復(包括家庭康復),公辦康復與民辦康復途經相結合,中西醫康復治療理論與技術相結合等方法,使運動發育遲緩兒童在身體、心理、職業,社會等方面的功能達到最大限度的恢復和補償。
01
康復治療原則
(1)早期幹預
嬰幼兒時期大腦發育快、可塑性強,早期幹預可以激發兒童潛力,學習和建立正確的運動模式和動作技巧。
(2)綜合康復
以兒童為中心,醫生、康復治療師、護士、教師、家庭成員等共同參與,制訂全面、系統的康復治療計劃,進行相互配合的綜合性康復。
(3)遊戲中訓練
訓練活動以興趣為導向,治療師在把握訓練目標的前提下,盡量激發兒童的內在動機去完成訓練活動。

02
康復治療
康復治療應遵循兒童運動發育的規律,采取科學性、多樣化、醫教結合的方式,循序漸進,促進嬰幼兒運動發展。
(1)運動訓練
運動訓練主要針對大運動和精細動作進行訓練。大運動訓練包括擡頭、翻身、坐、爬、站、走、跑、跳等運動技能的促通。精細動作訓練包括基本手部操作(推、拉、揭開、敲擊、按壓等)、雙手配合運用、手眼協調、日常用品操作和生活自理能力訓練等。

(2)引導式教育
利用環境設施,透過娛樂性、節律性意向激發兒童學習動機,主動參與完成運動活動。
(3)感覺統合訓練
透過適宜的活動,促進各感覺器官不斷接收身體內外的各種感覺資訊,積累感覺經驗,發展感知動作,促進感覺統合能力的發展,改善兒童的身體控制、姿勢平衡、動作計劃及組織能力。

(4)遊戲治療
以遊戲為載體,透過多感官的訓練活動,讓兒童在輕松愉悅的環境中,在與老師、其他孩子的互動中進行運動學習。
(5)目標-活動-運動環境(goals-activity-motor-enrichment,GAME)療法
基於現代運動學習原理,以家庭為中心,以功能目標為導向,將運動訓練、家長教育和豐富的學習環境相結合的一種全新康復治療方法。
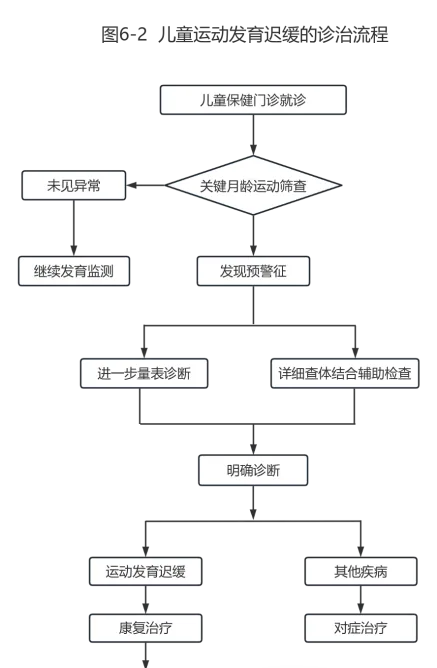
兒童運動發育遲緩的診療流程見圖6-2。
以上圖文根據【兒童保健診療規範】人民衛生出版社2023版整理











