子宫肌瘤
子宫肌瘤(平滑肌瘤或肌瘤)是极其常见的子宫良性肿瘤。黑人女性的肌瘤终生患病率超过 80%,白人女性的患病率接近 70%。在一项使用超声筛查的研究中,51% 的绝经前女性被新诊断出患有子宫肌瘤。
子宫肌瘤可导致育龄妇女出现大量或长时间的月经出血,进而导致贫血。绝经后妇女也可能发生与肌瘤相关的出血,但该人群的出血应及时评估导致这种症状的更令人担忧的原因,包括子宫内膜增生和癌症。大肌瘤和增大的子宫也会导致「大量」症状,包括肠道和膀胱功能障碍以及腹部突出。月经疼痛、非周期性骨盆疼痛、不孕和反复流产也可能是肌瘤的症状,但许多肌瘤仍然无症状。对于患有有症状的肌瘤的女性,大量月经出血会在更年期时消失,并且大多数具有与肌瘤体积相关的症状的女性在此之后会出现一些肌瘤收缩和症状缓解。
年龄增长至更年期和黑人种族是肌瘤的主要危险因素。黑人女性出院时诊断为肌瘤的住院率大约是白人女性的三倍,而保留子宫肌瘤切除术(手术切除肌瘤)的比率则几乎是白人女性的七倍。黑人女性还报告称,肌瘤症状明显更严重,日常活动受到更多损害。
生殖和环境因素都会影响肌瘤的风险。增加胎次与降低风险相关,可能是通过消除产后子宫退化时产生的肌瘤来实现的。初潮提前和 16 岁之前使用口服避孕药与风险增加相关,而使用仅含孕激素的注射避孕药与风险降低相关。观察数据表明,饮食因素(包括增加水果、蔬菜和低脂乳制品的摄入量)与风险降低相关。一些研究表明,高体重指数是一个危险因素。特定的基因突变也与肌瘤的形成有关。
临床要点
策略和证据
诊断
当绝经前女性在盆腔检查期间触诊到增大的子宫或肿块或报告月经出血较多时,通常会怀疑子宫肌瘤。超声检查是标准的确诊测试,因为它可以轻松且廉价地将肌瘤与怀孕子宫或附件肿块区分开来。
是否需要进一步成像取决于患者的临床表现。 对于月经出血量较多的女性,子宫内膜腔内注入生理盐水后进行超声检查可以确定腔内肌瘤的范围(根据国际妇产科联合会[FIGO]肌瘤分类系统的定义,其中肌瘤的类型包括从 0 到 8,数字越低表示越接近子宫内膜)。
钆对比磁共振成像 (MRI) 可以提供有关断血管(退化)肌瘤以及肌瘤与子宫内膜和浆膜表面关系的信息。这种关系影响保留子宫治疗方案的选择。
尽管通常建议每年进行盆腔超声成像以进行疾病监测,但没有高质量的证据支持这种做法。关于疾病自然病程的有限证据表明,大幅增长和大幅消退都是正常的;在一项 MRI 检查间隔 6 个月的研究中,肌瘤大小的变化范围从缩小 89% 到增长 138%,中位增长 9%。此外,肌瘤可能会突然生长,和大多数,但不是全部,指南表明,肌瘤的快速生长并不是治疗的指征。
对于月经出血较多的女性,应评估出血的严重程度、其潜在后果以及肌瘤以外的原因。 对这些患者的检测应包括全血细胞计数和甲状腺功能障碍筛查。选定的筛查可能包括凝血障碍评估(尤其是冯维勒布兰德氏病,如果大量出血发生在初潮时或患者有相关的个人或家族史,以及如果发生不规则出血或患者有危险因素,则进行子宫内膜活检用于子宫内膜增生(肥胖、慢性无排卵或使用雌激素而不使用孕激素治疗)。
最近,关于「疑似良性肌瘤」女性中未确诊子宫癌的患病率存在相当大的争论。最近的一项研究表明,虽然疑似患有子宫肌瘤并接受分碎微创子宫切除术的女性患子宫癌的风险约为每 300 名女性 1 例,但在 40 岁以下的女性中,这一风险约为每 1500 名女性 1 例女性以及 40 至 44 岁的女性中,每 1100 名女性中约有 1 例。平滑肌肉瘤(一种与肌瘤最相似的癌症)的危险因素包括盆腔放射史、使用他莫昔芬和罕见的遗传综合征。在某些情况下,子宫内膜活检或 MRI 结果可提示诊断,但没有任何形式的术前检查可以明确排除肉瘤;所有接受子宫肌瘤治疗的女性都需要咨询子宫组织可能含有癌症的风险(尽管风险很低)。
治疗
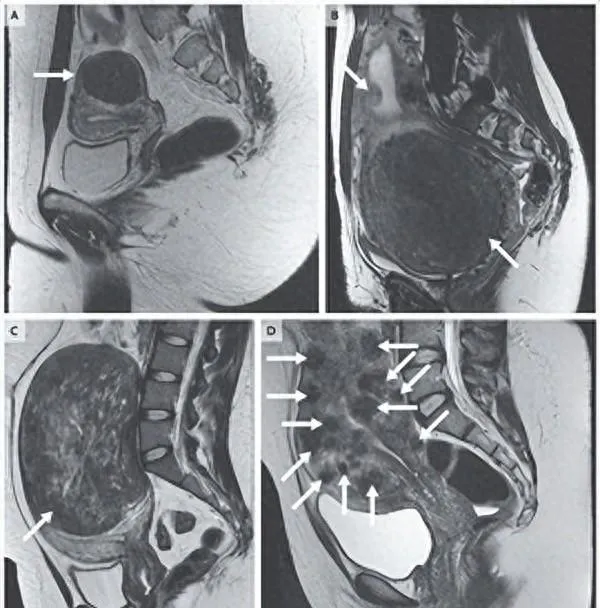
肌瘤的磁共振图像
尽管肌瘤患病率很高,而且美国每年的相关医疗费用超过 340 亿美元,但指导治疗的随机试验却很少。 此外,由于女性肌瘤的大小、数量、位置和临床表现存在显着差异,因此治疗必须针对一系列临床表现(图 1)。
症状的性质决定了治疗的选择。没有证据支持无症状肌瘤的常规治疗。
子宫切除术
子宫切除术仍然是已生育妇女的一种治疗选择。它是唯一可以预防新肌瘤形成(通常称为复发)这一常见问题的治疗方法,并且还可以治疗伴随疾病,包括子宫腺肌病和宫颈肿瘤。观察数据表明,接受子宫切除术的女性在未来 1 至 10 年内的生活质量会有所改善。
子宫切除术的途径包括经腹部、阴道和腹腔镜(包括机器人)方法。阴道子宫切除术并发症较少,但肌瘤子宫的大小可能会阻碍某些女性采用这种方法。研究表明内窥镜方法与发病率降低有关。然而,考虑到腹膜传播及其对生存的影响,当使用动力分碎去除标本时,必须权衡这种益处与未确诊癌症传播的风险。尽管这种风险的严重程度存在争议,但美国食品和药物管理局 (FDA) 最近的指南建议,对于不适合整块切除的绝经前女性,限制在子宫切除术中使用强力粉碎术,并就风险向所有女性提供咨询的权力粉碎。
不良事件在接受子宫切除术的患者中很常见。 特别是,一项研究表明,在接受医疗补助保险并接受腹部子宫切除术的女性中,出现内科或手术并发症(例如大失血、伤口并发症和发热发作)的风险高达 28%,出现内科或外科并发症的风险高达 10%输血。
尽管子宫切除率正在下降,但美国女性终生子宫切除率达 45%。子宫切除术几乎占所有子宫肌瘤手术的四分之三,并且不同地理区域的比例差异很大。人们对过度使用这一程序表示担忧。
保留子宫的干预措施
专业指南支持根据女性的喜好定制治疗;即使没有生育计划,保宫治疗也应该成为女性的一种选择。据报道,在美国,黑人女性尤其重视保留子宫和保留生育能力的疗法。虽然子宫肌瘤切除术是传统选择,但还有其他药物和介入治疗选择。在确定子宫切除术的适当替代方案之前,必须首先评估肌瘤引起的症状的严重程度
孤立性月经大量出血的治疗方法
对于以大量经血为唯一症状的女性,随机试验的有限数据支持药物治疗的有效性,包括氨甲环酸和左炔诺孕酮宫内节育器 (IUD)。 氨甲环酸是一种口服抗纤维蛋白溶解剂,仅在月经大量出血时服用,可减少出血并改善生活质量,同时副作用最小。 尽管其作用机制引起了人们对血栓形成风险的担忧,但临床研究中尚未发现这种关联。不应与口服避孕药同时使用。左炔诺孕酮宫内节育器可有效减少月经出血并起到避孕作用;然而,患有粘膜下肌瘤的女性中宫内节育器脱落率可能很高(一项病例系列中为 12%)。
观察数据支持使用口服避孕药可以减少子宫肌瘤女性的月经出血。一项随机试验的荟萃分析得出结论,与安慰剂相比,非甾体类抗炎药可减轻经痛和大量经血,但它们在减少出血方面的效果不如氨甲环酸或左炔诺孕酮宫内节育器。
对于大多数因腔内成分较多的粘膜下肌瘤(FIGO 0 型和 1 型)导致出血的女性来说,宫腔镜子宫肌瘤切除术是最佳治疗选择(图 3)。这种门诊手术可以在几天内恢复工作,并增加临床妊娠的可能性(通过超声检查可以看到胎儿心跳的妊娠),尽管缺乏数据表明它与胎儿心跳增加有关活产率。
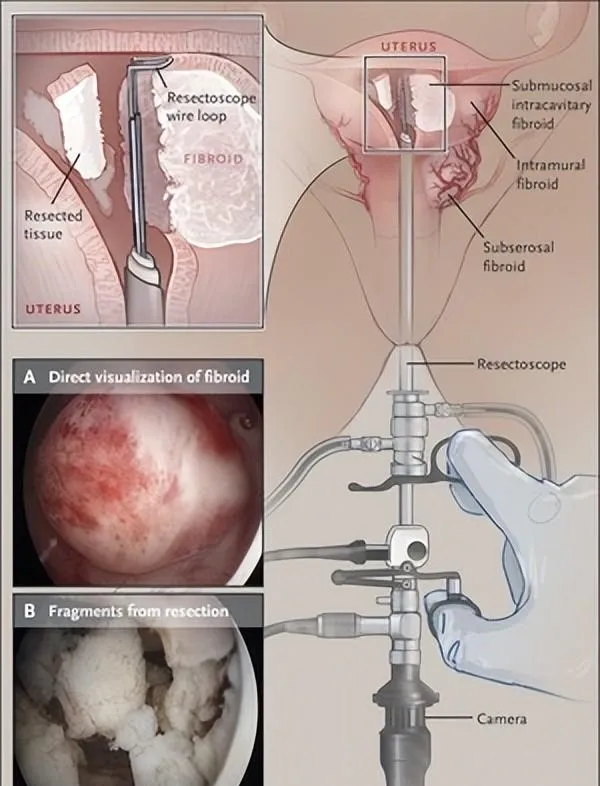
宫腔镜肌瘤切除术
对于已完成生育的女性来说,子宫内膜去除术是减少月经出血的另一种选择,即使用热、冷或机械手段破坏子宫内膜。对于患有粘膜下肌瘤(FIGO 0 至 2 型)的女性,消融可以与宫腔镜子宫肌瘤切除术相结合,其恢复时间与单独宫腔镜子宫肌瘤切除术相似,但疗效更高。消融后需要避孕,因为接受消融的女性随后怀孕可能会增加并发症的风险(例如宫外孕、胎盘异常和早产)。
全身症状的治疗
对于患有与肌瘤体积相关的孤立症状或与月经大量出血相关的体积症状的女性来说,肌瘤子宫尺寸的减小是一个重要的结果。医疗和介入治疗均可供选择。
促性腺激素释放激素 (GnRH) 激动剂会诱发闭经并导致子宫体积显着缩小。GnRH 激动剂主要在术前与铁剂治疗同时使用,以减少贫血、促进微创手术,或两者兼而有之。 已经研究了长期使用 GnRH 激动剂并同时使用性腺类固醇化合物来减轻更年期症状和骨质流失。然而,GnRH 激动剂主要适用于短期(2 至 6 个月)使用,当有明确的治疗目标时, 例如计划手术或绝经初期。
调节黄体酮作用的药物是另一种治疗方法。随机试验表明,黄体酮受体调节剂米非司酮和醋酸乌利司他可减轻肌瘤症状并缩小肌瘤体积。 在美国以外,醋酸乌利司他被批准用于 3 个月的术前治疗;在美国,该药物未被批准用于治疗肌瘤,并且没有足够的剂量用于该适应症。缺乏长期安全性数据表明黄体酮调节剂不会增加子宫内膜异常的风险。最后,芳香酶抑制剂和雄激素类固醇已被证明可有效治疗肌瘤,但有限的现有证据并不支持其临床使用。
关于介入选择,可以通过剖腹手术或腹腔镜检查进行子宫肌瘤切除术来治疗一个或多个肌瘤,并可以减少肿块和出血症状并保留生育能力。与子宫肌瘤切除术相关的并发症和术后恢复与子宫切除术相关的并发症相似。 动力粉碎可用于腹腔镜子宫肌瘤切除术;最近关于子宫切除术动力粉碎术的安全指南也适用于子宫肌瘤切除术动力粉碎术,尽管接受子宫肌瘤切除术的女性往往更年轻,患平滑肌肉瘤的风险也较低。
大多数指南支持手术子宫肌瘤切除术作为治疗希望再次怀孕的女性有症状的肌壁间和浆膜下肌瘤的首选方案。尽管如此,腹部子宫肌瘤切除术在生育方面存在很大风险,包括术中转为子宫切除术的风险为 3% 至 4%,以及术后频繁发生粘连。缺乏关于接受肌瘤治疗的女性生育能力的比较有效性研究数据。 由于肌壁间肌瘤本身与不孕和妊娠并发症的风险增加有关,而子宫肌瘤切除术并不能降低这种风险,因此不建议治疗无症状的肌壁内肌瘤。 肌瘤复发也很常见;至少 25% 接受过子宫肌瘤切除术的女性需要额外治疗。
子宫动脉栓塞术是一种微创介入放射技术,随机试验表明,其可以带来与手术后相似的生活质量,并且住院时间更短,恢复日常活动的时间更短(图4 )。与子宫切除术一样,栓塞术是一种全球子宫治疗方法。由于大多数肌瘤由子宫动脉供血,因此无法决定治疗哪种肌瘤。栓塞后主要并发症的发生率与手术后相似,但栓塞与轻微并发症和需要额外手术干预(通常是子宫切除术)的风险较高相关。在大型病例系列和多站点登记中,常见并发症包括轻度发烧和疼痛(称为栓塞后综合征的一系列症状)和子宫肌瘤阴道排出。 栓塞的绝对禁忌症包括怀孕、疑似癌症和活动性感染。患有退行性肌瘤的女性不会从栓塞治疗中受益。
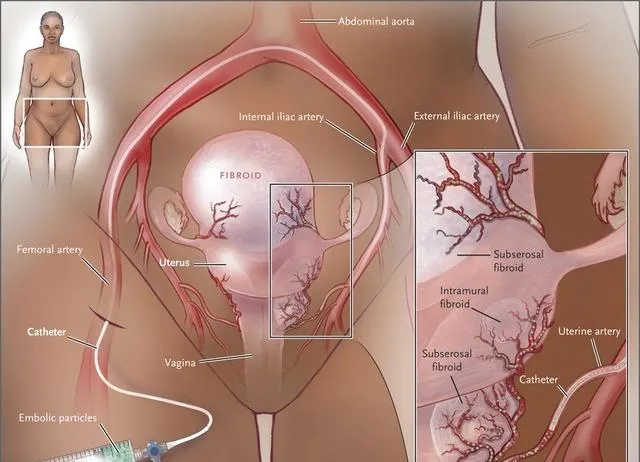
动脉动脉栓塞术
目前对未来妊娠安全性和卵巢功能受损的担忧限制了栓塞术的更广泛使用。 尽管病例系列报道了栓塞后成功分娩的情况,但一项比较子宫肌瘤切除术和栓塞术的随机试验显示,子宫肌瘤切除术后分娩率明显较高,流产率较低。 然而,一项比较栓塞与子宫切除术的随机试验显示,术后 12 至 24 个月,卵巢储备功能没有显著差异。 此外,对 15 项随机试验和前瞻性队列研究的系统评价表明,栓塞后卵巢功能丧失主要发生在 45 岁以上的女性中。
MRI 引导聚焦超声手术是一种肌瘤特异性疗法,利用超声热消融治疗肌瘤。45 个病例系列显示热消融后 5 年内症状有所减轻,但缺乏将其与替代方案进行比较的试验数据。副作用很少见,但包括皮肤烧伤和可逆性盆腔神经病变。涉及 51 名在此手术后怀孕的妇女的病例系列显示,成功或持续(即报告结果时怀孕超过 20 周)怀孕的比率很高,但缺乏数据来告知怀孕风险和结果。
最近,FDA 批准了一种射频消融装置,用于在腹腔镜检查期间破坏肌瘤。 在一项将该手术与腹腔镜子宫肌瘤切除术进行比较的单中心随机试验中,消融术可显着减少失血量并缩短住院时间,但需要长期数据,包括有关随后怀孕的数据。目前这种方法和聚焦超声手术都没有广泛应用。
不确定的领域
很少有随机试验比较肌瘤的各种疗法,并且缺乏数据来指导预防策略。然而,最近完成了一项随机试验的入组,该试验在美国人群中比较了肌瘤栓塞与聚焦超声手术(ClinicalTrials.gov 编号,NCT00995878)。在新选项卡中打开)。此外,还对计划接受肌瘤治疗的患者进行了大型多站点登记(www.compare-uf.org/。在新选项卡中打开)最近得到了以患者为中心的结果研究所和医疗保健研究与质量机构的资助。肌瘤治疗的研究应包括关注随后的生殖结果,并根据临床变量(包括种族)进行修改。
需要有关各种治疗(包括子宫切除术)的长期结果的前瞻性数据。 观察数据显示,接受双侧卵巢切除术和子宫切除术的女性全因死亡率高于接受子宫切除术和卵巢保留的女性。缺乏关于接受子宫切除术的妇女与基于人群的对照(根据子宫切除术适应症分层)的长期结果的数据。
指南
最全面和最新的子宫肌瘤女性治疗指南是法国国家指南。欧洲更年期和男性更年期协会最近发布了管理指南,该指南与法国指南基本一致,但证据分级不太明确。本次审查基本上与这两个指导方针一致。美国妇产科医师学会和美国生殖医学学会的指导方针早于最近的许多关键研究。也可查阅英国的指南(www.nice.org.uk/guidance/conditions-and-diseases/gynaecological-conditions/endometriosis-and-filoid。在新选项卡中打开)。
结论和建议
女性患有有症状的肌瘤,需要进行干预。由于她不想怀孕,因此保留卵巢的子宫切除术是一种选择,但也应讨论子宫切除术的替代方案。考虑到她的症状包括与子宫肌瘤体积相关的症状以及大量月经出血,以及她的多发性肌瘤和适度的子宫增大,我会建议栓塞、聚焦超声手术或射频消融术(如果有)。尽管没有来自随机试验的数据来比较各种选择,但与子宫切除术相比,这些手术预计会带来快速康复和低并发症风险。他们还可能提供有效的管理直至更年期,预计在未来 3 年左右的时间里。我会就每种选择的风险和益处向她提供建议,并尊重她在这些治疗方法中进行选择的自主权。
Just a moment...











