引言
生一个健康聪明的宝宝,是每一个家庭的最大心愿。有很多准父母认为自己和家人都很好,没必要进行产前筛查,或者都已经二胎三胎了,还用做产前筛查吗?其实不然。
作者:张玉岚 主治医师
单位:陇南市第一人民医院产科
一、什么是出生缺陷?
我国是人口大国,据统计平均每30秒就会诞生一个缺陷儿。这些出生的缺陷儿可以没有明显的家族史,有较大的随机性,而且目前没有有效的治疗措施。这些缺陷儿一旦出生,会给家庭和社会带来沉重的负担。因此,所有有条件的孕妇都应接受产前筛查。
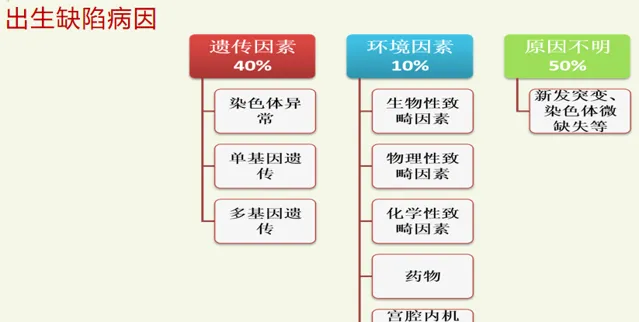
出生缺陷是指出生前发生的胎儿功能或结构异常,包括先天畸形、先天性代谢病、染色体异常、先天性宫内感染所致的异常,以及先天性发育残疾,如盲、聋、智力障碍等。先天畸形是出生缺陷的一部分,通常是指器官或组织的体积、形态、部位或结构异常或缺陷,如肢体畸形,心脏畸形。
甘肃省排名前五位的出生缺陷依次为先天性心脏病、唇腭裂、多指(趾)、神经管缺陷、先天性脑积水。预防出生缺陷,提高出生缺陷防控水平,是每一个家庭和医务人员的责任。
二、如何预防出生缺陷?
一级预防
婚前孕前干预,目的是去除病因,包括健康教育、婚前医学检查、孕前保健、出生缺陷咨询/遗传咨询、计划生育、最佳生育年龄选择、补充叶酸、孕早期保健、胚胎植入前遗传学检测(PGT)。
二级预防
产前干预,目的是早筛查、早诊断,包括产前血清学筛查、超声筛查、产前诊断、宫内治疗。
三级预防
产后干预,目的是延长生命,提升生活质量,包括新生儿遗传代谢性疾病筛查、听力障碍筛查,以及唇裂、腭裂、尿道下裂、马蹄内翻、部分先天性心脏病、先天性听力障碍患儿及时手术治疗。
三、孕妇要做哪些产前筛查?
产前筛查,是产前检查的一部分,是通过血清学、影像学等经济、简便和无创的检测方法,从孕妇群体中筛选出可能怀有某些先天缺陷胎儿的高危孕妇,对其进行产前诊断,最大限度地减少异常胎儿出生。
提醒大家注意的是,产前筛查≠产前诊断,阳性结果只能说明胎儿有可能患病,阴性结果也不能彻底排除患病的可能。
目前临床上常用的产前筛查项目有超声NT检查(孕11~13 +6 周)、孕早期唐氏筛查(孕11~13 +6 周)、孕中期唐氏筛查(孕15~20 +6 周)、无创基因筛查(孕12~22 +6 周)、三维/四维/系统超声(孕20~24周)。
1、超声NT筛查
NT筛查在孕11~13 +6 周、胎儿头臀长(CRL)达45~84 mm时检查。
胎儿颈项透明层厚度(NT)是指在早孕期利用超声测量胎儿颈后皮下积液层的厚度。一般到了中孕期,透明层通常会消退,但在少部分个案中,它会变成颈后水肿或水囊瘤。目前临床认为NT值应小于2.5 mm,指南中NT应小于3 mm。
NT增厚的遗传咨询
研究表明,NT增厚与胎儿染色体异常、严重畸形、胎儿死亡等不良结局密切相关。
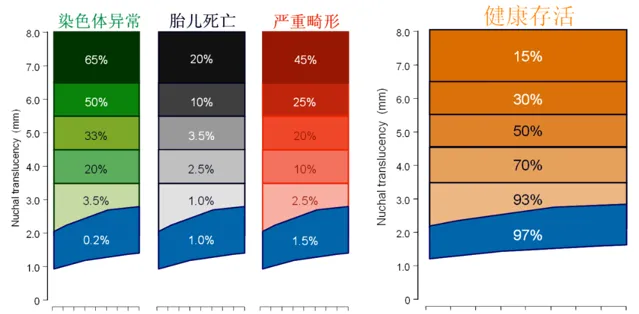
NT增厚与胎儿染色体疾病相关。早孕期发现NT增厚与唐氏综合征的危险性增高有关。
NT增厚还与多种胎儿畸形相关,如心脏畸形、骨骼发育不良、多发畸形等。
NT也可能自然消退,建议对高危孕妇定期随访。
因此,遇到胎儿NT增厚的孕妇,除需进行介入性产前诊断排除染色体异常的问题外,还需关注非染色体问题,加强后续超声筛查,尤其是胎儿心脏结构异常等。
再次提醒,即使胎儿染色体正常,也可能有胎儿畸形、胎儿死亡的风险。
2、唐氏筛查
孕早期唐氏筛查(二联方案)
时间:孕11~13+6周
指标:NT + PAPP-A + fβ-hCG
意义:结合孕妇年龄等参数,21三体、18三体、13三体综合征的检出率在85%左右,双胎早期唐筛后检出率达75%~80%。
孕中期唐氏筛查(三联、四联方案)
时间:孕15~20+6周,最佳孕周16~18周
指标:AFP + fβ-hCG + uE3
意义:21三体、18三体、13三体综合征、开放性神经管畸形的检出率在65%~75%。
21三体的风险临界值:1/270
18三体的风险临界值:1/350
四联方案:三联 + InA(抑制素A),以上检出率在80%左右。
如何选择唐氏产前筛查?推荐联合序贯筛查,即孕早期+孕中期唐氏筛查,需在同一家医院检查,检出率可达90%~95%。
唐氏筛查报告解读及处理(6种情况)
极高风险人群:孕妇进行早期唐筛,筛查结果为胎儿风险极高者(唐氏综合征≥1/50),建议进行绒毛穿刺取样(CVS)。
高风险人群:孕妇筛查风险值高于临界值,说明胎儿罹患唐氏综合征的可能性较大,建议采用羊膜腔穿刺或绒毛穿刺取样进一步确诊。
低风险人群:孕妇筛查风险值低于临界值,这类人群也可能生出唐氏综合征患儿,需继续关注中孕期超声筛查畸形,必要时行产前诊断。
临界风险人群:孕妇筛查风险值介于高危临界值与1/1000之间,建议行无创DNA检查,以减少漏诊风险。
单项值高危人群:AFP、PAPP-A、β-HCG的测定值超出参考范围,则为单项值高危,此类情形建议行无创DNA检查。
开放性神经管畸形高风险:99%的神经管缺陷可通过中孕期的超声检查获得诊断。
3、无创产前基因检测技术(NIPT)
母体外周血中的DNA来源于胎盘DNA(胎儿游离DNA)及母体。NIPT是根据孕妇血浆中胎儿来源的游离DNA信息筛查常见的非整倍体染色体异常的方法。NIPT对21三体、18三体、13三体综合征的检出率分别达99%、97%、91%。
NIPT-PLus除了筛查上述三种染色体疾病外,还可以筛查4种性染色体疾病,检测数种常见的微重复、微缺失疾病,但敏感性及特异性较低。
哪些孕妇适合做NIPT/NIPT-PLus?
孕早期、孕中期唐筛结果处于临界风险的孕妇;
有侵入性产前诊断禁忌证者,如先兆流产、发热、出血倾向、Rh阴性血型等孕妇;
无法或不方便进行侵入性产前诊断的孕妇;
就诊时患者孕周在20 +6 周以上,错过常规产前筛查时机的人群。
NIPT/NIPT-PLus慎用人群
产前筛查高风险、年龄≥35岁以及有其他直接产前诊断指征的孕妇;
孕周<12周的孕妇;
重度肥胖孕妇(体重指数>40 kg/m2或体重>100 kg,母血多,胎儿游离DNA相对稀释);
双胎及多胎妊娠的孕妇(每个胎儿游离DNA释放减少);
通过体外受精-胚胎移植方式受孕的孕妇;
合并恶性肿瘤的孕妇(恶性肿瘤细胞凋亡释放入母血,其游离DNA被误读为阳性结果)。
NIPT/NIPT-PLus不适用人群
1年内接受过异体输血、移植手术或异体细胞治疗等情况的孕妇;
胎儿影像学检查提示有结构异常须进行产前诊断的孕妇;
有染色体异常胎儿分娩史,夫妇一方有染色体异常的孕妇;
各种基因病的高风险人群,如有基因遗传病家族史。
NIPT检测后的临床咨询
对筛查低风险的孕妇,告知此检测并非最终诊断,不排除漏诊的可能,且不排除其他染色体疾病;
对筛查高风险的孕妇,建议其进行侵入性产前诊断,不应仅根据此检测高风险的结果作出终止妊娠的建议及处理;
如果存在胎儿影像学检查异常,无论此检测结果是低风险还是高风险,都应当对其进行专业的遗传咨询及后续相应的诊断服务。
4、超声软指标筛查
超声检查时发现的结构变异,尽管异于胎儿正常解剖结构,但不同于解剖畸形,属于非特异性、暂时性,多数预后良好,可能与染色体异常相关。
常用的超声软指标
胎儿头部:NT增厚、鼻骨发育异常、侧脑室扩张、脉络丛囊肿等
胎儿心脏:心室强回声光点、三尖瓣反流、心包/胸腔积液、永存左上腔静脉、永久性右脐静脉等
胎儿腹部:肠管强回声、肠管闭锁/扩张、肾盂扩张等
胎儿肢体:四肢长骨短小等
非特异性:单脐动脉、脐带囊肿、羊水过多、羊水过少、宫内生长迟缓等异常
超声评分
NT增厚:2分
NF厚度≥6 mm:2分
明显结构畸形:2分
其他超声软指标异常:1分
若孕妇的超声评分≥2分,即有做染色体检查的必要,具体情况可咨询医生。
四、小结
产前筛查属于出生缺陷的二级预防,希望对医生和女性朋友有所帮助,进一步规范产前筛查流程,达到早筛查早诊断的目的,减少出生缺陷儿的出生。
祝愿每位准妈妈都能如愿,拥有健康聪明的宝贝!
作者简介
张玉岚 主治医师
(向上滑动查看全部介绍)
陇南市第一人医院妇产科主治医师
毕业于甘肃中医药大学临床医学系,于陇南市第一人医院从事临床医学工作十余年,具有扎实的临床医学理论知识和丰富的诊治经验,主攻产科,曾于甘肃省妇幼保健院进修产前诊断及产科危重症的救治。
擅长产前诊断、遗传优生、复发性流产等问题的咨询及处理,妊娠期系统保健、健康教育和体重管理,妊娠期合并症及并发症的预防、诊断及治疗,产程管理、各种高危妊娠的诊治和产科急危重症的救治。
声明:本文为作者原创投稿并授权发布,文章仅代表作者观点。凡署名原创的文章版权属【妇产科在线】和专家本人所有。欢迎个人转发分享。如需转载请留言获取授权,未经授权谢绝转载。











