
第十八屆東方心臟病學會議(OCC 2024)和世界心臟病學大會(WCC 2024)於 2024 年 6 月 27 日-6 月 30 日在上海國際會議中心召開。
在血栓相關病論壇中,來自上海復旦大學附屬中山醫院的錢菊英教授就「從指南變遷看冠心病個體化抗栓的發展趨勢」一題進行精彩分享。現梳理重點內容如下。
一、
從指南變遷看 CAD 抗栓策略的變化趨勢
1
CCS 管理指南變遷
隨著循證證據的積累,冠狀動脈疾病(CAD)抗栓相關指南持續更新,至2023年,2023 美國心臟協會(AHA)/美國心臟病學會(ACC)慢性冠狀動脈疾病(CCD)指南和歐洲心臟病學會(ESC)CAD 抗栓共識兩大指南釋出。
圖1:CCS管理指南變遷
(1)2023 AHA/ACC CCD 指南縮短經皮冠狀動脈介入術(PCI)術後雙聯抗血小板治療(DAPT)療程,強調根據缺血/出血風險選擇抗栓方案。
表 1:2023 AHA/ACC CCD 指南更新要點
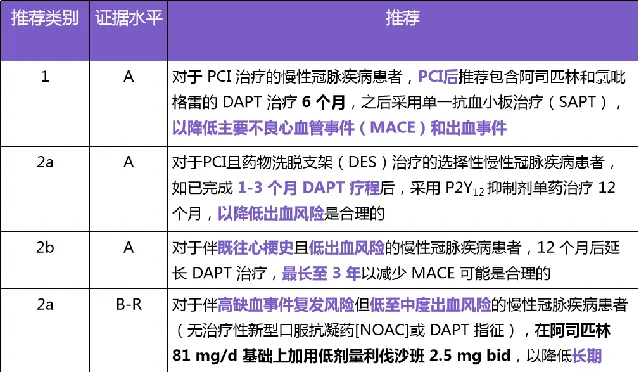
(2)2023 ESC CAD 抗栓共識則強調根據不同臨床特征選擇抗栓方案。
表 2:2023 ESC CAD 抗栓共識更新要點

2
CAD 抗栓策略變化趨勢
(1)CAD 患者 PCI 術後 DAPT 療程縮短
DES 術後 DAPT 至少 12 個月(I 類)
裸金屬支架(BMS)術後 DAPT 至少 1 個月,理想是 12 個月(I類)
PCI 術後 DAPT 治療 6 個月(I 類)
高缺血且非高出血風險應考慮 DPI 或 DAPT 強化抗栓(2020 亞太高危 CCS 抗栓共識、2023 ESC 冠心病抗栓共識及 2023 AHA/ACC 冠心病指南):
二、
指南變遷中 CAD 抗栓策略變化的原因探尋
1
CAD 患者 PCI 術後 DAPT 療程縮短的原因
(1)既往研究顯示,PCI 術後 DAPT 治療降低缺血風險的同時增加大出血風險。
(2)近些年來,技術發展(如支架及腔內影像學)帶來缺血事件的降低,促使人們越來越關註抗栓方案降低出血策略的探索,例如縮短 DAPT 療程、降階治療等。
► ① 支架發展
一項薈萃分析納入 2001-2020 年間 5 項評價 PCI 術後 1-3 個月停用 ASA(阿司匹林)、持續 P2Y 12 抑制劑治療的隨機對照研究,共包括 32145 例冠心病患者(43.8%為 SCAD,56.1%為急性冠狀動脈症候群[ACS]),隨訪時間 PCI 術後 12-15 個月,結果顯示,PCI 術後 DAPT 1-3 個月 之後持續 P2Y 12 抑制劑單藥治療顯著降低大出血風險,且不增加 MACE 風險。表 3:PCI 支架的發展推動抗栓降低出血策略的探索:縮短 DAPT 療程
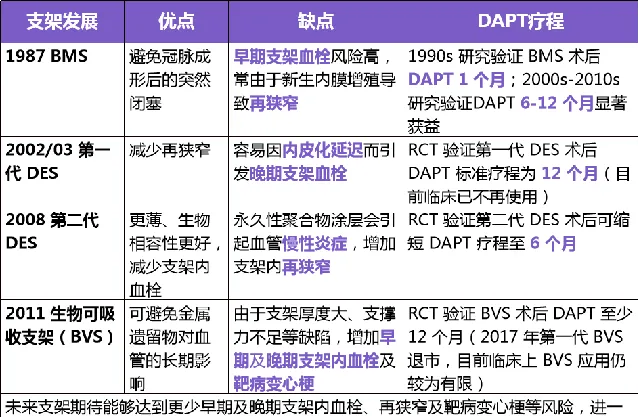
► ② 腔內影像學進步
一項薈萃分析顯示,與傳統血管造影相比,腔內影像為指導的 DES 置入可顯著降低缺血事件風險,或可縮短 DAPT 療程。
近些年來,冠心病抗血小板治療開始更多探索縮短 DAPT 療程及降階治療等降低出血的策略。
胸痛中心大大提高 ACS 救治成功率,使得 CCS 人群更加龐大、患者特征也更復雜
一項基於全國醫院品質監測系統(HQMS)資料庫的回顧性分析納入 2013-2016 年間全國 746 家醫院的 798008 例 ACS 患者,評估胸痛中心認證前與認證後對 ACS 患者預後的影響。結果發現中國胸痛中心建設顯著降低了 ACS 患者院內死亡率。近五年,胸痛中心救治胸痛患者超 1200 萬例,ACS 例數每年增長超 100 萬,成功救治更多 ACS 患者,意味著將來有更多 ACS 轉為 CCS 人群,患者特征將更加復雜。
2
CCS/CCD 患者因臨床特征不同,導致缺血和出血風險不同
此前 REACH 研究顯示,腎功能損害、糖尿病、充血性心衰、多血管床疾病等多種臨床合並癥會增加冠心病患者殘余的 MACE 風險。
後續 PRECISE-DAPT 協作組研究對 8 項多中心隨機對照研究進行患者個體水平的匯總分析,共包括 14963 例 DAPT 治療的冠脈支架術後患者,中位隨訪 552 天,218 例患者發生院外 TIMI 大或小出血,采用多因素 Cox 回歸分析評估 TIMI 大或小出血的影響因素,結果發現年齡(每增加 10 歲)、既往出血、基線 Hb(每降低 1 g/dL)、肌酐清除率(每增加 10 mL/min)等多種因素與 DAPT 治療 TIMI 出血風險相關。
3
循證研究表明,對於不同臨床特征(如不同缺血及出血風險)的患者,不同抗栓方案的獲益及風險也不同
(1)高出血風險 PCI 術後 CAD 患者抗栓方案的探索
一項薈萃分析納入 11 項比較不同 DAPT(≤ 3 個月 vs. ≥ 6 個月)的隨機對照研究,共包括 9006 例高出血風險的 PCI 術後患者,主要安全性和療效復合終點為 PCI 術後 12 個月大出血和臨床相關非大出血(MCRB)及 MACE 發生率。結果顯示,PCI 術後 DAPT ≤ 3 個月與 ≥ 6 個月相比,顯著減少出血(MCRB 降低 24%,大出血降低 20%)及 CV 死亡(降低 21%),且不增加缺血事件。
(2)高缺血風險慢性 CAD 患者抗栓方案的探索
雙鍊結抗栓或延長 DAPT 可降低高缺血風險慢性 CAD 患者的缺血風險,但增加出血風險。
表 4:相關 RCT 研究及結果
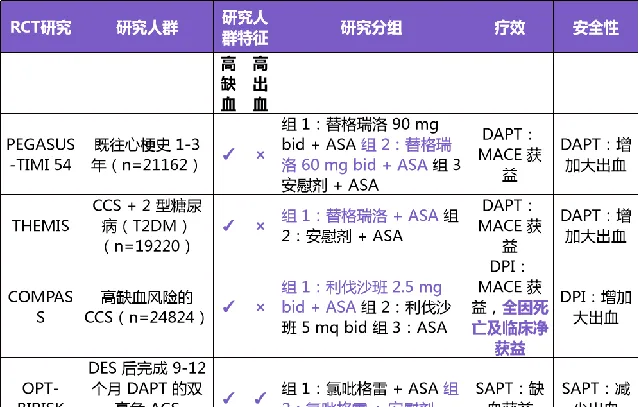
其中,雙鍊結抗栓的理論依據為:冠脈多支病變、糖尿病及PAD可促進血小板啟用且使凝血酶增加,雙鍊結抗栓則能夠抑制血小板啟用及凝血酶生成。
三、
臨床實踐如何緊貼 CAD 抗栓策略的變化趨勢?
1
CAD 患者抗栓治療前應評估缺血和出血風險
(1)CCS/CCD 患者高缺血風險評估
► ① 多血管疾病
既往心肌梗死史
既往復雜冠狀動脈 PCI 史(復雜冠脈 PCI 指左主幹 PCI、分叉病變 PCI、多支血管 PCI、≥ 3 個支架、慢性完全閉塞病變 PCI 或支架總長度 > 60 mm)
多支冠狀動脈病變
單支多節段冠狀動脈病變
糖尿病
eGFR < 60 mL/min/1.73 m 2微量或大量白蛋白尿
心力衰竭
(2)CCS/CCD 患者高出血風險評估
存在至少 1 項下列風險因素即定義為「高出血風險」:
► ① 年齡因素
年齡 ≥ 75 歲且合並下列至少 1 項出血危險素:
eGFR<60 mL/min/1.73 m長期使用非類固醇消炎藥或類固醇
中重度卒中
► ③ 器官因素
嚴重肝病
6 個月內的中重度卒中
腦血管畸形
2
CAD 患者如何制定個體化抗栓方案?
抗栓的目的首先是降低缺血事件,同時平衡出血風險。
(1)低缺血和/或高出血風險的 CCS/CCD 患者:指南一致推薦 SAPT
► ① 2023 AHA/ACC 慢性冠心病指南:
對於非高缺血(無既往心梗史、PCI ≤ 6 個月或其他高缺血風險特征)風險或高出血風險的 CCD 患者,推薦 SAPT 以降低 ASCVD 事件(1,A);
對於無近期 ACS 或 PCI 相關 DAPT 適應證的 CCD 患者,不推薦在阿司匹林基礎上加用氯吡格雷以降低 MACE 風險(3,A)。
► ② 2023 ESC CAD 抗栓共識
對於既往心梗史 > 12 個月、行 CABG 或單純藥物治療的 CCS 患者,如為高出血風險,推薦 SAPT;
對於行 PCI 的 CCS 患者,如為高出血風險,推薦 1 個月 DAPT 之後采用SAPT 治療。
► ③ 2020 年亞太高危 CCS 抗栓共識
對於低缺血風險或高出血風險的亞洲 CCS 患者,推薦單一抗血小板治療(SAPT:阿司匹林或氯吡格雷),而不推薦 DAPT(證據水平:高;一致水平:96.0%同意)
(2)高缺血且無高出血風險的 CCS/CCD 患者:指南推薦根據患者臨床情況選擇 DPI 或 DAPT
3
CAD 患者完成強制性 DAPT 後的抗栓流程
基於當前指南,CAD 患者在完成必要的 DAPT 療程後的抗栓方案的選擇,個體化是非常重要的。不符合高血栓風險的患者選擇 SAPT,符合高血栓風險的患者則應根據既往缺血性卒中、心梗等情況進行個體化的方案選擇(圖 2)。
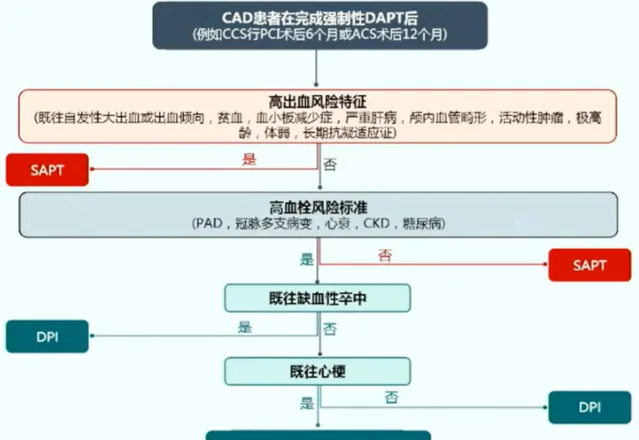
圖 2:CAD 患者完成強制性 DAPT 後的抗栓流程
小結
CAD 個體化抗栓策略(包括現有指南推薦抗栓治療方案)的選擇較為復雜(圖3),抗栓前要個體化評估患者的缺血和出血風險,並根據缺血、出血風險來個體化制定患者的抗栓治療方案,才能最終讓患者從抗栓治療中獲益。
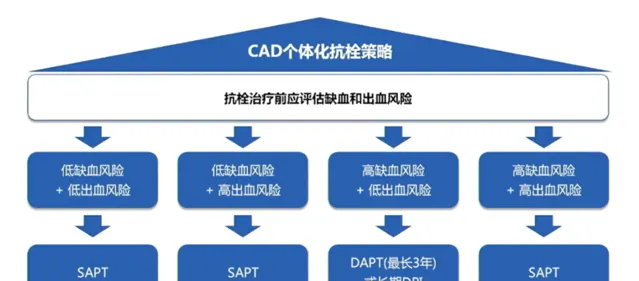
圖 3:CAD 個體化抗栓策略
稽核專家

錢菊英 教授
二級教授,主任醫師,博士生導師
復旦大學附屬中山醫院副院長,心內科副主任
國家放射與治療臨床醫學研究中心執行主任
上海心血管病臨床醫學中心副主任
上海放射與治療臨床醫學研究中心負責人
中華醫學會心血管病學分會常委
中國醫促會心血管病分會副主任委員
中國醫促會心血管健康醫學分會副主任委員
中國女醫師協會心臟與血管專委會副主任委員
上海醫學會心血管病分會主任委員
上海醫師協會心血管內科醫師分會副會長
上海醫師協會內科醫師分會副會長
歐洲心臟病學會 Fellow(FESC)
美國心臟病學院 Fellow(FACC)
亞太介入心臟病學會 Fellow(FAPSIC)
2023 年獲評「全國巾幗建功標兵」
【上海醫學】雜誌副主編
【中華心血管病雜誌】(網路版)副主編
▲上下滑動檢視▼
策劃制作
策劃:cc
題圖來源:丁香園創意團隊
整理:火日立











