肝硬化給患者帶來了相當大的負擔,患者從代償期進展到失代償期時會出現肝功能嚴重受損、門靜脈高壓(portal hypertension,PHT)或其他並行癥。腹水是失代償期肝硬化的常見並行癥,患者預後差、死亡率稿。近年來,肝硬化患者腹水的治療取得了進展,本文總結了與肝硬化腹水的藥物治療方案,以供臨床醫生參考。
一
肝硬化腹水的發病機制及治療靶點
肝硬化肝腹水是由多種因素相互作用引起的,包括肝功能受損、PHT、血管功能障礙和全身炎癥等。治療選擇包括利尿劑、β受體阻滯劑、白蛋白輸註、腹腔穿刺術、經頸靜脈肝內門體分流術(transjugular intrahepatic portosystemic shunt,TIPS)、自動低流量腹水泵(alfapump系統)等(圖1)。
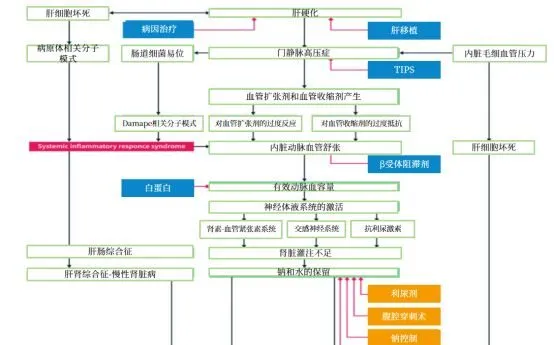
圖1 肝硬化腹水的發病機制及治療靶點,能夠改變疾病行程的治療幹預措施以綠色表示,不能改變病程的治療幹預措施以橙色表示。
二
肝硬化腹水藥物治療
1. 利尿劑
單純控制鈉的攝入只能改善患者10%的腹水,因此臨床常聯合使用利尿劑進行治療。盡管利尿劑的使用不能顯著提高患者的生存率,但仍然是針對腹水的一線治療方法。目前的指南建議患者首次出現中度腹水時,螺內酯的起始劑量為100mg/天。對於慢性或復發性腹水災者,建議每日使用螺內酯100mg、呋塞米40mg聯合治療。根據患者的治療反應,可以考慮每72小時逐步增加劑量,直至增加到螺內酯400mg/天和呋塞米120mg/天。
2. 腹腔穿刺術和白蛋白輸註
腹腔穿刺術是診斷和治療肝硬化腹水的重要方法,腹水蛋白和血清腹水白蛋白梯度(serum ascites albumin gradient,SAAG)是確定腹水病因的重要工具。通常,低腹水蛋白(<2.5g/dL)伴SAAG升高(>1.1g/dL)表明患者有肝硬化腹水,低腹水蛋白(<1.5 g/dL)預示發生自發性細菌性腹膜炎的風險較高。對於嚴重腹水或頑固性腹水(refractory ascites,RA),腹腔穿刺術(large volume paracentesis,LVP)是減少腹水量和緩解癥狀的一線療法。
與利尿劑相比,LVP對於消除緊張性腹水更有效,並且並行癥發生率較低。對於需要頻繁LVP且不適合TIPS或肝移植的患者,可選擇植入留置腹膜導管。建議LVP後進行血漿擴容,以降低腹腔穿刺後迴圈功能障礙的風險。當LVP去除超過5L腹水時,建議輸註白蛋白以擴大血漿容量。
3. β受體阻滯劑
非選擇性β受體阻滯劑(普萘洛爾或卡維地洛)可抵消肝硬化患者的內臟血管舒張。建議對肝硬化伴PHT患者使用卡維地洛,該類患者PHT的定義是門體梯度≥10 mmHg或結合使用肝臟硬度和血小板計數,當肝臟硬度>25kPa,或當肝臟硬度在20-25kPa之間且血小板計數<150g/L,或當肝臟硬度在15-20kPa之間,血小板計數<110g/L時,可以使用卡維地洛,無需透過上消化道內鏡檢查篩查食管或胃靜脈曲張。
4. TIPS
肝硬化患者放置TIPS的目的是降低門靜脈壓力和相關並行癥。大量數據表明TIPS不僅可以改善患者腹水,還可以降低患者死亡率。圖2總結了TIPS適應癥。
圖2 TIPS的適應癥
5. Alfapump系統
Alfapump使用自動化泵,可以將腹水從腹膜腔引入到膀胱。自動化低流量腹水泵可以在早期改善患者生活質素,然而一些安全性問題限制了該器材在臨床實踐中的使用。值得註意的是,插入低流量腹水泵後血清肌酐平均增加23μmol/L,30%的患者可發生急性腎損傷,20%–27%的患者出現其他嚴重副作用,如尿路感染和細菌性腹膜炎。考慮到這些數據,對於既往存在腎功能障礙的患者或伴隨尿路感染或細菌性腹膜炎的患者,不建議考慮插入低流量腹水泵。
總結
總的來說,肝硬化腹水是失代償性肝硬化的主要並行癥,長期使用白蛋白、β受體阻滯劑和TIPS置入可改善患者生存、減少腹水。但腹水治療領域仍然存在懸而未決的問題,仍需高質素的臨床試驗來確定患者管理的最佳策略。
參考文獻:
Lan T, Chen M, Tang C, Deltenre P. Recent developments in the management of ascites in cirrhosis. United European Gastroenterol J. 2024 Feb 10.











