一切關節病不治療都可能導致殘疾,這不是一句危言聳聽的話,這是千千萬萬關節病患者用慘痛經歷總結出來的結果。在關節病中,類風濕關節炎的致殘率是首屈一指的,如果類風濕不治療,不僅會導致殘疾,還會很快導致殘疾!
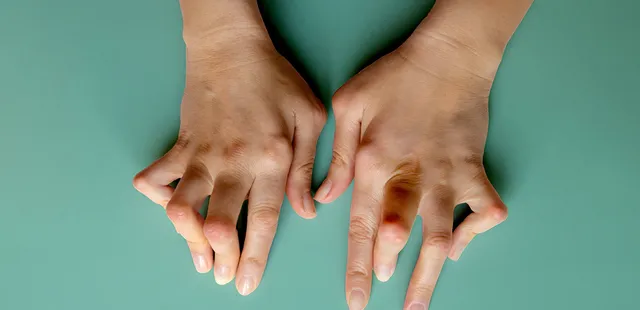
在長病程的類風濕關節炎患者中關節變形十分普遍
(一)類風濕關節炎破壞關節迅速、致殘率高,但患者延誤治療卻十分常見!
類風濕關節炎是一種自身免疫性疾病,它是自身免疫系統異常,錯誤攻擊滑膜組織導致滑膜炎癥、滑膜增生、軟骨及骨破壞等關節病變的一種病。慢性滑膜炎是類風濕關節炎的主要特征,危害關節的癥狀包括關節晨僵、關節疼痛、關節腫脹、關節變形等。
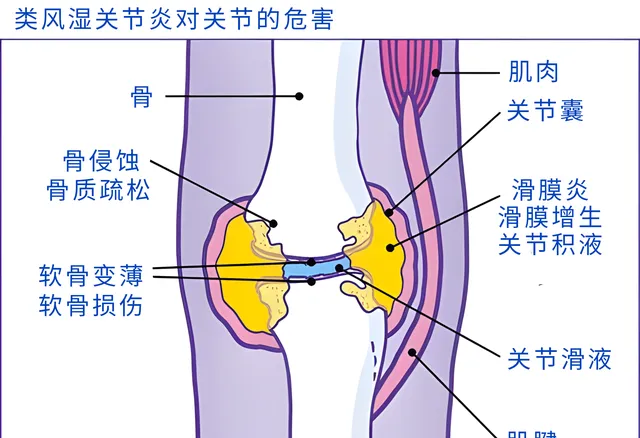
類風濕關節炎對關節的常見危害
類風濕關節炎最常見的重大危害是關節變形,主要發生在四肢的小關節——手指關節和腳趾關節。
免疫系統攻擊滑膜時,導致滑膜出現慢性炎癥,炎癥會導致滑膜異常增生,形成絨毛樣突起的「血管翳」,血管翳會突向關節腔內或侵入到軟骨和軟骨下的骨質,對關節具有極強的破壞性。此外,滑膜炎癥可影響軟骨代謝和骨代謝,導致軟骨變薄和局部骨質疏松。滑膜炎癥還可影響關節周圍韌帶、肌肉、肌腱等軟組織的健康,導致關節穩定性大幅下降。
綜合以上多個方面的影響,類風濕關節炎破壞關節非常迅速,不及時幹預,可以在很短的時間內導致關節出現脫位、強直等畸形,外在表現就是各種關節變形。
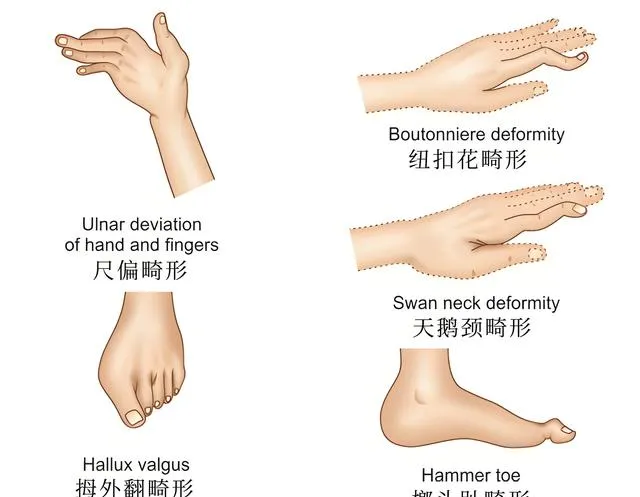
類風濕關節炎導致的常見的關節變形
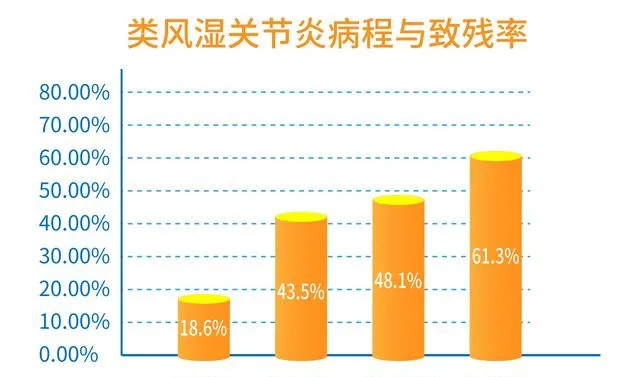
用一組數據告訴你類風濕破壞關節有多快 :
更可怕的是,類風濕關節炎造成的關節破壞一旦發生基本不可逆 ,有些患者起病兩三年內就出現了關節變形,而這個變形將伴隨終身!

類風濕關節炎造成的關節變形基本不可逆轉
但就是這樣一種危害巨大、形勢嚴峻的疾病,誤診誤治的情況卻十分普遍!
許多類風濕關節炎患者在關節癥狀剛發生時,會認為是勞累導致的,覺得休息休息就會好,如果不好,就吃點止痛藥,這種延誤短則幾月長則數年,甚至有患者關節變形了才第一次規範就醫。大部份類風濕關節炎患者第一次就醫,並不在風濕免疫科,而是在其他科室。在治療上,規範使用抗風濕藥的患者占比少,濫用非甾體抗炎藥、糖皮質激素和民間偏方治療的患者占比高。
關於類風濕的誤診誤治,【中國類風濕關節炎發展報告2020】有這樣幾組數據:
綜合以上因素,中國類風濕關節炎疾病緩解率非常低,橫斷面的疾病緩解率僅為4.27% ,遠低於已開發國家20%左右的緩解率。中國類風濕關節炎的致殘率非常高,5年致殘率高達43.48% 。
誤診誤治是中國類風濕關節炎緩解率低、致殘率高的主要原因
如何避免類風濕關節炎的誤診誤治? 在這裏我簡單總結8點:
(二)類風濕關節炎早期易誤診,正確診斷才能早治療及預防殘疾!
避免類風濕關節炎的關鍵,其實就是10個字——早診斷、早治療、規範治療 !
前文我們講了誤診誤治對類風濕關節炎的影響,重點就講了「早」字,及早治療,及早把疾病的發展控制住,就越有可能避免關節變形和殘疾,晚期做手術的可能性也更小。
但是,早期的類風濕關節炎,癥狀往往不明顯,容易與其他關節病混淆,又該如何鑒別診斷呢?先來看下類風濕關節炎早期的定義。2003年歐洲抗風濕病聯盟提出了早期類風濕關節炎(RA)的概念:
這個早期的定義很明顯與前文提到的類風濕治療視窗期是不吻合的,在2015年,美國風濕病學會釋出的RA治療指南,對早期RA的定義做了更新,將早期RA定義為病程<6個月 。
所以,起病的6個月內可以看做類風濕治療的最佳時期,不要晚於1年才治療,這就是早治療的標準。
最好在類風濕關節炎起病的6個月內接受治療
類風濕關節炎是一種先天因素與後天因素相結合引發的疾病,有學者提出了新的類風濕關節炎分期,第一個時期就是基因危險期 ,但有基因不等於一定會發病,還需要後天環境危險因素的刺激,第二個時期就是環境危險因素期 ,之後還有RA相關系統性自身免疫期 ,無關節炎癥狀期 ,未分化關節炎期 ,最後才是RA期 。
這裏面尤其要關註的是未分化關節炎期,這個時期的患者,出現了關節疼痛不適等癥狀,但癥狀的特異性不強,生化指標也不明顯,根據類風濕關節炎的確診標準,無法診斷為類風濕關節炎。比如有些患者,出現了手指關節疼痛,但類風濕因子、抗CCP等確正常,一時半會無法確診為類風濕或其他疾病。
診斷類風濕關節炎,除了查體,還要關註兩個抗體指標,類風濕因子(RF)與抗CCP抗體,如果關節痛伴隨這兩個指標陽性,那麽很有可能就是類風濕關節炎。
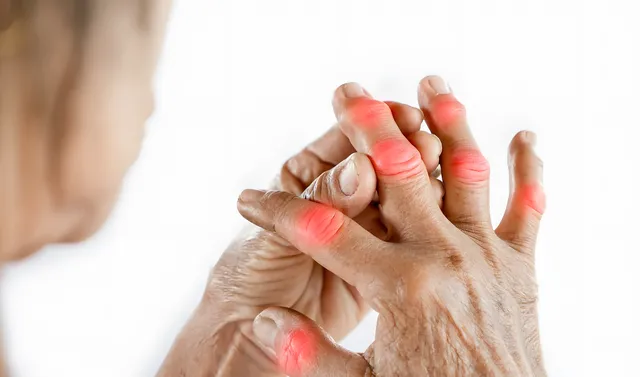
關節痛+RF陽性+抗CCP抗體陽性≈類風濕關節炎
此外,在影像學檢查上,X片對早期類風濕關節炎的診斷敏感性較差,常有組織重疊影,不利於發現早期病變,有必要透過肌骨超聲和MRI(核磁共振)來發現滑膜充血、滲出、增生及血管翳形成等病變,幫助早診斷類風濕關節炎。
關於類風濕關節炎的規範治療,已經講了要重視DMARDs(抗風濕藥)治療,具體如何用藥呢?目前,甲氨蝶呤是國內外類風濕診療指南一致推薦的首選藥 。【2018中國類風濕關節炎診療指南】 關於類風濕治療有這樣兩個意見:
▷推薦意見6:RA 患者一經確診,應盡早開始傳統合成DMARDs 治療。推薦首選甲氨蝶呤單用(1A)。存在甲氨蝶呤禁忌時,考慮單用來氟米特或柳氮磺吡啶(1B)
▷推薦意見7:單一傳統合成DMARDs 治療未達標時,建議聯合另一種或兩種傳統合成DMARDs 進行治療(2B);或一種傳統合成DMARDs 聯合一種生物制劑DMARDs 進行治療(2B);或一種傳統合成DMARDs 聯合一種靶向合成DMARDs 進行治療(2B)
▷推薦意見8:中/高疾病活動度的RA 患者建議傳統合成DMARDs 聯合糖皮質激素治療以快速控制癥狀(2B)。治療過程中應密切監測不良反應。不推薦單用或長期大劑量使用糖皮質激素(1A)
從中可見,甲氨蝶呤、來氟米特、柳氮磺吡啶等傳統合成抗風濕藥(DMARDs)是治療類風濕的一線用藥,生物制劑(bDMARDs)與靶向合成抗風濕藥(tsDMARDs)為二線用藥。再補充一下,非甾體抗炎藥和糖皮質激素並非類風濕關節炎常規用藥。
類風濕關節炎疾病診治質控標準及用藥規範
(三)不要為了省錢就不看病,拖到類風濕晚期花費更大!
最後,給類風濕關節炎患者朋友說幾句肺腑之言。
很多類風濕患者,在疾病的早期並不重視,總覺得自己能拖一拖,拖一拖病情就好轉了,然而類風濕關節炎不是一個可以僥幸的疾病,你是絕對不能指望它自己能好的。還有很多患者,擔心治病的花費大,或者忙於生計,一直不願意去規範治療,不知不覺病情就越拖越重!
類風濕關節炎是一個延綿難治的疾病,患者要做好終身治療的準備,疾病的花費是要考慮的,但我想說,從整個病程來講,越早規範治療越早把病情控制住,花費越小 。目前治療類風濕關節炎的首選藥是傳統合成抗風濕藥,如甲氨蝶呤、來氟米特等,這些藥其實不是特別貴,只不過,患上類風濕關節炎後患者肯定不能像沒得病時那樣勞動和工作,對家庭的貢獻和收入勢必會受到影響。但這可以得到家人的理解和支持,沒有誰想得這樣一個病,得了病就要好好治療。
有類風濕千萬千萬千萬別拖!
類風濕關節炎真正給患者帶來巨大負擔,是病情失控,出現明顯的關節變形和關節功能障礙的時候,這時候,傳統的抗風濕藥效果不好,而生物制劑和靶向抗風濕藥,則要昂貴許多,有些患者還必須接受手術,手術的花費又要高出一截。而且,晚期患者可能生活無法自理,還必須有人照顧衣食住行……
所以,越早治療類風濕關節炎,給自己和家庭帶來的負擔越小 ,如果認為延誤治療是一種節約,那麽你會付出幾倍乃至幾十倍的代價!











