
急性呼吸窘迫症候群成人患者的最新管理方法
美國胸科學會官方臨床實踐指南
重癥行者轉譯組 梁艷 譯
蒼南縣人民醫院重癥醫學科

摘要
背景:本文更新了之前釋出的【急性呼吸窘迫症候群(ARDS)患者管理臨床實踐指南】,納入了有關使用皮質類固醇、靜脈-靜脈體外膜氧合(V-V ECMO)、神經肌肉阻滯劑和呼氣末正壓(PEEP)的新證據。
方法:我們總結了與四個問題(即:P患者、I幹預、C對照和O結局)有關的證據。一個在 ARDS 方面富有專業知識的多學科小組采用建議分級、評估、發展和評價框架來制定臨床推薦意見。
結果:我們建議:1) 對 ARDS 患者使用皮質類固醇(條件推薦,中度證據確定性);2) 對部份重度 ARDS 患者使用V-V ECMO(條件推薦,低證據確定性);3) 對早期重度 ARDS 患者使用神經肌肉阻滯劑(條件推薦,低證據確定性);4) 對中度至重度 ARDS 患者使用較高的 PEEP 而非較低的 PEEP(條件推薦,低至中度證據確定性)、 4)對於中度-重度 ARDS 患者,在不進行肺復張操作的情況下,采用較高的 PEEP,而不是較低的 PEEP(條件推薦,低度-中度證據確定性);5)我們建議不要對中度-重度 ARDS 患者使用長時間的肺復張操作(強烈推薦,中度證據確定性)。
結論:我們為 ARDS 的治療提供了最新的循證建議。在從亟需的臨床試驗中獲得更多證據的同時,臨床決策和這些建議的實施也應考慮到患者和疾病的個體特征。
關鍵詞:急性呼吸窘迫症候群;皮質類固醇;體外膜肺氧合;神經肌肉阻滯;呼氣末正壓
概述
本指南對急性呼吸窘迫症候群(ARDS)患者的管理建議進行了更新和補充(圖 1)。本指南的新建議包括:
✮ 我們建議對 ARDS 患者使用皮質類固醇(條件推薦,中度證據確定性)。
✮ 我們建議在篩查選定的嚴重 ARDS 患者中使用VV-ECMO(條件推薦,證據確定性低)。
✮ 我們建議對早期重癥 ARDS 患者使用神經肌肉阻滯劑(條件推薦,證據確定性低)。
✮ 關於呼氣末正壓(PEEP),有如下建議:
◎ 我們建議,在中度-重度 ARDS 患者中,在不進 行肺復張操作 (LRM) 的情況下使用較高的 PEEP,而不是較低的 PEEP(條件推薦,低度-中度證據確定性)。
◎ 對於中度-重度 ARDS患者,我們建議不要進行長時間肺復張(LRM)(強烈建議,中等證據確定性)。
2017 年指南中的建議仍然保留的有:
✮ 對於ARDS患者,我們建議使用如下機械通氣策略:限制潮氣量(4-8ml/kg預測體重)和吸氣壓力(平台壓為 30 cmpO)(強烈建議,中度證據確定性)。
✮ 對於重度ARDS患者,我們建議每天俯臥位大於12 小時(強烈建議,中度證據確定性)。
✮ 對於中度或重度 ARDS 患者,我們建議不要常規使用高頻振蕩通氣(強烈建議,高度證據確定性)。
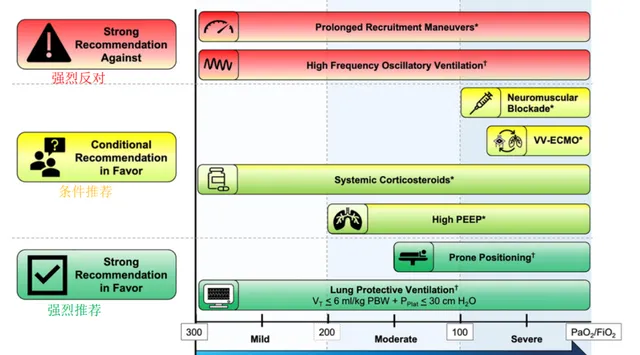
圖1. 美國胸科學會目前的急性呼吸窘迫症候群管理指南。*當前指南中的新建議或更新建議。†2017年指南中涉及的建議。ARDS=急性呼吸窘迫症候群;FiO2=吸入氧分壓;PaO2=氧分壓;PBW=預測體重;PEEP=呼氣末正壓;Pplat=平台壓;VT=潮氣量;VV-ECMO=靜脈-靜脈體外膜肺氧合。

針對具體治療問題的推薦建議
問題 1: ARDS 患者是否應接受全身皮質類固醇治療?
推薦建議: 我們建議對 ARDS 患者使用皮質類固醇(條件推薦,中度證據確定性)。
背景.
皮質類固醇是一種抗炎藥物,可抑制ARDS中促炎介質的合成。這些藥物廣泛用於 ARDS 患者,專門用於治療 ARDS 以及膿毒性休克或肺炎等並行癥。最近,研究發現皮質類固醇可降低 COVID-19 相關急性低氧性呼吸衰竭和嚴重社群獲得性肺炎的死亡率。2017 年指南未涉及皮質類固醇。從那時起,幾項評估皮質類固醇對ARDS患者影響的多中心RCT研究相繼發表,促使該指南推薦使用皮質類固醇。
證據總結.
有19項RCT研究對皮質類固醇進行了評估,其中包括2,790名患者。匯總分析表明,皮質類固醇可能會降低死亡率(n=17 項研究;RR,0.84;95% CI,0.73-0.96;中等證據確定性),並可能縮短機械通氣時間(n=9 項研究;平均差(MD),減少4天;95% CI,-5.5至-2.5;低證據確定性)和住院時間(n=4 項研究;MD,縮短8天;95% CI,-13至-3;低確定性),盡管對ICU住院時間的影響尚不確定(n = 4 項研究;MD,縮短 0.8 天;95% CI,-4.1至+5.7;證據確定性很低)。關於安全性結果,皮質類固醇可能會增加嚴重高血糖的風險(n=6 項研究;RR,1.11;95% CI,1.01-1.23;中等確定性),可能會增加胃腸道出血的風險(n=5 項研究;RR,1. 20;95% CI,0.43-3.34;低確定性)(,對神經肌肉無力的影響不確定(2 項研究;RR,0.85;95% CI,0.62-1.18;極低確定性)。
理由和實施方面的考慮
雖然匯總分析表明死亡率獲益的證據具有中等確定性,但多個註意事項促使我們做了條件推薦的建議。在針對 ARDS 患者的臨床試驗中,皮質類固醇的劑量、使用時機和持續時間存在很大差異,導致最佳治療方案的不確定性。有關皮質類固醇短期和長期不良反應的數據也很有限;感染性並行癥無法進行系統評估,其他安全性結果的證據確定性較低或很低。此外,以往對皮質類固醇各種適應癥使用情況的評估研究表明,即使短期使用,也有可能造成危害。
在實施過程中需要考慮幾個因素(圖 2)。皮質類固醇供應廣泛、成本低廉且易於獲得。因此,它們有可能使大量患者受益。關於皮質類固醇的劑量和給藥,雖然專家小組不便就特定藥物和療程提出建議,但有一些註意事項可能有助於指導臨床醫生選擇治療方案。一些表現為 ARDS 的病癥(如重癥社群獲得性肺炎、愛滋病病毒感染者的肺孢子菌肺炎)可從皮質類固醇中獲益,其治療方案已在大型 RCT 中進行了定義和評估。對於其他 ARDS 病因,可以根據患者對類固醇副作用的風險特征,合理選擇臨床試驗中使用的幾種治療方案中的任何一種(線上補充資料表 E10)。盡管臨床試驗中皮質類固醇的治療時間長短不一,但所納入的許多研究都在拔管時停止使用皮質類固醇。此外,雖然治療的最佳時機尚不明確,但必須註意的是,在 ARDS 發病後 2 周開始皮質類固醇治療可能會造成傷害。此外,在使用皮質類固醇的同時,還應密切監測其不良反應,尤其是在可能受到傷害的風險較高的患者群體中,如免疫力低下、患有代謝症候群或生活在結核病和寄生蟲病等感染流行地區的患者。最後,盡管這一建議是基於針對插管 ARDS 患者的試驗證據提出的,並且特別適用於這一群體,但皮質類固醇也已證明對某些非插管 ARDS 患者群體有益。對於未插管的患者,如果其 ARDS 病因已知可從皮質類固醇治療中獲益(如:COVID-19、重癥社群獲得性肺炎),則應使用皮質類固醇。類固醇在其他病因導致的非插管 ARDS 患者中的作用仍不確定。

圖 2. 使用皮質類固醇、V-V ECMO、神經肌肉阻斷劑和呼氣末正壓的註意事項和實際考慮因素。
不確定性和研究重點
有關皮質類固醇的幾個問題仍未得到解答。最佳的皮質類固醇治療方案仍是未知數;需要進一步研究以確定適當的配方、劑量、時間和療程,從而更好地指導臨床治療。還需要更多的縱向數據,以更好地了解皮質類固醇的不良後果。最後,根據 ARDS 的病因、嚴重程度、患者特征或其他因素,皮質類固醇對不同亞群患者的影響可能各不相同。了解皮質類固醇對潛在易感患者的影響尤為重要,例如那些疊加感染風險增加的患者(如免疫力低下的患者)和代謝並行癥患者(如糖尿病患者)。兩項評估皮質類固醇對 ARDS 預後影響的大型多中心 RCT 試驗即將展開--糖皮質激素治療成人急性呼吸窘迫症候群(GuARDS)和皮質類固醇早期和擴充套件治療(CORT-E2)。這些試驗可能有助於回答有關 ARDS 亞組中不同治療效果的問題,並加強有關 ARDS 總體使用皮質類固醇的證據的確定性。
問題 2: ARDS 患者是否應該接受 VV-ECMO?
推薦建議: 我們建議在篩查選定的重度 ARDS 患者中使用 VV-ECMO(條件推薦,證據確定性較低)。
背景.
VV-ECMO 透過將血液從靜脈系統引出,使其透過瓦斯交換裝置,然後再返回靜脈系統,促進 ARDS 患者的氧合和二氧化碳排出。這是一種有創性的資源密集型技術,可在專門的中心使用,成本高昂,需要大量的人力資源。在過去幾年中,VV-ECMO 的使用大幅增加,2009 年 pN1 流感大流行後以及隨後的 COVID-19 流感大流行期間,VV-ECMO 的使用顯著增加。2017 年 ATS 指南涉及 ARDS 患者的 VV-ECMO,但發現證據不足,無法推薦使用或反對使用。此後,一項評估早期啟動 VV-ECMO 對重度 ARDS 患者影響的多中心 RCT 結果發表,促使我們更新了建議。
證據總結.
有兩項研究對 VV-ECMO 進行了評估,其中包括 429 名患者。在第一項試驗中,180 名患者被隨機分配接受常規 ARDS 治療或轉診考慮使用 VV-ECMO,隨訪時間為 6 個月;對照組未強制要求采用特定的治療方案。在第二項試驗中,249 名患者被隨機分配到 VV-ECMO 或常規治療方案中,並接受了 60 天的隨訪。對照組對呼吸機管理進行了規範,並鼓勵使用神經肌肉阻滯和俯臥位。匯總分析表明,VV-ECMO可能降低了最近一次隨訪的死亡率(RR,0.76;95% CI,0.60-0.95;中等確定性),並可能增加了無呼吸機天數(MD,增加8天;95% CI,2-15;中等確定性)、無血管升壓藥天數(MD,增加8天;95% CI,3-13;中等確定性)和無腎臟替代治療天數(MD,增加7天;95% CI,2-13;中等確定性)。關於安全性結果,VV-ECMO可能會增加出血風險(RR,1.64;95% CI,1.17-2.31;中等確定性),但對氣胸風險幾乎沒有影響(RR,1.13;95% CI,0.61-2.12;低確定性),對中風風險的影響不確定(RR,0.38;95% CI,0.10-1.39;極低確定性)。
理由和實施方面的考慮.
盡管匯總分析表明 ECMO 有益,而且死亡率和器官支持天數減少的證據具有中等確定性,但仍有多種因素促使我們提出條件推薦的建議,包括現有數據的局限性和實際問題。CESAR(常規通氣支持與體外膜肺氧合治療嚴重成人呼吸衰竭)試驗存在一些局限性,包括對照組缺乏標準化的呼吸機管理,以及大量隨機接受 VV-ECMO 的患者未接受幹預。此外,CESAR 試驗是在將俯臥位作為指南推薦的輔助療法之前進行的,因此在該試驗中俯臥位的使用受到了限制。由於這些原因,證據的確定性因間接性而從中度降為低度。此外,在中心經驗、ECMO 前治療和結果方面也存在相當大的差異,因此這兩項在高容量、專家級 ECMO 中心進行的試驗所獲得的數據在現實世界中的可推廣性存在不確定性。
由於 VV-ECMO 是一種資源密集型的支持手段,因此在實施時需要考慮幾個因素(圖 2)。首先,在考慮使用 VV-ECMO 之前,應先使用針對 ARDS 推薦的有創性較小的方法,如肺保護性通氣、更高的 PEEP、神經肌肉阻滯和俯臥位,因為使用這些方法可以避免治療升級。此外,應仔細考慮 VV-ECMO 的選擇標準,並將重點放在最大限度地滿足最有可能受益於 VV-ECMO 的患者的需求,特別是那些呼吸衰竭病因可逆、盡管接受了最佳常規治療但仍存在非常嚴重的低氧血癥(PaO2 /FIO2 比率為 80 mm Hg)或高碳酸血癥(pH 為 7.25,PaCO2 >60 mm Hg)、ARDS 病程較早(7 d)且治療無效的風險因素較少的患者。對於符合這些標準,但在沒有 ECMO 能力的醫療機構就診的患者,在可行的情況下應考慮轉入 ECMO 中心。然而,必須註意的是,現實世界中患者的選擇標準和進入 ECMO 中心的機會各不相同,這種差異可能會對醫療公平產生嚴重影響。事實上,有報道稱,基於保險狀況、收入和性別的患者選擇存在差異。最後,不同中心和醫療系統在可行性、成本效益和可接受性方面可能存在很大差異。由於 VV-ECMO 在人員、裝置和成本方面的資源密集性,它有可能從其他機構需求中轉移資源,這一點應由已建立的 ECMO 中心、考慮實施新 ECMO 的中心和政策制定者加以考慮。此外,機構病例數量越多,結局越好。因此,ECMO 應在高容量、專門的中心提供,並應盡可能在區域一級組織 ECMO 計劃,以提供最安全、最有效的治療。
不確定性和研究重點.
有幾個不確定的領域值得進一步研究。人們對 ECMO 存活者的長期預後知之甚少。現有研究的匯總數據表明,與接受傳統機械通氣治療的患者相比,ECMO 存活者的健康相關生活品質可能會有更大程度的下降,但這些研究結果受到樣本量小、結局指標和隨訪時間存在顯著異質性的限制。了解存活率的提高是否會導致殘疾的潛在增加至關重要,因為這可能會對患者的偏好、成本效益和 ECMO 的總體效用產生影響。此外,有關接受 ECMO 患者的適當支持措施(如早期活動和呼吸機管理)的數據有限。還需要進一步研究,以了解這些方面的治療方法是否應不同於用於傳統機械通氣治療患者的方法。最後,還需要開展更多研究,以探討 ECMO 在不同環境和醫療系統中對資源分配的影響。
問題 3 :ARDS 患者是否應接受神經肌肉阻滯治療?
推薦建議: 我們建議對早期重癥 ARDS 患者使用神經肌肉阻滯劑(條件推薦,確定性較低)。
背景.
NMBAs 是 ARDS 患者常用的輔助療法。其獲益機制尚不清楚,但很可能是透過減少患者與呼吸機之間的不同步來減輕呼吸機誘發的肺損傷,同時減少耗氧量、炎癥和肺泡液。2017 年指南未涉及 NMBAs。從那時起,越來越多的使用和不斷發展的證據促使委員會在新指南中對 NMBAs 進行評估。
證據總結.
有 7 項研究對 NMBAs 進行了評估,其中包括 1,598 名患者。匯總分析表明,與未接受 NMBAs 治療的患者相比,NMBAs 可降低中度-重度 ARDS 患者的死亡率(RR,0.74;95% CI,0.56-0.98;低確定性)。然而,由於存在不一致性和個別研究的偏倚風險,因此證據的確定性較低。亞組分析顯示,與深度鎮靜相比,接受 NMBAs 治療的患者死亡率有所降低(3 項研究,431 名患者;RR,0.72;95% CI,0.58-0.91),而在將 NMBAs 與輕度鎮靜進行比較的單項 RCT(RR,0.99;95% CI,0.86-1.15)中未發現這種效果。此外,NMBAs 的使用可能與氣壓傷發生率的降低有關(n= 4 項研究,1437 名患者;RR,0.55;95% CI,0.35-0.85;中等確定性),也可能與無呼吸機天數的增加有關(n= 5 項研究;MD,0. 89 d;95% CI,0.38 fewer - 2.18 more;低度確定性),但也可能增加了 ICU 獲得性虛弱的發生率(n= 4 項研究,885 名患者;RR,1.16;95% CI,0.98-1.37;中度確定性)。
理由和實施方面的考慮.
盡管將 NMBAs 與針對輕度鎮靜的策略進行比較的最大也是最新的一項 RCT 並未顯示出對死亡率的益處,但來自7項 RCT 的匯總數據顯示,死亡率可能會降低,無呼吸機天數也會增加,因此建議使用 NMBAs。盡管如此,有幾項關註導致了我們做出條件推薦的建議,在使用 NMBAs 之前需要考慮一些註意事項(圖 2)。首先,由於在不同的研究中使用了不同的鎮靜策略,證據的確定性因存在偏倚和不一致的風險而被降級。此外,只有在將 NMBAs 與深度鎮靜劑進行比較時,死亡率才會降低,而目前的【臨床實踐指南】建議使用較輕的鎮靜劑,而不是深度鎮靜劑。專家小組發現,NMBAs 所需的伴隨鎮靜劑的危害仍存在不確定性,並討論了將該建議限定為適用於已深度鎮靜但呼吸機不同步的患者。但是,由於無法確定實施該建議的不同步程度和鎮靜深度的明確閾值,因此放棄了這一方法。最後,有人擔心ICU獲得性虛弱的潛在風險會增加,而且缺乏有關長期結果的數據。
ARDS 嚴重程度和 NMBAs 治療時機也是有條件推薦的因素之一。盡管納入試驗的患者為中度-重度 ARDS 患者,但入選患者的基線 PaO2 /FIO2 比率接近 100 mm Hg。此外,納入的大多數患者都是在機械通氣的最初 48 小時內入選的。考慮到這些因素,專家組將此建議僅限於早期(ARDS 開始後 48 小時內)重度(PaO2 /FIO2 比值小於 100 mm Hg)ARDS;對於較晚開始或較輕的 ARDS,則無法提出建議。
實施過程中的其他註意事項包括藥物選擇和療程。盡管本指南並未推薦特定的 NMBAs,但順式阿曲庫銨在兩項最大的研究中得到了套用,並且可能具有多生物效應,包括減少炎癥細胞因子,這表明它可能是 ARDS 患者的首選 NMBAs。此外,雖然納入的研究主要采用持續輸註 NMBAs 的方式,但靜推劑給藥也可能適合某些患者。在持續時間方面,大多數研究患者的 NMBAs 用藥時間長達 48 小時,病情迅速好轉的患者可提前終止用藥;目前尚不清楚用藥時間過長是否會增加不良反應風險。考慮到這些因素,NMBAs 的適當使用策略可能是將其保留給已接受深度鎮靜的早期重度 ARDS 患者,或在輕度鎮靜時有證據表明呼吸機嚴重不同步並伴有臨床惡化,且無法透過調整呼吸機設定或鎮靜來緩解的患者。根據所納入的試驗,NMBAs 持續時間應盡可能限制在 48 小時以內。
不確定性和研究重點.
關於 NMBAs 在 ARDS 中的作用,有幾個問題尚未解決。雖然推測 NMBAs 的作用機制是透過降低呼吸機不同步來減少呼吸機誘發的肺損傷,但 NMBAs 是否對已經完全被動通氣的鎮靜患者也有益處仍是未知數。此外,還不清楚從被動呼吸到強力或不同步呼吸是否存在劑量反應關系。一定程度的自主呼吸對於防止膈肌萎縮可能很重要,而過多的呼吸努力可能會導致肺和橫膈膜損傷;因此,NMBAs 對患者的影響可能各不相同。進一步的研究工作還應側重於回答有關 NMBAs 藥物選擇的問題,以及啟動時機(即早期與晚期、達到標準後立即與穩定一段時間後)的影響。穩定一段時間後)、劑量(即部份阻斷與完全阻斷、間歇用藥與持續用藥)和持續時間的影響。最後,需要縱向數據來了解 NMBAs 對長期結果的影響。
問題 4: ARDS 患者在使用或不使用 LRM 的情況下,是否應該接受更高而不是更低的 PEEP?
推薦建議: 我們建議,對於中度-重度 ARDS 患者,在不進行肺復張操作的情況下,使用較高的 PEEP,而不是較低的 PEEP(條件推薦,中-低度確定性)。建議中度-重度 ARDS 患者不要使用長時間的肺復張操作PEEP >35 cm pO 持續大於60 秒)(強烈建議,中度確定性)。
背景.
較高的 PEEP 可促進肺泡復張,防止周期性開閉損傷,進而透過減少肺內分流來改善瓦斯交換,減輕肺部壓力。. 但是,PEEP 也會導致通氣肺過度膨脹,並透過增加右心室後負荷和減少靜脈回流損害血液動力學。利弊的凈平衡取決於每個患者的肺復張情況與過度膨脹的比例。2017 年的臨床實踐指南曾提出條件推薦建議,建議中度-重度 ARDS 患者使用較高或較低的 PEEP 以及肺復張操作。從那時起,已經發表了幾項評估各種 PEEP 策略的大型 RCT。其中一些研究還包括延長肺復張操作時間的聯合幹預措施,肺復張的定義是 PEEP 逐步增加以達到氣道壓力 >35 cm pO,持續時間 >60 秒。因此,將這些最新研究納入更新的建議非常重要。
證據總結.
該推薦建議基於兩項薈萃分析的證據。第一項是最近發表的一項網路薈萃分析,該分析采用貝葉斯分析框架,比較了不同 PEEP 策略的相對效果;共納入了 18 項研究性臨床試驗,4646 名中度-重度 ARDS 患者參與了分析。與較低的 PEEP 相比,不進行肺復張而采用較高的PEEP 可能會降低死亡率(n = 4 項試驗,1162 名患者;RR,0.77;95% 可信區間 [CrI],0.60-0.96;高度確定性),改善氧合(PaO2 /FIO2 比值升高 63. 7 mm Hg;95% CrI,51.5-75.9 mm Hg;高度確定性),並可能增加無呼吸機天數(MD,增加 1.3 d;95% CI,2.5天fewer - 4.3天more;低確定性)。對氣壓傷的影響尚不確定(RR,1.13;95% Crl,0.87-1.86;確定性極低)。與不進行肺復張而采用高 PEEP 相比,使用較高 PEEP 和延長肺復張時間可能會增加死亡率(RR,1.37;95% CrI,1.04-1.81;中等確定性),而使用較高 PEEP 和短暫肺復張操作或食道壓指導滴定 PEEP 的策略可能對死亡率沒有影響(RR,1.07;95% CrI,0.79-1.48;低確定性;RR,1.00;95% CrI,0.65-1.54;中等確定性)。
理由和實施方面的考慮.
盡管在中度-重度 ARDS 患者中,高 PEEP 始終與較低的死亡率相關,但由於所納入的 RCT 中高 PEEP 策略之間存在高度異質性,因此專家小組提出了條件推薦的建議。對於輕度 ARDS 患者,由於網路薈萃分析不包括這些患者,因此沒有足夠的數據就 PEEP 策略提出建議,但高 PEEP 與低 PEEP 相比似乎沒有益處,而且存在潛在的危害趨勢。關於延長肺復張操作時間,專家小組強烈建議不要將其與高 PEEP 策略結合使用,因為網路薈萃分析表明,可能由於嚴重的血流動力學不良影響,造成危害的後驗機率很高。雖然時間較短的肺復張操作可能更容易耐受,但我們不知道肺復張操作壓力或持續時間的安全上限,這可能因患者個體差異而異。最後,專家小組對短時間肺復張操作和使用食道壓監測來指導設定 PEEP 缺乏共識,因為這些策略的真實效果存在很大的不確定性。
對於中度-重度 ARDS 患者,合理的實施方法是采用上述薈萃分析所包含的研究實驗中先前實施的較高 PEEP 策略(圖 2)。已描述過的技術包括基於氧合的滴定(即使用 PEEP/FIO2 表)、增加 PEEP 至最大安全平台壓和滴定至最大順應性(線上補充資料中的表 E11)。所選策略應根據臨床醫生的專業知識進行調整,同時對呼吸力學、血液動力學進行持續監測,並評估患者對 PEEP 的生理反應。
不確定性和研究重點.
ARDS 患者設定 PEEP 的最佳策略仍不確定。所納入的 RCT 中,沒有一項納入了針對高 PEEP 策略的肺 "可復張性 "評估。驗證床旁評估肺可復張性的策略,如使用氧合反應、驅動壓力變化、復張/充氣比、壓力指數或電阻抗斷層掃描,可能有助於指導個體化 PEEP 滴定。目前正在進行一項大型多中心試驗,評估根據呼吸力學(可復張性和呼吸努力程度)設定 PEEP(CAVIARDS [Careful Ventilation in Acute Respiratory Distress Syndrome] 試驗;www.clinicaltrials.gov ID,NCT03963622)。有必要進一步開展研究,評估 PEEP 策略對特定人群(如肥胖患者)和特定 ARDS 表型(如高炎癥/低炎癥)以及伴隨幹預措施(如俯臥位)的效果。對於所有 ARDS 患者,可能沒有統一的最佳 PEEP 策略,而這些未來的研究工作可能有助於確定最有可能從每種 PEEP 策略中獲益的患者。
討論
盡管 ARDS 的治療取得了重大進展,但仍存在許多問題。本指南中的一些建議是條件推薦的,因此在考慮使用時需要仔細評估患者和疾病的特征。未來的研究可能會加強這些美國呼吸學會檔中的建議,或為其實施提供額外的註意事項。還有一些措施已被證實對患者有益,包括對所有 ARDS 患者實施肺保護性通氣,以及對嚴重 ARDS 患者實施俯臥位通氣。雖然以前曾提出過支持這些措施的強烈建議,但將證據轉化為實踐卻充滿了挑戰。ARDS 的管理存在很大的實踐差異,以證據為基礎的模式仍未得到充分利用。這種使用不足與死亡率的增加有關,表明改善 ARDS 治療效果的機會很大。為了最大限度地利用這些機會,今後必須努力促進獲取有關真實世界環境中 ARDS 管理實踐的現成、詳細數據,以便進行基準設定、審計和持續品質改進。此外,了解在 ARDS 中使用循證支持性治療的臨床醫生、系統和患者層面的障礙和促進因素至關重要,以便為綜合實施方法提供資訊。
除實施研究外,還有一些機會可以解決其他不確定領域的問題。對 ARDS 采用的支持性措施對幸存者長期預後的影響仍有很多未知因素,而這一問題對患者至關重要。. 未來的臨床試驗不僅需要持續收集這些數據,還需要讓患者和家屬代表參與進來,幫助確定和指導選擇具體的研究結果。還有一些其他方法,如肺部血管擴張劑和備選的呼吸機模式,雖然這些方法在 ARDS 患者中只占少數,但在提出有意義的建議之前還需要更多的數據。此外,雖然支持性療法通常是聯合使用而非單獨使用,但聯合治療是否具有協同作用仍是未知數。治療效果也可能因人而異,這一概念被稱為治療效果的異質性,這一問題可能與 ARDS 尤為相關。ARDS 存在很大的異質性,包括患者特征、潛在病因、損傷機制和嚴重程度。鑒於這些問題,人們越來越關註辨識 ARDS 中可能對治療產生不同反應的同質亞組。盡管對 ARDS 患者進行亞表型分析的方法目前仍在研究之中,但確定不同的患者亞組可為今後改進臨床試驗的患者選擇提供機會,並最終提高找到有效幹預措施的可能性。
我們的建議在很大程度上與 ESICM 最近釋出的指南一致,盡管在方法和臨床問題的具體內容上的差異造成了某些方面的分歧。關於 PEEP,ESICM 指南沒有建議或反對在 ARDS 中常規使用較高或較低的 PEEP 策略,而我們建議在特定患者中使用較高的 PEEP。不過,需要註意的是,我們的建議在患者人群(僅限中度-重度 ARDS)和幹預措施(不進行肺復張操作,采用高 PEEP)方面範圍較窄。關於 NMBAs 的建議也存在明顯差異:ESICM 指南建議不要在中-重度 ARDS 中常規使用 NMBAs,而我們建議在早期重度 ARDS 中使用 NMBAs。這種反差反映了證據綜述中所包含的研究和結果的不同,而且與 PEEP 一樣,我們的建議側重於更有限的患者人群(僅重度 ARDS)和更具體的幹預措施(早期使用 NMBAs)。
結論
ARDS 支持模式的證據基礎仍在不斷發展。作為本指南的一部份,我們提供了條件推薦的建議,支持在 ARDS 中使用皮質類固醇、在篩查選定的重度 ARDS 患者中使用 VV-ECMO、在早期重度 ARDS 中使用神經肌肉阻滯劑,以及在中度-重度 ARDS 中,不進行肺復張時使用高的 PEEP。這些建議的實施應考慮到患者和疾病的個體特征。本指南在 2017 年制定的指南基礎上進行了更新,並將隨著新資訊的獲得而重新審視。
美國胸科協會品質改進和實施委員會對該指南進行了審查,並確定所有新建議都不適合用於制定績效衡量標準。然而,2017 年指南中保留的兩項建議適合用於制定績效衡量標準:1)ARDS 患者使用限制潮氣量(4-8 ml/kg預測體重)和吸氣壓力(平台壓為 30 cm pO)的機械通氣策略;2)重度 ARDS 患者每天俯臥位 12 小時。











