常見生化檢驗指標
1、
甘油三酯
甘油三酯來自食物中脂肪的分解,在肝、脂肪組織及小腸合成,如果甘油三酯過量,囤積於皮下就會使身體肥胖,囤積於血管壁則造成動脈硬化,囤積於心臟就會導致心臟肥大,囤積於肝臟則會造成脂肪肝,是衡量身體是否健康的一個重要指標。

高能預警
除了看醫生 ,你還得?
1、清淡飲食,吃低脂食物,最好食用植物油。
2、多運動,快約起跑來。
2、
高密度脂蛋白膽固醇
高密度脂蛋白膽固醇曾經被通俗地稱為"好"膽固醇,可以減少患冠狀動脈心臟病的危險。如果指標偏低,患動脈粥樣硬化的危險性越大。近年來的臨床研究指出:升高HDL-C水平並未帶來心血管獲益。目前指南對HDL-C的態度是:低HDL-C可作為ASCVD風險評估的危險因素,但不建議針對低HDL-C進行藥物治療。
3、
低密度脂蛋白膽固醇
低密度脂蛋白膽固醇可通俗地理解為"壞"膽固醇,它的水平升高會增加患冠心病、誘發急性心肌梗死的概率。但這個指標不是越低越好,偏低可能是營養不良或得了慢性貧血等疾病。
檢驗醫學網
4、
血糖
血液中的糖分就是血糖。它偏高和偏低都會帶來不良的影響。低血糖會引起記憶力減退、反應遲鈍等癥狀,誘發腦血管意外,心律不整及心肌梗塞。高血糖則會引發血管病變、糖尿病等癥狀。
目前糖尿病的診斷標準為:
空腹血漿葡萄糖濃度≥7mmol/L,或口服葡萄糖耐量試驗時2小時血漿葡萄糖濃度≥11.1mmol/L,或隨機靜脈血漿葡萄糖濃度≥11.1mmol/L,或糖化血紅蛋白≥6.5%。
註意這四項是或者的關系,只要有一項不正常就認為是不正常。
5、 糖化血紅蛋白
糖化血紅蛋白能夠反映過去2~3個月血糖控制的平均水平,它不受偶爾一次血糖升高或降低的影響,因此對糖化血紅蛋白進行測定,可以比較全面地了解過去一段時間的血糖控制水平。
糖化血紅蛋白與血糖的控制情況
4%~6%:血糖控制正常。
6%~7%:血糖控制比較理想。
7%~8%:血糖控制一般。
8%~9%:控制不理想,需加強血糖控制,多註意飲食結構及運動,並在醫生指導下調整治療方案。
>9%:血糖控制很差,是慢性並行癥發生發展的危險因素,可能引發糖尿病性腎病、動脈硬化、白內障等並行癥,並有可能出現酮癥酸中毒等急性合並癥。
7、
總蛋白
總蛋白主要用於判斷營養狀態、肝臟功能、腎臟功能、有無感染等。一般人的總蛋白會在一個合理區間內,假如超出這個區間,說明肝臟有一定的受損,需要結合其他指標做進一步檢查判斷。
8、
谷丙轉氨酶偏高
肝功檢查中最基本、最重要的指標就是血清谷丙轉氨酶。肝細胞發生炎癥病變,引起細胞腫脹、壞死或肝細胞膜通透性增高等,均可使谷丙轉氨酶釋放於血液迴圈中,而使血清谷丙轉氨酶增高。大量喝酒、食用某些食物也會引起肝功能短時間損害。
高能預警
除了看醫生 ,你還得?
1、調節情緒,不要過分緊張和焦慮,這樣不利於指標的恢復。
2、戒酒,多食用富含維生素B和高蛋白的食物,能促進肝細胞的修復與再生。此還應註意新鮮蔬菜和水果的補充。
9、
尿酸偏高
尿酸是體內嘌呤代謝的最終產物,經腎臟排出。尿酸高是人體內有一種叫做嘌呤的物質因代謝發生紊亂,致使血液中尿酸增多而引起的一種代謝性疾病。尿酸長期增高可致痛風及泌尿系統結石和腎功損害。
高能預警
除了看醫生 ,你還得?
1、註意少進食動物內臟、海鮮、啤酒、火鍋等高嘌呤的食物。
2、每日飲水大於2000ml以上,有助於降低尿酸。
血常規指標
1、
紅細胞
紅細胞是血液運送氧氣的最主要的媒介,同時還具有免疫功能。如果體檢發現紅細胞增高,首先得思考提前幾天是否有過禁(脫)水、重體力勞動、高原旅遊等情況,這些都會引起紅細胞異常。但也不排除紅細胞增多癥、各種先天性心臟病、慢性肺疾病造成的指標異常。檢驗醫學網
2、
紅細胞體積分布寬度
紅細胞體積分布寬度是反映紅細胞大小的一項指標。貧血時紅細胞體積分布寬度升高,缺鐵性貧血紅細胞體積分布明顯升高,如紅細胞體積分布寬度正常者,缺鐵性貧血可能性不大,故常作為缺鐵性貧血的篩選。如果此項指標異常,需就醫結合平均紅細胞體積、平均紅細胞體積等指標進行綜合評估。
3、
白細胞
血液中的白細胞俗稱「白血球」,包括嗜中性球、嗜酸性球、嗜鹼性球、淋巴細胞和單核球。化驗單中白細胞計數是指測定血液中白細胞的總數,分類是指計算上述各類白細胞的百分比。在不同的疾病狀況下,可引起不同類別白細胞的數量變化。醫生會根據白細胞的數量及百分比的變化來判斷病因。
白細胞是人體與疾病鬥爭的「衛士」,當病菌侵入人體體內時,白細胞能透過變形而穿過毛細血管壁,集中到病菌入侵部位,將病菌包圍﹑吞噬。如果體內的白細胞的數量高於正常值,很可能是身體有了炎癥。白細胞值增高常見於急性細菌感染等;白細胞值降低則常見於病毒感染等。
4、
血小板
血小板是是從骨髓成熟的巨核細胞胞質裂解脫落下來的具有生物活性的小塊胞質,具有止血凝血等功能。
血小板的主要功能是止血和凝血、修補破損血管。
血小板若低於正常值:必須加以重視,因為它可能提示很多疾病,如免疫性血小板減少癥、脾功能亢進、再生障礙性貧血、急性白血病等。
血小板若高於正常值:可能預示了原發性血小板增多癥、也可見於各種慢性感染或腫瘤等疾病。
5 血紅蛋白
血紅蛋白是紅細胞內參與氧氣運輸的一種蛋白質,鐵、葉酸、維生素B 12 是其合成的重要原料。正常男性為(120~160) g/L,女性為(110~150) g/L。
血紅蛋白低於正常水平稱之為貧血,可見於多種疾病:①造血原料不足引起的缺鐵性貧血,營養不良性貧血。②骨髓造血功能衰竭如再生障礙性貧血。③各種急性、慢性失血所致紅細胞遺失過多如嚴重外傷失血、潰瘍病出血、月經過多、痔瘡或肛裂出血。④紅細胞破壞過多引起的各種溶血性貧血。⑤惡性腫瘤細胞侵犯骨髓,如各種白血病、骨髓瘤、骨髓轉移癌等。
如發現血紅蛋白結果異常,應註意檢視是否同時伴有白細胞數、血小板及網織紅細胞數目異常,必要時應做骨髓穿刺檢查,因為這些數據對於進一步明確貧血的病因非常重要。同時應聽從血液科醫師的指導,不可自作主張亂服藥,以免延誤診治。
腫瘤標誌物指標

1、
癌胚抗原
癌胚抗原是一個廣譜性腫瘤標誌物,它能向人們反映出多種腫瘤的存在,對大腸癌、乳癌和肺癌的療效判斷、病情發展、監測和預後估計是一個較好的腫瘤標誌物,但其特異性不強,靈敏度不高,對腫瘤早期診斷作用不明顯。出現癌胚抗原偏高時並不代表你患有癌癥,正常血液內也含有癌胚抗原,到醫院做一個全面的防癌體檢,你會發現身體倍棒!檢驗醫學網
2、
甲胎蛋白
AFP是由卵黃囊及胚胎肝產生的一種分子量為70 000的糖蛋白,出生後水平下降,6個月時低於16μg/L,一年後維持正常成人值(< 5μg/L)。
肝細胞性肝癌發生時明顯升高,是診斷肝細胞性肝癌的常用指標,標準為高於500μg/L,陽性診斷率可達70%~90%。
卵巢癌、20%胃癌或胰臟癌、5%結直腸癌或肺癌均亦可發現血清/血漿AFP水平升高,但是,升高水平均不及原發性肝癌患者。
懷孕時可一時性升高,慢性肝炎及肝硬化患者血清/血漿內經常在中等水平。
3、
前列腺特異性抗原
前列腺特異抗原是用於前列腺良性與惡性疾病診斷與鑒別診斷的重要指標。前列腺肥大與前列腺炎這兩種良性疾病,也會造成前列腺特異性抗原升高。如果 前列腺特異性抗原濃度過高時,發生前列腺癌的機會就會增加,需要定期檢查,預防疾病發生。
4、 需要註意
腫瘤標誌物升高不一定就是惡性腫瘤 ,需要具體情況具體分析。這主要是因為腫瘤標誌物只是診斷腫瘤的輔助指標,目前我們還沒有發現具有100%特異性的腫瘤標誌物,所以如果看到指標升高檢查者又沒有明顯癥狀時,檢查者首先不要恐慌,然後定期監測最好是兩周或1個月後進行復查,如果指標沒有明顯變化,這種升高可能是一過性或代謝異常引起的;如繼續升高,則還需要進一步進行CT、B超等檢查,並結合臨床癥狀,才能確診。
尿常規指標
1、
尿蛋白
有一些是生理性的蛋白尿,但是出現「+」多數意味著腎臟或者全身疾病引起的異常,您需要做兩件事:第一,做24小時蛋白定量檢查;第二,找腎臟內科大夫。
(1) 生理性蛋白尿
①功能件蛋白尿:劇烈運動、高熱、寒冷、神經緊張等引起的蛋白尿,蛋白定性一般不超過一個「+",多由於腎缺血、腎血管痙攣或充血導致腎小球通透性增加所致。②體位性蛋白尿:脊柱前凸或長時間站立時,在腎靜脈受壓導致腎靜脈壓升高.透過腎小球濾過的蛋白質吸收不良引起,體位性蛋白尿定性試驗有時高達「++」,此種蛋白尿經臥床休息後可消失,多見與兒童和青年。部份病例是早期腎炎的反映。③攝食性蛋白尿:如註射小分子量蛋白質或一次食人大量蛋白質。
(2) 病理性蛋白尿:
①小球疾病:如急性腎小球腎炎、狼瘡性腎炎、過敏性紫癜腎炎、糖尿病腎病等。②腎小管疾病:如活動性腎盂腎炎、間質性腎炎、妊娠高血壓症候群、重金屬(汞、鎘、鉍。中毒及套用某些藥物等。③腎臟病變同時累及腎小球和腎小管時,尿中低分子和高分子蛋白質均大量增多,是腎功能不全的指征,見於慢性腎小球腎炎、慢性腎盂腎炎等。④嚴重泌尿系感染、急性溶血性疾病、多發性骨髓瘤、巨球蛋白血癥等。檢驗醫學
高能預警
除了看醫生 ,你還得?
1、多吃水果,疏菜、赤小豆、紅棗,禁食辛辣刺激性食品,豆制品及發物(海鮮,公雞,蝦,蟹);
2、少用腎毒性藥,如一定要使用藥物,需要向醫生說明情況,遵照醫囑,選擇對腎毒性較小的藥物。
2、
尿糖
出現「+」首先要檢測糖尿病,趕緊去找內分泌大夫。但是也有一部份人血糖正常而尿糖異常,我們稱為腎性糖尿或者應激性的糖尿。
(1)生理性糖尿: 生理性糖尿是由於腎小球濾過增加,腎小管相對吸收減少所致,見於一次攝人大量醣類,靜脈註射葡萄糖、精神過度緊張、情緒激動、妊娠等。檢驗醫學網
(2)病理性糖尿: ①糖尿病。②腎性糖尿:見於家族性糖尿、慢性腎炎、腎病症候群、新生兒糖尿等。③其他:甲狀腺功能亢進、腎上腺腫瘤、顱腦外傷、腦血管意外、垂體瘤、急性心肌梗死等也可出現尿糖陽性.尿糖檢測的假陽性或假陰性:尿液被強氧化劑、雙氧水等汙染時可產生尿糖假陽性c大量水楊酸鹽、高比重尿、尿酮體>400 mg/L或久置的標本可引起尿糖假陰性,應特別註意高濃度維生素C對葡萄糖造成的假陰性。
3、 尿酮體
驗醫學網
標本不新鮮會出現「+」,肚子餓久了會出現「+」,嚴重的糖尿病也會出現「+」,找內分泌科大夫。(1)糖尿病酮癥酸中毒:本病一般尿酮的升高先於血酮,故尿酮檢查對診斷重癥糖尿病極為重要。
(2)非糖尿性疾病:嚴重饑餓、劇烈嘔吐、嚴重腹瀉、脫水、子癇、營養不良、劇烈運動、全身麻醉、腎小管功能不全等病人,因堿質遺失過多、有機酸相對增多,可大量縮合成酮體,由尿中排出,使酮體呈陽性。
4、 上皮細胞及管型
腎實質損害時,如腎小球腎炎,可見較多的腎小管上皮細胞,腎小管上皮細胞的出現與腎小管壞死及腎移植排斥反應和間質腎炎有關。泌尿系統炎癥時,還可見較多鱗狀上皮細胞和移行上皮細胞。檢驗醫學網
出現管型表示腎實質損害,見於急性或慢性腎小球腎炎、腎功能衰竭等。出現紅細胞管型,提示腎性出血,可見於急性腎小球腎炎、腎出血、急性腎小球壞死、腎梗死、惡性高血壓等。出現白細胞管型,提示腎實質有細菌感染性病變,如急性腎盂腎炎、腎膿腫等,特別有助於腎盂腎炎與膀胱炎鑒別,後者為陰性。顆粒管型,正常人尿中無粗顆粒管型。細顆粒管型可偶見於運動後,顆粒管型的出現和增多,提示腎臟有實質性病變,表明腎疾病的惡化或進入晚期。蠟樣管型的出現提示腎小管有嚴重病變,預後差,如慢性腎小球。腎炎晚期、尿毒癥、腎功能不全等。出現脂肪管型提示腎小管損傷、腎小管上皮細胞發生脂肪變性,如亞急性腎小球腎炎、慢性腎小球腎炎、中毒性腎病等,尤其多見於腎病症候群。
5、 尿比重
個體變化程度較大,是反映腎臟濃縮功能的。
(1)尿比重升高:表示尿液濃縮,見於①生理性:禁水、大量出汗等。②病理性:蛋白尿、驚厥、腎脂肪變性、急性腎小球腎炎、心力衰竭、高熱、脫水、周圍迴圈障礙及使用造影劑等。
(2)尿比重降低:表示腎濃縮功能減退,見於①生理性:如大量飲水。②病理性:尿崩癥、慢性腎炎、尿毒癥、急性腎炎多尿期、原發性醛固酮增多癥、膠原性疾病、蛋白營養不良等。等張尿:腎實質有嚴重損害時,尿比重一般固定在1.010左右,呈等張尿,主要見於尿毒癥。
6、 尿白細胞
如果是「+」或者數值超過參考值,就是泌尿系感染了。
>5個/高倍鏡視野即為鏡下膿尿。增多:主要見於泌尿系統的感染,如腎盂腎炎、膀胱炎、尿道炎等;也可見於泌尿系統鄰近器官疾病,如前列腺炎、陰道炎、盆腔炎等。
7、 尿紅細胞
出現「+」就是所謂的「血尿」了,其原因非常眾多,也經常讓泌尿外科醫生抓耳撓腮不得其解。但是都要仔細尋求根源。前面說了,一定要排除腫瘤引起血尿的可能性,尤其是老年人。
>3個/高倍鏡視野即為鏡下血尿。增多:見於泌尿系統的炎癥、腫瘤、結石等。如以形態異常的紅細胞為主,提示腎性疾病,但也見於全身性疾病,如特發性血小板減少性紫癜、血友病、再生障礙性貧血、系統性紅斑狼瘡等,以及泌尿系統鄰近器官的疾病,如前列腺炎、盆腔炎等。女性病人月經期及月經期前後的幾天中,都可出現紅細胞,此為生理性,應註意排除。
為了拿到一張準確的化驗報告,
在化驗前需要做哪些準備工作?
通常患者口中的化驗到底有哪些呢?
血液、尿液、糞便、痰液、精液、白帶、前列腺液、胸水、腹水、腹透液、腦脊液、穿刺液、導管、分泌物......
和患者息息相關的主要是哪些?下面重點介紹一下。
患者狀態
- 一般需在安靜狀態下采集樣本。
- 高度緊張的狀態時,可使血紅蛋白、白細胞增高。
- 勞累或受冷等刺激、也可見白細胞的增高。
- 運動影響可分暫時和持續性兩類,采血前應有10分鐘休息。
體位
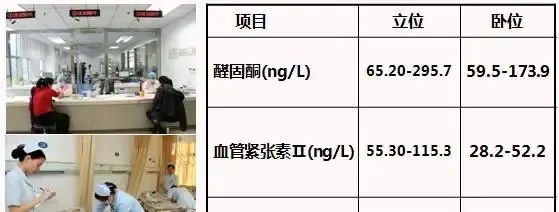
體位影響血液迴圈,例如由臥位改為站位,血漿白蛋白濃度增大。為減少這種影響,采血病人的體位應相對固定,門診一般采用坐位采血;住院病人可選取臥位采血。
某些特殊專案,如圖所示,采用哪種體位遵照醫生要求就可以。
時間
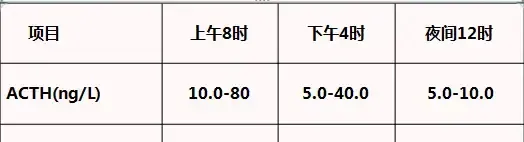
采樣時間也是有講究的。
由於病人的生物規律,尤其是女性患者做激素水平分析,例如女性生殖激素與月經周期密切相關,故采血應在相同時間進行,不能這次月經期,下次另一個時間段。此類專案采樣時間如圖:
脂血
分病理性和生理性,產生的原因:
- 抽血前食入富含脂肪的食物。
- 空腹患者有脂血現象,屬於病理因素。
甘油三酯過高,血漿或血清呈渾濁狀。
膽固醇含量高,血清或血漿外觀沒有變化。
有乳糜微粒會在血清液面浮上一層鮮奶油狀物質。

血液化驗
- 患者要配合做身份確認:口頭確認、采血憑證、醫保卡/發票確認 。
- 抽血化驗請有序排隊,避免采血「張冠李戴」。
- 患者采血時應配合工作人員,相信醫生,不要過於緊張。
- 采血後應正確按壓5分鐘,凝血功能不好者適當延長5-10分鐘方可止血,切勿揉搓或邊壓邊看。
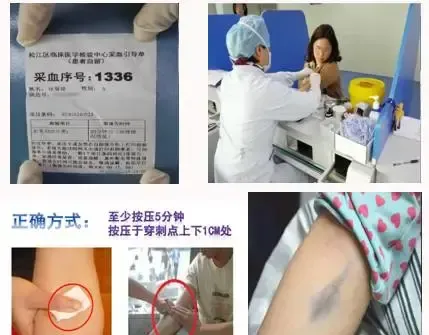
尿液化驗註意事項
- 晨尿:留取晨起後第1次尿液的中段尿放入清潔容器送檢。
- 尿量要充足:尿液分析需要10ml尿液,須留取半杯以上。
- 尿液2小時內送往化驗室檢測。
- 女性患者是否在月經期,若在月經期則不宜留尿標本。


糞便化驗
- 自然排便采集法:糞便中不要混入尿液、水分等。
- 成形糞便:挑取5克左右,約2粒花生米大小或1平勺。
- 水樣便:留取2ml以上,占管長的1/3。
- 無法排便者:將開塞露插入肛門4~5cm(幼兒2~3cm)處,刺激排便,但動作要輕柔。
排便後,留取膿血黏液等病理成分送檢,若無病理成分,可多部位取材。
1小時內送檢,不要使用尿不濕、吸水性材料留取糞便。
糞便隱血試驗:化驗前3天內禁食肉類、肝類、血類食物,並禁服鐵劑。
痰液化驗
- 自然咳痰法:以晨痰為佳,留痰前先用冷開水或無菌生理鹽水反復漱口(有義齒的病人取下義齒),用力咳出氣管深處痰液(可輕拍背部),吐入無菌痰杯中。結核分枝桿菌應收集24h痰液以提高陽性率。
- 應在服用抗生素藥物之前收集痰液,請勿混入唾液、口水或鼻涕。
男性精液化驗
- 采集精液前必須禁欲(房事/性交),包括無遺精或手淫。一般情況下,25歲以下禁欲3天,25-35歲以下禁欲5天,35-45歲以下禁欲7天。
- 采集精液前應排凈尿液。
- 晨起采精最佳,應將一次射出的精液全部收集於無菌杯中送檢,禁止使用紙巾或避孕套收集精液。
- 采精前將手和生殖器,特別是陰莖龜頭用溫水洗凈,環境應安靜無幹擾。
- 精液應1小時內送檢。在運送過程中,應保持精液溫度在25-35℃,冬天則應將精液放在內衣口袋內貼身運送。
- 因精子生成日間變動較大,對於少精患者,不能僅憑一次檢查結果做確診,一般應間隔1-2周檢查一次,連續檢查2-3次。
- 化驗報告的領取請以檢驗科醫生告知為準,而就診醫生告知的時間僅供參考。
- 如果你既有20分鐘的常規化驗,又有1小時的生化檢驗,請至少在40分鐘以後再去尋找自己的報告。
- 務必等所有化驗報告拿齊了,再去找醫生看病。
- 不要找檢驗醫生解釋檢驗結果,檢驗報告需要根據您的病情來判斷,最了解您病情的是您的就診醫生。
最後應該知道
健康的四大基石
合 理 膳 食
適 當 運 動
戒 煙 限 酒
心 態 平 衡
心理健康 + 身體健康
‖











