胃癌——中國排名第二的惡性腫瘤,每年大約有近60萬的人死於胃癌。流行病學調查結果顯示,全球共有5億胃病患者,中國占1.2億! 是不折不扣的「胃病大國」。
那麽如何防範胃病,胃癌?得了胃癌還有的救嗎?
就用下面真實的病例來給您答案吧!

陳先生,今年61歲,河南信陽人,一月前反復出現上腹部的隱痛不適,在當地醫院大夫建議下做了胃鏡檢查。
檢查發現在胃竇的大彎側偏前壁和大彎側近幽門各發現一處扁平隆起型病變,當地大夫很負責任地給他取了病理化驗。
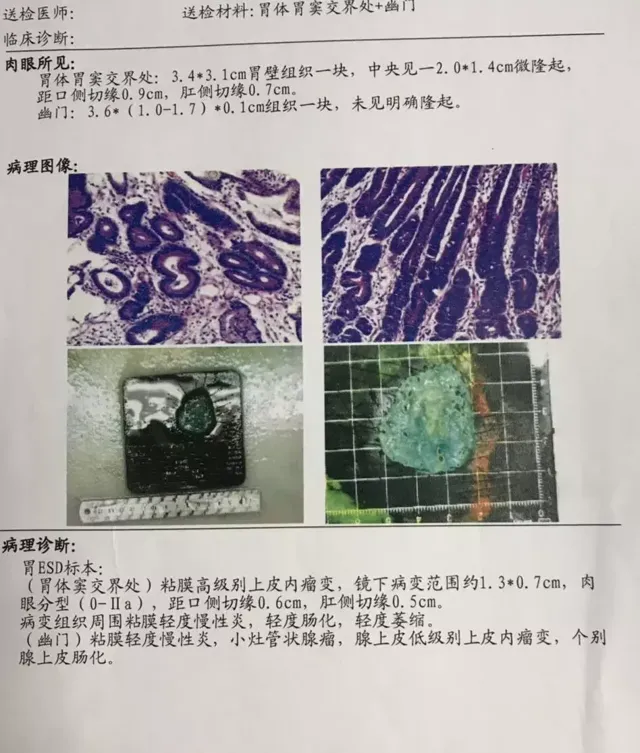
病理顯示 「胃竇部粘膜慢性炎癥,伴糜爛,局竈腺體輕度不典型增生」。
很多人可能看不懂,轉譯成大白話就是,有炎癥,有胃糜爛,有增生,但是不太嚴重。
後來,陳先生來到了鄭大五附院,大夫安排陳先生住院做個放大加染色胃鏡再復查一下。
而在放大加染色胃鏡下,消化內科一病區的胡威大夫發現了一些不同尋常的問題: 病人胃竇部的粘膜有明顯的腺管結構和血管形態異常。
胡大夫認為這是一個早期的癌癥!
緊接著就在放大胃鏡指導下在考慮癌變位置精準取了病理活檢送去化驗。
三天過後病理結果出來了:
「胃竇粘膜高級別上皮內瘤變,胃幽門處粘膜低階別上皮內瘤變」。
是一處早癌、一處癌前病變。
得到這個訊息後陳先生的家屬陷入了不解和焦慮之中,上個月做的胃鏡結果還在手裏,怎麽沒過多久就得了癌呢?
其實90%的早期癌癥是沒有明顯癥狀的, 癌細胞在一開始產生時,因為體積過於微小不容易被檢測到,等長到1厘米的腫瘤大小時,通常已經聚集了十億個癌細胞。
癌細胞要從一個變兩個,兩個變四個,最後倍增到十億個,需要經過很長的時間。小於0.5厘米的腫瘤,如果沒有放大加染色內鏡,即使最精密的儀器也很難掃描到。
所以往往患者被發現患癌癥時,癌細胞已經多到一定程度了,這時身體已經出現癥狀了,不是早期癌癥了。
陳先生顯然是幸運的,在內鏡觀察以及病理提示下,可以認為這是一個早期的癌癥。
早期癌癥就是深度局限於粘膜層及部份粘膜下層,這種癌癥一般沒有淋巴結轉移,有很大的把握可以在內鏡下將其切除。
這讓陳先生的家屬欣喜若狂,因為這意味著陳先生不需要去外科切除一部份的胃來「保命」了。
那胃鏡下怎麽將癌癥切除呢? ——ESD(內鏡下粘膜剝離術)。
這是近年來出現的一項新的微創治療手段,雖然新,但該技術已經非常成熟,已成為早癌治療的標準手術方式,讓更多的早期消化道癌能夠在內鏡下一次性完全切除病變粘膜層,而保留完整的胃,免除了開腹手術的痛苦和器官的殘缺。
ESD與剖腹手術比較,具有創傷小、費用低、住院時間短、手術效果與開腹手術相當,且患者可一次接受多個部位多次治療。
在近5個小時的手術後,胡大夫成功將陳先生胃裏兩處病變完整的切除了下來。病理結果也讓人欣喜,病理顯示內鏡切除的非常完整,可以說將腫瘤幹幹凈凈、完完整整地切除了下來,並且該患者無需追加放化療等後續治療,只需胃鏡隨訪即可。
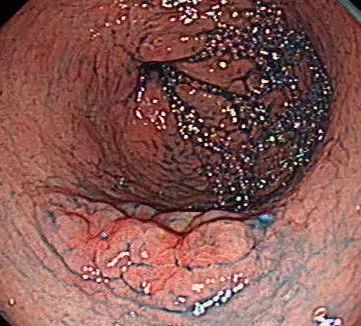
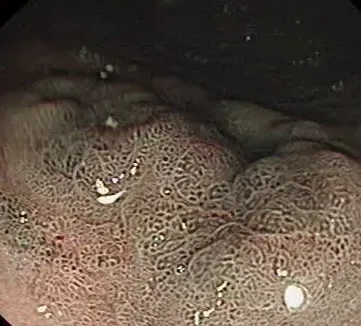
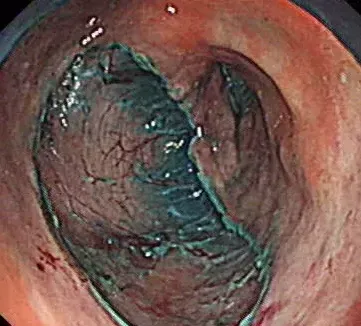

一周後陳先生痊愈出院,醫生精細地檢查,準確地判斷,及時地處置,真的是讓陳先生得以逃過一劫!
然而 又有多少病人因為沒有去檢查、檢查的太晚、檢查出現漏診,現在在病痛的折磨下苦苦求生。
胃腸鏡作為能直觀看到病人胃腸道狀態的檢查,並且發現問題,現在還沒有被多數人所了解和接受。胃腸鏡檢查的優勢之處在於能直接反應胃腸粘膜最微小的變化且很多時候能在胃鏡下處理。
而相比之下,於CT、彩超或消化道造影這些我們熟知的檢查對胃腸粘膜的診斷能力有限。比如CT對早期胃癌的診斷就很乏力,因為早期胃癌僅有胃鏡下胃粘膜的改變,在CT或者彩超上幾乎難以分辨,只有在腫瘤發展到中晚期,形成較大腫塊或者形成淋巴結轉移後在CT上才能見到腫塊。
胃內的病變一般最多、最先發生於胃粘膜,因此胃鏡是檢查胃部疾病的首選。胃鏡是借助一條纖細、柔軟的管子伸入胃中,透過底部鏡子一樣的探頭,直視胃內部。
胃鏡直接觀察到被檢查部位的真實情況,更可透過對可疑病變部位進行病理活檢及細胞學檢查,活檢組織在顯微鏡下進行病理診斷,對大多數「胃病」能一次就診斷清楚。
以前普通胃鏡檢查讓患者痛苦不堪,大家「談鏡色變」。現在絕大部份胃鏡檢查都是「無痛胃鏡」了,患者只需要在「小瞇一會兒」的情況下即可完成檢查。
而早期癌癥的癥狀恰恰就是無癥狀,只有透過胃鏡檢查才能發現。所以推薦40歲以上人群常規體健一次胃腸鏡很有必要。

最後,提醒您:
一般來說,即使沒有家族史、幽門螺桿菌陽性、既往患過胃潰瘍或萎縮性胃炎,40歲以上的人群也應該做一次胃鏡檢查。
因為早期胃癌、結直腸癌及消化道息肉通常沒有明顯癥狀。
除此之外,胃鏡檢查還適用於如下一些情況:
1.凡有上消化道不適,懷疑食管、胃及十二指腸病變,臨床需要確診者。
2.原因不明的消化道出血。
3.X線鋇餐檢查後仍不能確定病變性質者。
4.已確診的上消化道病變,如潰瘍、慢性胃炎、胃癌前病變等,需胃鏡隨訪復查者。
5.懷疑上消化道異物患者。
6.有胃癌家族史,需要進行胃鏡檢查者。
7.存在幽門螺桿菌感染,需要明確胃黏膜病變者,或需要進行幽門螺桿菌培養以指導治療者。
8.有其他系統疾病或臨床其他表現,需要胃鏡檢查進行輔助診斷者。
結腸鏡作為健康體檢,對於40歲以上人群,不論有無癥狀均應進行一次結腸鏡檢查。
除此之外,結腸鏡檢查還適用於如下一些情況:
1.原因不明的下消化道出血,包括顯性出血和持續性便潛血陽性。
2.有下消化道癥狀,如腹瀉、便秘、大便習慣改變、腹痛、腹脹、腹部包塊等。
3.鋇灌腸檢查陽性或有可疑病變,不能明確診斷,為進一步明確病變性質或需做內鏡下治療者。
4.低位腸梗阻及腹部包塊不能排除腸道疾病者。
5.大腸炎癥性疾病做鑒別診斷或需要確定病變範圍、病期、嚴重程度、追蹤癌前期的變化。
6.結直腸息肉和早期癌需要在內鏡下切除治療者。
7.大腸癌術後或息肉切除後定期隨訪者。
需要註意的是,胃鏡與結腸鏡體檢不用每年都做。一般胃鏡檢查後無明顯異常者可以3年左右再復查,結腸鏡檢查無明顯異常者可以3-5年後再復查。如果胃腸鏡檢查有問題,應根據醫囑及時復查。











